2. 挪威奥斯陆大学卫生管理与卫生经济学院
防止农民“因病致贫,因病返贫”是实施新型农村合作医疗(简称新农合)的一个重要目标。灾难性卫生支出是衡量新农合保护农民免于疾病经济风险作用的重要指标[1]。新医改实施以来,到2011年,全国参加新农合人数为8.32亿人,参合率超过97%,全年受益13.15亿人次,政策范围内的住院费用报销比例从60%提高到70%左右,最高支付限额从3万元提高到不低于5万元[2]。虽然保障水平和范围得到了进一步提高,但是在新医改的推动下,新农合是否在很大程度上降低了农民灾难性卫生支出仍然是一个值得讨论的问题。为了解新农合补偿前后灾难性卫生支出发生的频率、强度、公平性以及导致补偿后灾难性卫生支出发生不公平的原因,提出关于降低灾难性卫生支出及提高公平性的政策建议,于2012年8月采用分层抽样方法抽取济南市的章丘市、长清区、平阴县共2 029户家庭进行入户面访问卷调查。现将结果报告如下。 1 对象与方法 1.1 对象
采用分层随机抽样方法,根据经济发展水平,将济南市开展新农合的市(县、区)按家庭人均纯收入由高到低排序并分为三层,每层随机抽取1个市(县、区),分别为经济相对发达的章丘市、经济中等发达的长清区和经济相对欠发达的平阴县,每个样本县按经济状况随机抽取6个乡镇,每个乡镇随机抽取6个村,根据每个村的户主花名册进行等距抽样,每村抽取约20户左右农村居民,共抽取2 268户,以户中所有成员为调查对象,若某调查对象未在家,则由其家人代答,每户成员合答1份问卷。本次调查共发放问卷2 175份,回收有效问卷2 029份,有效率为93.29%,其中2011年有住院成员的263户家庭为本研究的分析对象,住院家庭参合率为100%。 1.2 方法 1.2.1 问卷调查
采用自行设计调查问卷,由经过统一培训的调查员在调查对象知情同意的前提下进行入户面访问卷调查。问卷内容包括调查对象基本情况,社会经济状况,参加医疗保险情况,调查前1年(即2011年)住院服务利用和费用报销情况。 1.2.2 分析方法
(1)灾难性卫生支出:指在一定时期内,家庭需要削减生活必需品的支出来支付卫生费用[3],通过家庭现金卫生支出占家庭支付能力比例超过一定的阈值来衡量。本研究采用非食品性支出(家庭总支出扣除食品性支出)来代表家庭支付能力,以40%作为阈值标准,并采用20%、30%、50% 和 60%进行敏感性分析[4];用灾难性卫生支出发生率(Hcat)反映灾难性卫生支出发生的频率;用平均差距(Gcat)与相对差距(MPGcat)衡量发生的强度。令T为家庭年住院费用,X为家庭支付能力,阈值为Z,若T/X>Z,则E=1,反之,E=0。令Oi=Ei((Ti/Xi)-Z)。那么衡量灾难性卫生支出的指标可以表示为[5]:
灾难性卫生支出发生率:

灾难性卫生支出平均差距:

灾难性卫生支出相对差距:

(2)集中指数:本研究采用集中指数(concentration index,CI)衡量灾难性卫生支出发生率的公平性(CE)和灾难性卫生支出差距的公平性(CO)。计算公式如下[6]:

其中,r为按家庭人均年支出排序,h为是否发生灾难性卫生支出,μ为均值。加权灾难性卫生支出发生率与平均差距的计算方法如下[5]:

集中指数的取值范围为-1~+1 之间。集中指数为0,表示绝对公平,集中指数为正,表明灾难性卫生支出多集中在高收入人群,并且此时加权发生率与平均差距均小于未加权,反之亦然。
(3)集中指数分解法:采用集中指数分解法将灾难性卫生支出发生的不公平性分解为各影响因素对不公平性的贡献。公式如下[6]:
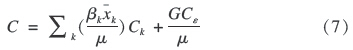
其中βk、xk、Ck、βkxkCk/μ分别为第k个影响因素的回归系数、均值、集中指数和对不公平的贡献,GCε为误差项的集中指数。 1.3 统计分析
采用Access 2007建立数据库,应用Stata11.0软件进行一般描述性分析,计算灾难性卫生支出,集中指数及其分解。 2 结 果 2.1 一般情况
在分析的263户家庭中,家庭人均年支出≤5 150元为低收入组,共53户,占20.15%,5 151~7 180元为中低收入组,共52户,占19.77%,7 181~9 800元为中等收入组,共53户,占20.15%,9 801~14 020元为中高收入组,共52户,占19.77%,>14 020元为高收入组,共53户,占20.15%;有成员年龄≥65岁的家庭101户,占38.40%,有成员年龄≤5岁的家庭50户,占19.01%;户主男性237户,占90.11%,女性26户,占9.89%;户主小学及以下学历146户,占55.51%,初中102户,占38.78%,高中及以上15户,占5.70%;户主职业为农民242户,占92.02%,非农民21户,占7.98%;平均家庭人口数3.93人,≤3人104户,占39.54%,≥4人159户,占60.46%;年住院费用实际补偿比<0.2的家庭56户,占21.29%,0.2~0.4的家庭113户,占42.97%,>0.4的家庭94户,占35.74%;年均住院天数14 d,<8 d的家庭85户,占32.32%,8~14 d的家庭84户,占31.94%,≥15 d的家庭94户,占35.74%;选择乡镇卫生院住院的家庭60户,占22.81%,选择县级医院的家庭136户,占51.71%,选择县级以上医院的家庭67户,占25.48%。 2.2 济南市新农合住院费用补偿对灾难性卫生支出的影响(表 1)
随着阈值的逐步升高,新农合补偿前后灾难性卫生支出的发生率,平均差距和相对差距相应降低。相对于补偿前,补偿后各指标都有较大幅度的下降。
| 表 1 补偿前后因住院费用灾难性卫生支出发生频率与强度 |
在40%的阈值下,新农合补偿后灾难性卫生支出发生率的集中指数为0.064,加权发生率为21.706%;平均差距的集中指数为-0.006,加权平均差距为4.094%。 2.4 济南市新农合补偿后灾难性卫生支出发生公平性的集中指数分解(表 2)
首先,家庭规模、住院费用实际补偿比与灾难性卫生支出的发生呈反比,而住院天数、住院机构级别与灾难性卫生支出的发生呈正比。其次,与住院费用相关的实际补偿比、住院天数和住院机构的贡献率均为正,表明这3个变量影响高收入人群更容易发生灾难性卫生支出并且加剧了灾难性卫生支出的不平等性。此外,经济状况与家庭规模对不公平性的贡献也较大。相对而言,户主的人口学特征、家庭中有成员≥65岁或者≤5岁对不公平性的影响较小。
| 表 2 补偿后灾难性卫生支出发生集中指数分解 |
本研究结果显示,在40%的阈值标准下,济南市2011年新农合补偿后灾难性卫生支出发生的下降率为47.43%,平均差距的下降率为61.24%,下降幅度明显高于宫习飞等[7]对山东省2008年的调查结果(22.83%,34.86%)。提示新医改实施以来,新农合在降低灾难性卫生支出发生的频率和强度方面的作用得到了进一步的提高,但是发生率仍然很高,作用有限。本研究结果还显示,低收入人群住院患者多选择在县级及以下医院就医,高收入人群多选择在县级以上医院就医,并且补偿后灾难性卫生支出的发生多集中在高收入人群。原因可能是高收入人群在疾病不严重的情况下也愿意选择较高级别的医院就诊;本研究的3个县(市)区,县级及以下机构报销比例高于县级以上机构,因此补偿后低收入人群会获得较多的补偿。提示相关部门应加大对大病的补偿力度,提高住院费用实际补偿比例;提高基层医疗机构的诊断治疗技术和补偿水平,加强软硬件建设和宣传教育,增加居民尤其是高收入人群对基层医疗机构的信任,合理引导就医流向。有研究发现住院天数越长,患者的各项医疗费用越高[8, 9, 10]。本研究中住院天数≥15 d者多集中在高收入家庭,不仅提高了灾难性卫生支出的发生率而且加剧了灾难性卫生支出发生的不公平性。建议相关部门可以在缩短住院日的同时保证医疗服务质量,提高工作效率。各级医疗机构应该根据病情需要,统筹安排,在保证有效治疗的前提下,减少不必要的检查,压缩住院时间。本研究结果表明,虽然灾难性卫生支出发生集中在高收入人群中,但对低收入人群影响更大,因此对于农村贫困家庭,可以适当增加补助,减免个人筹资费用,对大病患者应通过健全医疗救助制度,减轻个人经济负担,建立完善农村最低生活保障制度,增强贫困家庭抵御风险的能力,缩小贫富差距。
| [1] | 孙晓筠,Adrian Sleigh,Gordon Carmichael,等.新型农村合作医疗保护农民免于疾病经济风险评价方法[J].中国卫生经济,2007,26(1):49-51. |
| [2] | 中华人民共和国国家卫生和计划生育委员会.新农合工作2011年进展和2012年重点[EB/OL].(2012-02-27)[2013-04-22].http://www.moh.gov.cn/mohbgt/s3582/201202/54209.shtml. |
| [3] | Pal R.Measuring incidence of catastrophic out-of-pocket health expenditure:with application to India[J].Int J Health Care Finance Econ,2012,12(1):63-85. |
| [4] | Sun XY,Jackson S,Carmichael G,et al.Catastrophic medical payment and financial protection in rural China:evidence from the New Cooperative Medical Scheme in Shandong province[J].Health Economics,2009,18(1):103-119. |
| [5] | Wagstaff A,Van Doorslaer E.Catastrophe and impoverishment in paying for health care:with applications to Vietnam 1993-1998[J].Health Economics,2003,12(11):921-933. |
| [6] | O'Donnell O,Van Doorslaer E,Wagstaff A,et al.Analyzing health equity using household survey data:a guide to techniques and their implementation[M].Washington,DC:World Bank,2008:96-159. |
| [7] | 宫习飞,于保荣,孟庆跃,等.新型农村合作医疗对灾难性卫生支出的影响研究[J].卫生经济研究,2009(9):27-29. |
| [8] | 高月霞,杨梅,刘国恩,等.肺癌患者住院费用影响因素通径分析[J].中国公共卫生,2012,28(2):253-254. |
| [9] | 李友卫,王健,汪洋,等.济南市农村居民住院服务利用率及费用影响因素[J].中国公共卫生,2012,28(5):606-609. |
| [10] | 柯慧,李长平,崔壮,等.参加医疗保险卵巢癌患者住院费用及影响因素[J].中国公共卫生,2011,27(3):343-344. |
 2013, Vol. 29
2013, Vol. 29


