奇异变形杆菌(Proteus mirabilis)是肠道正常菌群,广泛存在于泥土、水和被粪便污染物质中,也是临床感染中常见的条件致病菌。该菌能够引起人的原发性和继发性感染,是泌尿系感染常见病原菌,仅次于大肠埃希菌。奇异变形杆菌还可以引起呼吸道、伤口、烧伤创面、脑膜炎、腹膜炎、败血症和食物中毒等疾病[1]。广谱抗生素特别是头孢菌素的大量应用,使其耐药性不断增加,特别是超广谱 β-内酰胺酶(extended-spectrum β-lactamases,ESBLs)的产生,导致奇异变形杆菌耐药率逐渐上升,给临床抗感染治疗带来极大困难[2, 3]。因此,为了解奇异变形杆菌对常用抗生素的耐药性变化情况,本研究收集了 2001—2010年临床患者分离的 844株奇异变形杆菌进行分析,结果报告如下。
1 对象与方法 1.1 对象收集 2001—2010年中国医科大学附属第一医院临床患者分离的奇异变形杆菌 844株,其中来源于外科 ICU 273株,占 32.3% ,耳鼻喉科 78株,占 8.76% ,神经外科 65株,占 7.7% ,其他各病房均为散在分离株。
1.2 方法 1.2.1 材料(1)试剂与仪器: BACTEC9120血培养仪(美国 BD公司) ,VITEK2 GN鉴定卡(法国生物梅里埃公司) ,PHEONIX 100 NMIC-4鉴定药敏卡(美国 BD公司) ; 20种抗生素药物敏感试验纸片 (英国 OXOID公司) ,MH琼脂(美国 BBL公司) 。 (2)质控菌株:大肠埃希菌 ATCC25922、铜绿假单胞菌 ATCC27853、肺炎克雷伯菌 ATCC700603(卫生部临床检验中心) 。
1.2.2 细菌培养与鉴定采用 BACTEC9120血培养仪进行细菌培养,采用 VITEK2 GN鉴定卡和 PHEONIX 100 NMIC-4鉴定药敏卡进行细菌鉴定。具体操作均按说明书要求进行。
1.2.3 药物敏感试验(1) K-B纸片扩散法:抗生素种类包括阿莫西林/克拉维酸(AMC) 、阿米卡星、氨苄西林、氨曲南、头孢他啶、环丙沙星、头孢曲松、头孢噻肟、头孢呋辛、头孢唑啉、头孢吡肟、头孢西丁、庆大霉素、亚胺培南、左旋氧氟沙星、美洛培南、呋喃妥因、复方新诺明、四环素、哌拉西林/他唑巴坦 (TZP) 、头孢哌酮/舒巴坦(CSL) ,按 CLSI[4]的标准判定每种药物的敏感性。(2)仪器法:采用 VITEK2 GN10药敏卡和 PHEONIX 100 NMIC-4鉴定药敏卡,操作按说明书要求进行。(3)结果判定:根据 CLSI 2009[4]判定结果。
1.2.4 ESBLs检测采用 CLSI推荐的确证试验[4]。
1.3 统计分析采用 WHONET 5.4软件进行奇异变形杆菌临床分布统计及耐药性分析。
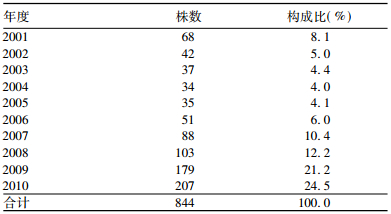
2 结果 2.1 奇异变形杆菌来源与逐年变化(表 1)| 表 1 奇异变形杆菌各年分离构成比 |
844株奇异变形杆菌中,分离自尿液 304株,占 36.0%;分离自痰液 263株,占 31.2%;分离自各种分泌物 176株,占 20.9%;分离自血液和引流液各29株,分别占3.4%;分离自胆汁、腹水等标本 43株,合计占 5.1%。各年分离奇异变形杆菌的构成比呈逐年增加趋势。
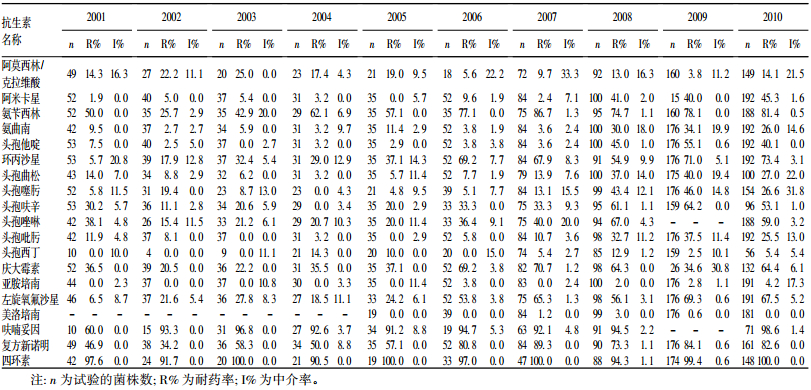
2.2 奇异变形杆菌 10年耐药率变化(表 2)| 表 2 奇异变形杆菌 10 年耐药率变化 |
β内酰胺类抗生素中,氨苄西林耐药率最高,10年来从 50%升高到 80%以上;哌拉西林在 2009年以前耐药率约为 20%,2010年上升为 42.6%,头孢噻肟、头孢吡肟、头孢曲松和氨曲南的耐药率于 2008年有明显升高,由 10%上升到约为 40%。
2.2.2 对氨基糖苷类、氟喹诺酮类、碳青酶烯类等其他抗生素耐药率比较呋喃妥因耐药率较高(> 90%) ,复方新诺明 2001年为 46.9%,2006年以后明显升高,为 80%以上;喹诺酮类抗生素中,环丙沙星 2001—2005年的耐药率为 5.7%~37.1%,2006— 2010年明显升高为 69.2%~73.4% ,左旋氧氟沙星 2001—2005年为 6.5%~24.2% ,2006—2010年为 53.8%~69.3% ,氨基糖苷类抗生素中,庆大霉素于 2005年以前约为 35% ,2006年以后上升为 60%左右,阿米卡星在 2007年以前耐药率较低,< 10% ,2008年以后上升到 > 40% ,亚胺培南在 2006年开始出现了耐药株,为 3.8% 。
2.3 产 ESBLs菌株各年比较(表 3)| 表 3 产 ESBLs 菌株比较 |
844株奇异变形杆菌中,检出产 ESBLs的菌株 246株,占 29.1% 。表 3可见,2008年以后,ESBLs的发生率明显增高。
3 讨论本研究结果显示,奇异变形杆菌主要分布在尿液、痰、分泌物标本中,主要引起泌尿系统、呼吸系统以及伤口感染,此外在血液、胆汁、引流液、腹水、导管和组织中也有散在分布。奇异变形杆菌分离株构成比逐年上升,应引起临床医生的足够重视。
有研究认为环丙沙星的耐药与产 ESBLs有一定的关系[5],对环丙沙星的耐药情况也应该引起足够重视;由于奇异变形杆菌对呋喃妥因和复方新诺明有较高的耐药率,其引起的感染应避免应用该抗生素治疗,喹诺酮类和氨基糖苷类抗生素应在明确药敏结果为敏感后方可应用。
有报道头孢类抗生素的不规范使用也是引起多药耐药的奇异变形杆菌 (MDR-PM)的危险因素[6]。头孢西丁、碳青酶烯类和酶抑制剂类抗生素对奇异变形杆菌均有较低的耐药率,10年监测的结果比较稳定,头孢西丁和酶抑制剂类抗生素可作为治疗奇异变形杆菌的首选药物,对于严重感染可选用碳青酶烯类抗生素。
产 ESBLs是奇异变形杆菌对广谱头孢菌素耐药的重要机制之一,它不仅能导致耐多药菌株的出现,更能造成耐药基因的传播。文献显示,质粒介导的产 ESBLs菌株的比率在逐步升高[7]。本研究结果显示,2008年及 2009年产 ESBLs菌株高达 45.63%及 56.98% 。虽然 ESBLs能水解广谱青霉素类、头孢菌素类及单环类抗生素如氨曲南,但对碳青霉烯类抗生素无水解作用,而本研究从 2006年开始发现耐亚胺培南的菌株,2007年开始出现耐美洛培南的菌株,其耐药率均 < 5% ,表明近 5年的奇异变形杆菌出现了对碳青霉烯类的耐药[8],机制有待于进一步研究。
奇异变形杆菌产 ESBLs的出现以及其他耐药机制的发生,使其呈现耐多药,给临床防治造成极大困难,因此对奇异变形杆菌进行动态的耐药性监测,为控制其耐药基因的传播引起院内感染的暴发流行以及临床合理应用抗生素具有重要意义。
| [1] | 胡志红,刘军,张智,等.一起变形杆菌引起的食物中毒调查[J].中国公共卫生,2006,22(3):307. |
| [2] | 应春妹,何澄,汪雅萍,等.奇异变形杆菌产超广谱 β 内酰胺酶基因检测[J].中国感染与化疗杂志,2009,9(5):343-346. |
| [3] | 王辉,陈民钧,倪语星,等.2003-2004年中国十家教学医院革兰阴性杆菌的耐药分析[J].中华检验医学杂志,2005,28(12):1295-1303. |
| [4] | CLSI Performance standards for antimicrobial susceptibility testing:ninteenth informational supplement[S].USA:CLSI,2009. |
| [5] | Sohn KM,Kang CI,Joo EJ,et al.Epidemiology of ciprofloxacin resistance and its relationship to extended-spectrum β-lactamase production in Proteus mirabilis bacteremia[J].Korean J Intern Med,2011,26(1):89-93. |
| [6] | Cohen-Nahum K,Saidel-Odes L,Riesenberg K,et al.Urinary tract infections caused by multi-drug resistant Proteus mirabilis:risk factors and clinical outcomes[J].Infection,2010,38(1):41-46. |
| [7] | 黄颖,徐元宏,李涛,等.变形杆菌产超广谱 β-内酰胺酶的检测及其耐药现状[J].安徽医科大学学报,2007,42(1):59-61. |
| [8] | Sheng ZK,Li JJ,Sheng GP,et al.Emergence of Klebsiella pneumoniae carbapenemase-producing Proteus mirabilis in Hangzhou,China[J].Chin Med J(Engl),2010,123(18):2568-2570. |
 2012, Vol. 28
2012, Vol. 28