耐多药肺结核是至少对异烟肼和利福平耐药的结核分枝杆菌导致的肺结核〔1〕。耐多药肺结核的出现和蔓延,严重削弱了实施遏制肺结核策略取得的效果,在很多国家已成为重大的公共卫生问题,成为全球有效控制肺结核的重大障碍。 世界卫生组织(WHO) 于1999 年制定耐多药肺结核控制策略,突出强调通过培养和药敏实验的患者发现策略以及使用二线药物的治疗策略〔2〕。中国自2006 年开始实施耐多药肺结核控制试点,截止目前,已经扩展到12 个省的41 个地市。 本研究通过分析试点地区耐多药肺结核患者发现、治疗以及 6 个月末痰菌阴转情况,探索适合我国国情的患者分现和治疗策略,为制定切实可行的耐多药肺结核控制策略提供参考依据。
1 对象与方法 1.1 对象广东省、湖北省、河南省、山东省、内蒙古自治区、 浙江省、江苏省、黑龙江省、河北省、四川省、福建省和湖南省 12 个项目省,自2006 年10 月1 日截止2009 年11 月30 日筛查的耐多药肺结核可疑者和纳入治疗的患者。可疑者包括以下4 类: (1) 慢性患者: 指经多次不规则治疗后痰菌仍阳性的肺结核患者,或复治失败患者; (2) 与耐多药肺结核患者有密切接触史的涂阳患者; (3) 复治涂阳患者; (4) 治疗3 月末痰涂片仍阳性的初治涂阳患者。
1.2 方法 1.2.1 耐多药肺结核患者发现县(区)结防机构推荐耐多药肺结核可疑者,3 日内送痰到地市结防机构进行痰培养,有条件进行痰培养的县(区) 级结防机构,经省以及地市级验收批准,也可进行痰培养工作; 地市结防机构送阳性分离培养物至省肺结核参比实验室进行菌种鉴定以及分枝杆菌药物敏感试验,有条件的地市实验室经国家参比实验室以及省参比实验室验收批准,也可进行菌种鉴定以及分枝杆菌药物敏感试验。
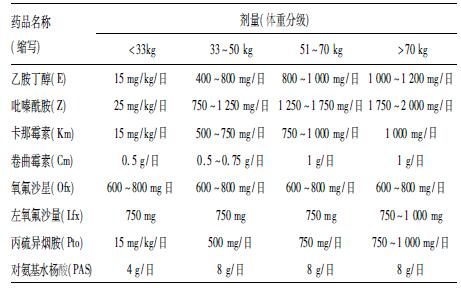
1.2.2 耐多药肺结核患者治疗策略以标准化治疗方案为主,住院与门诊相结合的治疗策略。(1) 标准化治疗方案: 6 吡嗪酰胺(Z) 、卡那霉索(Km) 、左氧氟沙星(Lfx) 、丙硫异烟胺(Pto) 、对氨基水杨酸(PAS) /18 吡嗪酰胺(Z) 、左氧氟沙星 (Lfx) 、丙硫异烟胺(Pto) 、对氨基水杨酸(PAS) ,第1 阶段为注射期每日用药,持续时间6 个月; 第2 阶段为非注射期,每周用药6 次,时间为18 个月。(2) 药品种类及剂量项目采用统一采购的进口抗结核药品,药品剂量见表 1,部分患者因为严重不良反应以及耐药等原因,可根据具体情况适当调整药品剂量。
| 表 1 推荐使用的药品种类与剂量 |
患者治疗前以及门诊随访时,均按照要求进行痰涂片和培养、肝肾功能、血尿常规、电解质、胸片、 听力、视野和色觉等检查。
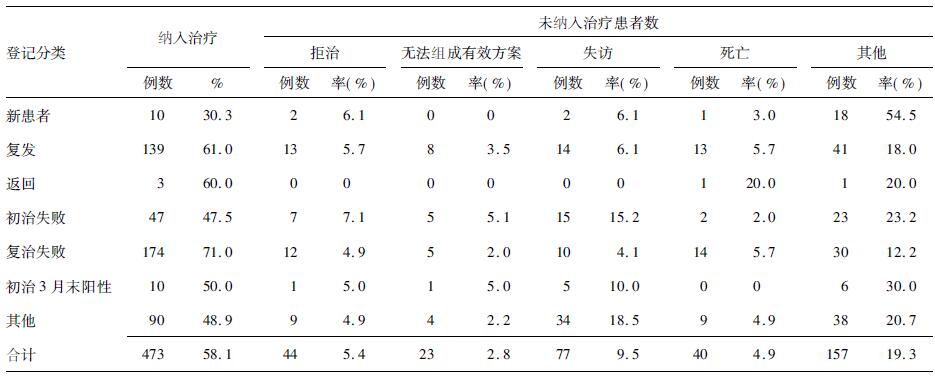
1.3 判定标准〔1〕(1) 耐多药肺结核患者: 通过熟练度测试的实验室,采用WHO 推荐的比例法药敏试验证实的对异烟肼和利福平耐药的肺结核患者。(2) 未能纳入治疗患者原因: 拒治、失访、死亡、不能组成有效治疗方案以及其他。(3) 登记分类: 新患者、复发、返回、初治失败、复治失败、初治3 月末阳性; 以及其他。
1.4 统计分析通过汇总整理项目地区的报表资料,使用 EXCEL2007 软件分析不同登记分类中的耐多药肺结核筛出率;确诊患者纳入治疗比例以及未能纳入治疗的原因; 标准化治疗方案的使用比例、更改治疗方案的原因以及6 月末痰菌阴转情况。
2 结 果 2.1 患者发现(表 2)| 表 2 耐多药肺结核可疑者筛查情况 |
进行培养的4 131 例耐多药肺结核可疑者中,880 (21.3%) 例确诊为耐多药肺结核,其中复治失败、初治失败和复发的耐多药肺结核筛出率较高,分别为 42.7%(237 /555) 、21.1% (98 ~ 465) 和19.0% (283 /1 490) ; 新患者、初治3 月末阳性和返回中耐多药检出率相对较低,分别为11.0%(42 /383) 、10.3%、(19 /185) 和8.5%(6 /71) 。
2.2 患者治疗 2.2.1 纳入治疗情况(表 3)| 表 3 患者纳入治疗情况 |
经过身体检查和医生评估的 814 例确诊耐多药肺结核患者,473 例(58.1%) 接受抗结核药品化疗,44 例(5.4%) 拒治,77 例(9.5%) 失访,40 例(4.9%) 死亡,23 例(28%) ,因为项目提供药品不能组成有效治疗方案而未纳入治疗,157 例(19.3%) 因其他原因,例如严重的基础病变、并发症以及高龄等原因未纳入治疗。
2.2.2 标准化治疗方案使用情况纳入治疗的473 例患者,433 例(91.5%) 患者使用项目推荐的标准化治疗方案: 6Z Km Lfx Pto PAS /18Z Lfx Pto PAS; 40 例(8.5%) 患者因为耐药以及各种不良反应而未使用标准化治疗方案或者调整治疗方案。导致40 例耐多药肺结核患者未使用标准化治疗方案的原因主要包括耐药18 例,其中Ofx 耐药8 例(20%) ,Lfx 耐药 3 例(7.5%) ,Km 耐药5 例(12.5%) ,PAS 耐药2 例(5%) ; 25 例患者因为出现不同程度的不良反应而导致治疗方案的更改,包括肝功能异常6 例(15%) ,肾功能异常4 例(10%) ,胃肠道反应,包括恶心,呕吐等3 例(7.5%) ,听力减退或损伤2 例(12.5%) ,药品热、药品过敏2 例(12.5%) ,高龄依从性差 2 例(5%) ; 其中l 例患者同时出现肝、肾功能异常,1 例患者同时出现肝功能异常和耐药,1 例患者同时出现肾功能异常和胃肠道反应。
2.2.3 抗结核药品使用情况473 例纳入治疗患者有464 例(98.1%) 患者均使用吡嗪酰胺和对氨基水杨酸,403 例 (85.2%) 的患者使用丙硫异烟胺,379 例(80.2%) 患者使用左氧氟沙星,371 例(78.4%) 患者使用卡那霉素; 仅有小部分患者使用项目外药品,例如莫西沙星、加替沙星以及第5 组抗结核药品克拉霉素和罗红霉素等。
2.3 6 月末痰菌阴转情况(表 4)| 表 4 6 月末痰涂片和培养阴转情况 |
共有124 例患者完成了6 个月的治疗,其中84 例(67.7%) 患者发生痰涂片阴转,79 例 (63.7%) 患者发生痰培养阴转。从不同登记分类的耐多药肺结核患者来看,以新患者和初治3 月末阳性的患者6 月末痰培养阴转率较高,分别为100% 和83.3%,其次是复发 (64%) 和初治失败(62.5%) ,复治失败的患者阴转率最低,只有48.1%。
3 讨 论WHO建议国家结核病规划应根据自身的技术能力和资源情况,确定哪一组患者应该进行常规的药敏试验检查,而不是对所有危险人群均进行药敏试验检查〔1〕。本研究分析表明,高危人群筛查是在资源和能力有限国家可行的、符合成本效益的患者发现策略。其中复治失败的耐多药检出率为 42.7%,低于国外报道的80%〔1〕,可能与较高涂阳培阴率和污染率有关; 复发和返回的患者通常不是耐药患者〔1〕,结果也显示,此2 类可疑者的耐多药率也相对较低。
本研究观察的确诊耐多药肺结核患者仅有58. 1% 的患者纳入治疗,一方面采用传统比例法敏感试验诊断耐多药需要长达2 ~ 3 个月,期间将近15%的患者死亡或丢失; 另一方面,近20%的患者由于严重的并发症和基础病变等无法纳入治疗。> 90%的治疗患者接受标准化治疗方案,表明在中国目前开展二线药敏试验能力资源有限的条件下,对于同一类别的患者使用同一治疗方案的标准化治疗策切实可行,能够满足大部分耐多药肺结核治疗的需要。40 例患者未使用标准化治疗方案的主要原因是耐药和不良反应,尤其以喹诺酮类耐药最高,这可能与目前二线抗结核药品在中国部分医疗机构广泛使用有一定的关系〔3〕。药品使用以吡嗪酰胺、对氨基水杨酸、丙硫异烟胺、左氧氟沙星和卡那霉索为主,这与其他国家的用药原则基本相同,药品选择稍有不同〔4, 5, 6, 7〕,这种差异主要由于各国国家肺结核防治规划采用的初治和复洽方案的差异、耐药谱的不同以及所能获得的药品种类不同而导致的。
6 月末痰菌阴转率与Holtz 等〔8〕报道的6 月阴转率 67.6%基本相同。新患者和初治3 月末阳性患者6 月末痰菌阴转率较高,复治患者包括复发和初治失败相对较低,复治失败最低。产生耐药性是治疗失败主要原因〔9〕。
| 〔1〕 | WHO,Guidelines for the programmatic managemet of drug-resistant tuberculosis[R].Geneva:World Health Organization,2008. |
| 〔2〕 | WHO,Guidelines for establishing DOTS-Plus pilot projects for the management of multidrug-resistant tuberculosis(MDR-TB)[R].Geneva:World Health Organization,2000. |
| 〔3〕 | 刘小秋,姜世闻.肺结核专科医院对住院肺结核患者的诊断与治疗现状分析[J].中国防痨杂志,2007,29(增刊):153. |
| 〔4〕 | Furin JJ,Mitnick CD,Shin SS,et al.Occurrence of serious adverse effects in patients receiving community-based therapy for multidrugresistant tuberculosis[J].Int J Tuberc Lung Dis,2000,5(7):648-655. |
| 〔5〕 |
 I,et al.Side effects associated with the treatment of multidrug-resistant tuberculosis[J].Int J Tuberc Lung Dis,2005,9(12):1373-1377. I,et al.Side effects associated with the treatment of multidrug-resistant tuberculosis[J].Int J Tuberc Lung Dis,2005,9(12):1373-1377.
|
| 〔6〕 | Burgos M,Gonzalz LG,Paz EZ,et al.Treatment of multidrug-resistant tuberculosis in San Francisco:an outpatient-based approach[J]. CID,2005,40(1):968-975. |
| 〔7〕 | Uffredi ML,Pernot CT,Dautzenberg B,et al.An intervention programme for the management of multidrug-resistant tuberculosis in France[J].International Journal of Antimicrobial Agents,2007,29: 434-439. |
| 〔8〕 | Holtz TH,Stenberg M,Kammerer S,et al.Time to sputum culture conversion in multidrug-resistant tuberculosis:predictor and relationship to treatment outcome[J].Ann Intem Med,2006,144:650-659. |
| 〔9〕 | 缪梓萍,何铁军,何海波,等.肺结核治愈率影响因素分析及策略[J].中国公共卫生,2009,25(5):535-536. |
 2011, Vol. 27
2011, Vol. 27