2. 华中科技大学同济医学院
静脉药瘾者(Intravenous Drug Usere, IDU)长期摄取海洛因形成躯体和精神上的依赖,同时他们多交叉使用注射器使机体免疫力降低,对各种病原体的易感性增加。本研究对静脉药瘾者T细胞亚群变化与多重病毒感染之间的关系进行了研究。现报告如下。
1 对象与方法 1.1 对象选择提供知情同意和符合纳入标准的IDU为观察对象,即云南省2002~2003年戒毒所强制戒毒的静脉吸毒人员,共406名,其中男性383名,女性23名。吸毒史1~18年,吸毒量0.1~0.5 g/d。年龄17~61岁,平均年龄32.4岁。49.01%(199/406)有共用注射器史,均无肝炎病史。对照组为同一地区健康体检者,男64人,女38人,年龄18~58岁,平均30.5岁。
1.2 方法 1.2.1 病毒感染标志物检测采集调查者6 mL静脉血,3 mL分离血清。HBV血清抗原抗体标志物(HBsAg、抗-HBs、抗-HBc、HBeAg和抗-HBe)检测试剂盒和抗-HCV检测试剂盒(上海实业科华生物技术公司); HDV-Ag、HGV-IgG和HCMV-IgM检测试剂盒(郑州博赛生物工程有限责任公司); HCV-RNA检测试剂和HBV-DNA检测试剂盒(郑州华美工程生物和深圳匹基生物工程股份有限公司); HIV-1/HIV-2抗体检测试剂盒(美国雅培制药有限公司); 血清IL-2和IL-4检测采用放射免疫分析测定盒(北京北方生物技术研究所)。
1.2.2 细胞因子的检测取3 mL肝素抗凝血,按常规分离外周血单个核细胞(PBMC),用含10%小牛血清的RPMI-1640调整细胞浓度,在植物血凝素(PHA-M)刺激下,二氧化碳培养箱中孵育60 h,收集上清,用于诱生的细胞因子(IL-4和IFN-γ)检测。
1.2.3 T细胞亚群检测采用间接免疫荧光法,CD3、CD4、CD8单克隆抗体(武汉生物制品公司); 羊抗鼠IgG-FITC (华美生物工程公司)。
1.3 统计分析采用SPSS软件进行χ2检验和t检验。
2 结果 2.1 静脉吸毒者HBV、HCV、HIV、HDV、HGV和HCMV感染情况在IDU中,HBV、HCV、HIV、HDV、HGV和HCMV等病毒感染率均明显高于对照组,病毒重叠感染率高达62.81%(255/406),可出现2~4种血源性病毒的重叠感染。同时针对HBV和HCV血清学指标阳性者和部分阴性者,分别进行了HBV和HCV的核酸检测,其中有17例HBV-DNA阳性,核酸量为4.59×106 copies/L~5×1010 copies/L,有55例HCV-RNA阳性,核酸量为2.98×105 copies/L~2.25×108 copies/L。未发现HCV-RNA含量与HCV抗体量的相关性; 在抗HCV阴性者和HBcAb阴性者中未检测出HCV-RNA或HBV-DNA。对照组HBV感染率为17.65%(18/102),其余病毒感染指标均为阴性。
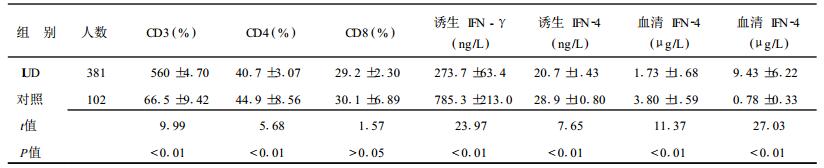
2.2 T细胞亚群和细胞因子检测(表 1)| 表 1 IDU和对照组T细胞亚群的检测( x±s) |
通过检测发现,IDU总T细胞数减少,主要是CD4+T细胞减少,CD8+T细胞没有明显改变,从而导致CD4/CD8比值降低。IFN-γ和IL-4诱生水平均较对照组降低,IDU血清IL-2含量比对照组低,但IL-4含量高于对照组。
2.3 HBV与HIV重叠感染的检测在IDU 15.1%(29/192)的HIV感染者合并HBV感染,针对HBV和HIV血清学指标阳性者,包括17例HBV-DNA、12例HBeAg和24例HBsAg阳性者,进行HIV和HBV的重叠感染相关分析,结果HIV重叠HBV感染者有51.72%(15/29) HBV-DNA阳性; 37.93%(11/29) HBeAg和58.62%(17/29) HBsAg阳性率。而无HIV感染的IDU,仅有1.68%(2/119) HBV-DNA阳性率。
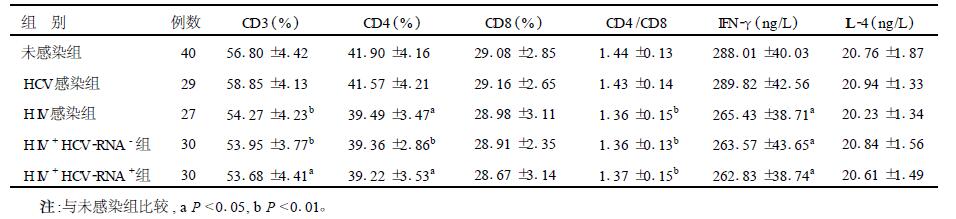
2.4 病毒重叠感染与T细胞亚群(表 2,3)| 表 2 IDU HIV与HBV合并感染者T细胞亚群变化( x±s) |
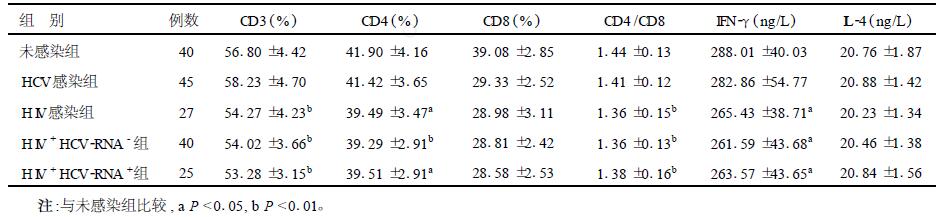
| 表 3 IDU HIV与HCV合并感染者T细胞亚群变化( x±s) |
HIV重叠HBV和HCV的感染率分别为15.1%(29/192)和80.21%(154/192)。根据静脉药瘾者HIV、HBV和HCV的感染情况进行分组,分别检测T细胞亚群的变化,结果主要表现为存在HIV感染时(HIV单独感染或合并感染) CD3+、CD4+细胞数和PBMC诱生的IFN-γ减少,但HBV-DNA或HCV-RNA阳性组和阴性组间,T细胞亚群检测差异无统计学意义。IFN-γ减少与病毒载量无关。
3 讨论我国HBV、HCV、HGV和HIV等病毒感染率呈逐年上升趋势,静脉注射毒品已成为传播这些病原体的重要途径〔1〕。本研究结果显示,在IDU中,HBV、HCV、HIV、HDV、HGV和HCMV等病毒感染率均明显高于对照组,特别是HCV和HIV感染率高达69.7%(283/406)和47.3%(192/406)。此组IDU病毒感染率高达88.92%,可出现2~4种病毒的重叠感染,与其他报道一致〔2〕。
本研究发现,IDU外周血CD3+和CD4+T细胞百分率明显低于正常人,CD+8T细胞没有明显变化,从而导致CD4/CD8比值低下,表明药物滥用者细胞免疫功能处于抑制状态,与多数学者报道一致〔3〕。有研究认为,海洛因所导致免疫系统的明显损害具有剂量依赖性,可通过中枢神经内阿片肽系统和下丘脑-垂体激素系统的功能变化,以及在免疫细胞上存在阿片类受体,从而病态性强化中枢对外源性阿片类物质的依赖程度〔4〕。
在IDU,HIV与HBV或HCV合并感染较为常见,国外文献报道,HIV感染者中HBV和HCV感染率分别为10%~21%和64%~77%〔5〕。而该组IDU显示HIV重叠HBV/HCV感染率较高(分别为15.1%和80.21%)。Chung报道〔5〕,由于不同的传播途径,HIV和HBV共感染分别为:同性恋21%,异性恋14%,吸毒者7%和血友病14%。HIV减弱机体细胞免疫功能促进肝炎病毒复制,而HBV通过NF-κB作用于长末端重复系列增强HIV转录〔6〕。本研究也证实,HBV活动性感染者(HBV-DNA阳性)大多数(15/17)伴有HIV感染,同时HBeAg检测也为阳性,而无HIV感染者HBV-DNA和HBeAg的检出率很低,反映了HIV具有促进HBV复制的作用。
本研究发现,IDU和HIV单独或合并感染时均表现为CD4+细胞和Th1细胞因子产生进一步减少,使机体细胞免疫功能损伤加重,但研究中未发现病毒载量与Th1细胞因子水平的相关性。
总之,IDU是HCV、HIV和HBV感染的高危人群,他们易出现多重病毒感染,主要是HIV与HCV/HBV的重叠感染。IDU存在Th细胞平衡紊乱,无论是单病毒或多病毒感染均会影响T细胞亚群的数量和功能。因此对血源性病毒感染的高发和高危人群进行干预和增强免疫功能,有利于传染病的控制和防治工作。
| [1] | Ahlenstiel G, Iwan A, Nattermann J, et al. Distribution and effects of polymorphic RNATES gene alleles in HIV/HCV coinfection-a prospective cross-sectional study[J]. World J Gastroenterol, 2005, 11 : 7631–7638. DOI:10.3748/wjg.v11.i48.7631 |
| [2] | Wu N, Li D, Zhu B, et al. Preliminary research on the co-infection of human immunodeficiency virus and hepatitis virus in intravenous drug users[J]. Chin Med J, 2003, 116 : 1318–1320. |
| [3] | Roy S, Chapin RB, Cain KJ, et al. Morphine inhibits transcriptional activation of IL-2 in mouse thymocytes[J]. Cell Immunol, 1997, 179 : 1–9. DOI:10.1006/cimm.1997.1147 |
| [4] | Theodorou S, Haber PS. The medical complications of heroin use[J]. Curr Opin Psychiatry, 2005, 18 : 257–263. DOI:10.1097/01.yco.0000165595.98552.d9 |
| [5] | Gupta S, Singh S. Hepatitis B and C virus co-infections in human immunodeficiency virus positive North Indian patients[J]. World J Gastroenterol, 2006, 12 : 6879–6883. DOI:10.3748/wjg.v12.i42.6879 |
| [6] | Chung RT, Kim AY, Polsky B. HIV/hepatitis B and C co-infection:pathogenic interactions, natural history and therapy[J]. Antivir Chem Chemother, 2001, 12 : 73–91. |
| [7] | Miller AO. Management of HIV/HBV coinfection[J]. Med Gen Med, 2006, 8(41) : 1691–1967. |
 2009, Vol. 25
2009, Vol. 25