2. 江西医学院第二附属医院磁共振室
急性一氧化碳中毒是我国发病和死亡人数最多的急性职业中毒。CO也是许多国家引起意外生活性中毒中致死人数最多的毒物。急性CO中毒可导致机体出现严重损伤,其中以神经系统受损最为严重,部分患者在症状恢复之后继发性引起中毒迟发性脑病(Delayed neuropsychological, DNS)等严重后遗症,发病机制迄今尚未阐明,因而给临床诊治和预防带来困难。本研究拟模仿一氧化碳中毒情况,采取吸入一定量一氧化碳和空气密闭缺氧的方法建立一氧化碳中毒性迟发性脑损伤家兔模型。现报告如下。
1 材料与方法 1.1 实验动物32只健康家兔(江西省医学实验动物中心,合格证号:021-97-04)。体重2~3 kg,颗粒饲料配合蔬菜喂养,自由饮水。饲养在已取得使用许可证的环境中(使用许可证SYXK (赣)2003-0003)。
1.2 仪器与设备CO气体体积分数为99.9%(东华气体厂)。静式染毒柜(自制)。722分光光度计,MR/I Twin-Speed 1.5 T超导型MR仪(美国GE Sigma公司)。
1.3 染毒方法随机选取12只健康家兔。参考文献〔1〕方法并进行改进,染毒前观察实验兔精神状态及活动能力,检查均正常后,将兔放入染毒柜中(每次只染1个,减少因个体差异出现染毒程度的差别),关闭染毒柜开始染毒,调节流量表以0.2 L/min的流速将CO气体通入染毒柜内,当出现走路不稳,呼吸急促,耳朵发红,角膜反射减弱等症状直至昏迷后停止CO气体通入(平均通气时间为15~20 min),仍然使染毒柜处于密闭状态保持6 h,取出实验兔,1 h内行头颅第1次磁共振(MRI)扫描,然后分别在3,5,7,15,30,45,60 d时行头颅MRI扫描。
1.4 血中碳氧血红蛋白的检测〔2〕另取8只家兔进行同样方法染毒,期间按0,0.5,1,2,3,4,6,21 h采用耳缘静脉血改良双波长一氧血红蛋白(HbCO)定量法监测各组实验兔血HbCO浓度:取耳缘静脉血0.1 ml加0.4 mol/L氢氧化铵10 ml,混匀,加10 mg低亚硫酸钠混匀,10 min内于535及578 nm波长下测定其吸光度,按照下列公式计算HbCO含量(%):HbCO (%)=(2.44×A535/A578-2.68)×100%。
1.5 MRI检查方法〔3〕实验家兔按染毒前及染毒后第1 d (染毒后1 h),3,5,7 d 6个时间点进行连续MRI检查,扫描前用0.3%戊巴比妥溶液按1 ml/kg进行麻醉。扫描包括轴位及矢状位等功能成像。扫描结束后,在工作站上利用functool图象处理软件分别测量皮层和海马的表现弥散系数ADC (appearant diffusion coefficient value)值。具体方法为:选取一副能完整显示双侧海马的横断位图,手动放置测量感兴趣区,大小为2 mm,分别在双侧皮层及海马各放置3个同样大小的感兴趣区,感兴趣区之间间隔基本相等,分别标记为A1,A2,A3,B1,B2,B3。记录各点测量值。
1.6 病理取材和观察指标再取12只健康家兔,2只做正常对照,其余10只按上述方法染毒,于染毒后1 h,1,3,5,7 d时间点各取2只,用0.3%的戊巴比妥溶液1 ml/kg耳缘静脉麻醉后,分离一侧颈内动脉和对侧颈内静脉后,远心端方向插管(肝素抗凝),然后自颈内动脉快速灌注1000 ml生理盐水(内含肝素),另一侧颈内静脉引流,以冲洗脑毛洗血管血液,继之用2%多聚甲醛、1%戊二醛混合液100~250 ml灌注,进行在体脑组织固定。完整分离脑组织后,横断位切片,行常规苏木素-伊红(HE)染色,在光镜下观察皮层、海马、基底节、脑干等各部位脑组织变化。
1.7 统计分析应用SPSS软件进行统计分析。
2 结果 2.1 中毒后表现家兔CO中毒后,8~15 min即可出现少动、耳部皮肤樱桃红色、抽搐、昏迷,部分动物可出现振颤,角弓反张,甚至死亡。死亡家兔立即取脑做病理切片,并可见内脏器官肿胀表面出血点。未死亡家兔常规饲养,中毒症状逐渐恢复,部分仅有行动稍缓外无其他异常变化,连续观察。其中有5只至60 d进仍未出现迟发性脑病症状,染毒后第3 d死亡1只,此为急性期中毒死亡,7~45 d内出现迟发脑病症状并死亡的有6只。
2.2 碳氧血红蛋白检测结果通过外周血碳氧血红蛋白动态观察,发现在染毒后碳氧血红蛋白0.5 h就出现升高,至4 h出现高峰,24 h接近正常。
2.3 磁共振特点染毒前脑内动脉形态信号正常,染毒后1 h内脑内各动脉明显痉挛。头颅横断位T2WI无异常信号,染毒前无异常信号,染毒后1 h内横断位T2WI海马出现明显高信号。正常家兔头颅横断位弥散加权像(DWI)显示无异常信号,而染毒后1 h内横断位弥散加权像显示双侧显示双侧海马出现稍高信号。
12只染毒成功家兔在染毒后1 h兔脑皮层均出现ADC值不同程度下降,但未出现迟发性脑病的家兔组各时间点脑皮层ADC值与染毒前对照差异均无统计学意义;而6只出现迟发性脑病的家兔染毒后1 h脑皮层ADC均值与染毒前比较差异有统计学意义(P < 0.05)。未出现和出现迟发性脑病2组皮层不同部位、不同染毒时间的ADC均值比较,不同测量点与染毒前比较差异无统计学意义(表 1)。
| 表 1 2组不同染毒时间的ADC值(n=6, x±s) |
2.4 病理切片观察
正常家兔脑组织细胞(重点观察皮层)形态结构在光镜下均无明显病理改变;中毒后1 h脑皮层区脑组织出现充血水肿,神经细胞浆肿胀、核固缩、血管可出现扩张、充血、血管内皮细胞间隙增大及血管周围炎性细胞浸润等,随着中毒的恢复,皮层区第3~7 d细胞水肿逐渐恢复。中毒后期(7~60 d)死亡的家兔出现脑神经胶质细胞不同程度增生和脱髓鞘改变,血管周围炎性细胞浸润及静脉血管套现象,有的可见脑组织局灶出血、软化。并且出现迟发性脑病的兔脑神经胶质细胞增生和脱髓鞘的程度较重,未出现迟发性脑病组(60 d后处死)的家兔其脑神经胶质细胞不出现或仅出现少量增生(图 1~4)。

|
图 1 兔脑神经细胞明显肿胀变性(出现迟发脑病组组织皮层) |
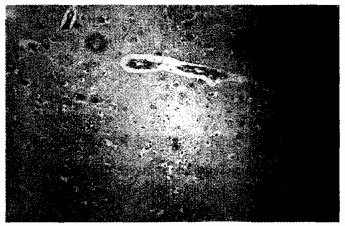
|
图 2 血管间隙增宽和血管套(×40) |

|
图 3 胶质细胞增生形成团块(×400) |
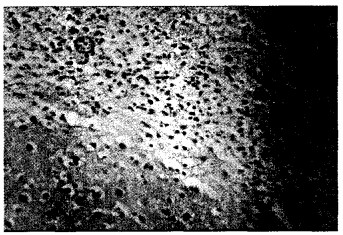
|
图 4 炎性细胞浸润(×400) |
3 讨论
DSN模型的染毒方法,目前国内外报道〔4-6〕的有采用单次或多次腹腔注射CO进行染毒,虽然可出现典型的迟发性脑病改变,但与临床所见急性CO中毒的条件有所不同,本研究采用CO染毒后再加上缺氧密闭环境的密闭6 h,与临床DSN发生条件更接近,并且可以提供50%的成模动物。
小鼠腹腔注射CO后以血碳氧血红蛋白(HbCO)浓度、被动回避性记忆能力(SDL)、脑细胞膜和线粒体膜Ca2+ 2Mg2+ ATPase活性、脑组织元胺氧化酶-B (MAO-B)活性的改变和急性CO中毒小鼠海马神经元的病理性改变为指标,判断CO腹腔注射致小鼠急性中毒脑损伤模型是否成功,认为氧化物歧化酶(SOD),脂质过氧化物(LPO)的虽有改变,但没有显著性差异而不成为判断模型成功的敏感指标;但家兔腹腔注射CO后SOD活力明显下降,丙二醛(MDA)含量显著升高。病理学检查显示,染毒急性期家兔脑组织损伤严重,并在随后的3~21 d内出现继发性的脑组织坏死,海马及皮层尤为明显,而成为模型成功与否的敏感指标。
本研究用吸入CO的方法染毒,引入磁共振的检测手段结合病理学的方法,认为染毒结束后1 h内脑ADC值是早期判断模型是否成功的敏感标志,因为未出现迟发性脑病和出现迟发性脑病的ADC值在此时间点差异有统计学意义,这样指标的确立,为应用此模型进行早期干预和研究迟发性脑病的发生发展具有重要作用。
| [1] | 赵天智, 常耀明, 李金声, 等. 大鼠急性一氧化碳中毒后迟发性脑病模型的建立[J]. 第四军医大学学报, 2006, 27(11) : 1024–1026. |
| [2] | 刘冬娴, 胡启芬, 王彦华, 等. 血液中碳氧血红蛋白的饱和度的双波长分光光度简便测定方法[J]. 光谱试验室, 2001, 1(1) : 35–38. |
| [3] | 杨新跃, 刘志勇, 龚良庚, 等. Wistar系自发性脑积水大鼠的病理学及磁共振成像特征[J]. 中国比较医学, 2005, 15(3) : 143–146. |
| [4] | 王娟, 周歧新. 一种小鼠急性一氧化碳中毒模型的建立[J]. 工业卫生与职业病, 1999, 25(2) : 65–69. |
| [5] | 杨俊卿, 赵晓辉, 周岐新. 一氧化碳腹腔注射致急性中毒小鼠脑损伤模型的改进[J]. 工业卫生与职业病, 2002, 26(3) : 159–163. |
| [6] | 温韬, 赵金垣. 一种制备急性CO中毒迟发性脑病动物模型的新方法[J]. 中国工业医学杂志, 2003, 16(3) : 129–132. |
 2009, Vol. 25
2009, Vol. 25

 , 周银平1
, 周银平1 