近年来,随着健康体检的普及和诊断技术的提高,甲状腺结节的检出率不断提高[1]。孔丹丹等[2]报道,9600名体检人员经彩色多普勒超声检查,甲状腺结节检出率为42.44%。郝志华等[3]检测发现,2010年1-12月在河北省人民医院进行健康体检的13 664例体检者中甲状腺结节检出率为47.43%。甲状腺小结节是指直径≤ 10 mm的甲状腺结节[4],其发病率亦愈来愈高[5]。
甲状腺结节可分为良性和恶性两种。流行病学资料显示,90%以上的甲状腺结节为良性,5%左右为恶性[6]。甲状腺微小癌是指肿瘤直径≤ 10 mm的甲状腺癌,按组织类型分类其90%以上为甲状腺微小乳头状癌(Papillary thyroid microcarcinoma,PTMC),少数为滤泡癌或髓样癌[7-8]。由于甲状腺结节较小(直径≤ 10 mm),超声特征并不典型,良恶性小结节的很多声像图表现相互重叠、交叉存在,因此极易造成误诊[9]。本研究对本院超声科误诊为PTMC的31个甲状腺良性小结节超声声像图及病理表现进行分析,以提高甲状腺小结节的诊断准确性,减少误诊。
1 资料与方法 1.1 一般资料选取2014年12月-2016年8月在本院超声科就诊,并经手术病理证实为甲状腺良性结节的共29例患者(31个结节)作为研究对象。其中男性2例,女性27例;年龄34~74岁,平均56.4±10.5岁;甲状腺结节直径3~10 mm,平均5.2±2.5 mm。
1.2 超声和病理诊断方法采用HI VISION Preirus彩色多普勒超声诊断仪(Hitachi公司产品)进行超声检查,线阵探头频率为7.5~10 MHz。患者取仰卧位,充分暴露颈部。对甲状腺双侧腺体及峡部进行全面扫查。发现甲状腺结节后,仔细观察结节位置、数量、大小、边界、回声及钙化(微钙化呈细点状、针尖样强回声,直径≤2 mm,呈簇状或散在分布于结节内)[10],并测量甲状腺结节的纵横径及纵横比(A/T比),所有超声诊断操作均由同一名超声专业技术人员完成。收集甲状腺切除术后的甲状腺样本进行病理检查,并根据病理结果对结节进行分类。
1.3 统计学方法应用Microsoft Excel 2003建立数据库,计数资料采用百分率或构成比进行描述。
2 结果 2.1 术前超声检查结果31个超声检查误诊为甲状腺微小癌的甲状腺良性小结节中,术前超声声像图主要表现为实性结节(28/31,90.3%)、极低回声(16/31,51.6%)、边界模糊(13/31,41.9%)、形态不规则(10/31,32.3%)、A/T ≥ 1(12/31,38.7%)和钙化(12/31,38.7%)(表 1)。其典型超声声像图特征见图 1、2。
|
|
表 1 29例误诊为甲状腺微小癌的甲状腺结节患者(共31个结节)术前甲状腺超声表现 |
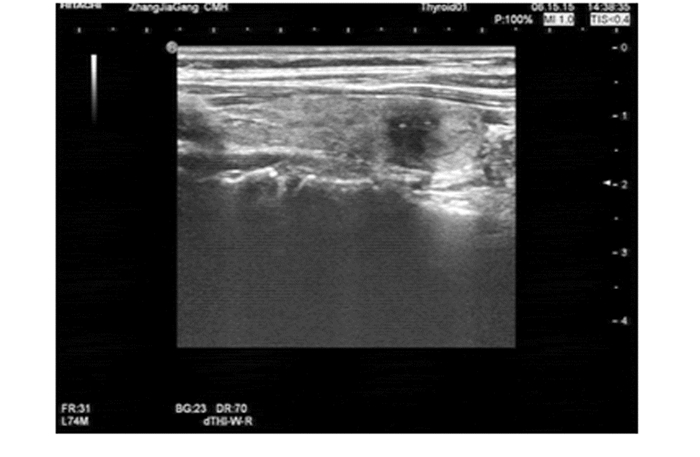
|
图 1 结节性甲状腺肿伴淋巴细胞性甲状腺炎及纤维化,患者超声声像图表现为实性、极低回声、边界模糊、A/T比>1,微钙化 |
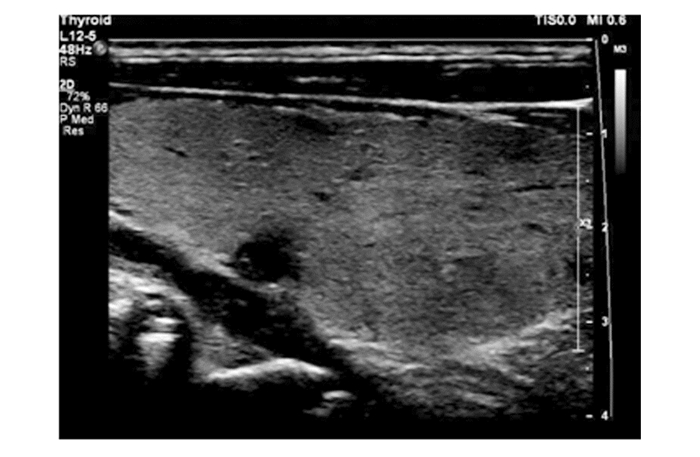
|
图 2 结节性甲状腺肿,患者超声声像图表现为实性、极低回声、边界模糊,微钙化 |
31个误诊为甲状腺微小癌的良性甲状腺结节中,术后病理学检查诊断为甲状腺肿21个(67.7%),甲状腺腺瘤伴纤维化5个(16.1%),淋巴细胞性甲状腺炎4个(12.9%),亚急性肉芽肿性甲状腺炎1个(3.2%);术后病理学特征主要表现为广泛纤维组织增生伴玻璃样变性(25/31,80.6%)、淋巴细胞浸润和滤泡上皮嗜酸性变(11/31,35.5%)、钙化(8/31,25.8%)、浓缩胶质(4/31,12.9%)、炎性细胞浸润(2/31,6.5%)和陈旧性出血(1/31,3.2%)。
3 讨论超声检查已成为甲状腺疾病的首选影像学检查方法[11]。随着超声分辨率的提高,越来越多的甲状腺小结节得以检出;但由于甲状腺疾病的病理类型比较复杂,声像图表现多样性,给超声鉴别甲状腺小结节的良恶性带来一定的困难,易漏诊误诊[12-13]。本研究结合超声声像图及病理表现分析超声误诊原因,将29例手术病理确诊为甲状腺良性病变而术前超声误诊为PTMC患者的超声与病理资料进行对比分析,以提高甲状腺小结节鉴别诊断的准确性。
超声检查显示结节为实性、边界模糊是预测甲状腺结节恶性的重要指标,极低回声为甲状腺恶性结节的独立危险因素[14]。本研究31个甲状腺良性结节中,实性结节为26个,19个结节边界模糊,25个结节超声表现为极低回声,这些结节病理证实多数为甲状腺肿(67.7%)。甲状腺肿由于长期交替发生增生和退缩过程,在退行性变过程中使甲状腺内的纤维组织增生,小叶或一群充满胶质的滤泡周围有纤维间隔包绕而形成结节;由于部分结节增生和退缩的不均衡性,使其超声图像复杂多样,在某些时候难以与PTMC相鉴别[15]。本研究中误诊的结节病理学特征为广泛纤维组织增生伴玻璃样变性,与Ha等[16]研究结果一致,即伴有恶性超声征象的甲状腺良性结节其病理组织学重要特征为广泛纤维化和少许滤泡细胞,并没有乳头状癌等恶性成分。
有研究认为,甲状腺结节出现钙化更有可能恶性,尤其是砂砾样钙化[17]。本研究8个结节在病理镜下显示为钙化,可见超声声像图强回声不一定是钙化,也有可能为纤维化或浓缩胶质。由于纤维组织或浓缩胶质晶体的声像图表现与微钙化相似,均可呈点状强回声,三者间的鉴别为点状强回声后方伴有“彗尾征”或周边伴有液性暗区多为胶质晶体沉积,且仅出现在良性结节中[18]。纤维组织回声经过多个切面扫查可见由点状变为条状的强回声,而微钙化是任何切面均呈点状。本研究中甲状腺肿伴钙化其中粗大或弧形钙化5例,病理检测结果为纤维化或骨化;微小钙化3例,病理检查结果为非沙砾体样钙化,但超声表现与沙砾体钙化相似。
A/T比≥ 1通常被认为是PTMC特征[8]。本研究中被误诊的A/T比≥ 1的良性小结节共12例,病理检查结果主要为甲状腺肿伴淋巴细胞性甲状腺炎,镜下可见甲状腺滤泡萎缩或破坏,当伴有淋巴细胞性甲状腺炎时可见淋巴滤泡大量增生,甚至形成生发中心;甲状腺滤泡组织被广泛玻璃样变的纤维组织替代同时侵润到包膜外,且广泛的纤维化伴玻璃样变性会使结节质地变硬,这些可能是A/T比≥1产生的病理基础[19]。有报道认为,甲状腺结节A/T比与结节的质地、位置、探头施压等有关系[20]。甲状腺下份腺体较上份腺体厚且当甲状腺结节呈实性质硬时,探头施压甲状腺中下份结节不易变形。
总之,在超声检查时,需要熟悉甲状腺各类结节的声像图表现及鉴别诊断要点。当甲状腺小结节在声像图中表现出极低回声、边界模糊、形态不规则、结节内伴钙化、A/T比≥1等征象时,其病理基础可为甲状腺组织间玻璃样变伴广泛纤维化或淋巴细胞浸润及钙化。要密切结合临床资料综合分析,必要时可行超声造影或超声引导下细胞学检查,以避免或减少误诊。
| [1] |
林建华, 黄忠华, 李兰新. 甲状腺结节的病因及流行趋势[J]. 医药前沿, 2017, 7(1): 5-6. |
| [2] |
孔丹丹, 张彩芬. 健康体检人群中甲状腺结节流行病学调查[J]. 中国临床保健杂志, 2015, 18(1): 70-71. DOI:10.3969/J.issn.1672-6790.2015.01.024 |
| [3] |
郝志华, 王俊明, 陈春彦, 等. 体检人群甲状腺结节的检出情况及相关因素分析[J]. 中国慢性病预防与控制, 2012, 20(3): 307-310. |
| [4] |
陈正国, 刘启榆, 陈娇, 等. 促甲状腺激素检测与超声对甲状腺微小结节的诊断价值[J]. 标记免疫分析与临床, 2015, 22(5): 414-416. |
| [5] |
于晓会, 单忠艳. 甲状腺结节病因学与流行病学再认识[J]. 中国实用外科杂志, 2010, 30(10): 840-842. |
| [6] |
刘超, 唐伟. 甲状腺结节和甲状腺癌的病因学和流行病学[J]. 中国实用内科杂志, 2007, 27(17): 1331-1333. DOI:10.3969/j.issn.1005-2194.2007.17.001 |
| [7] |
Wang TS, Goffredo P, Sosa JA, et al. Papillary thyroid microcarcinoma:an over-treated malignancy?[J]. World J Surg, 2014, 38(9): 2297-2303. DOI:10.1007/s00268-014-2602-3 |
| [8] |
刘妍, 景尚华. 甲状腺微小癌的诊断与治疗进展[J]. 实用癌症杂志, 2016, 32(1): 171-173. DOI:10.3969/j.issn.1001-5930.2016.01.052 |
| [9] |
谷莹, 韩志江, 许亮, 等. 甲状腺微小乳头状癌与微小结节性甲状腺肿的超声鉴别[J]. 中国实用医刊, 2015, 42(12): 211-214. |
| [10] |
Oh EM, Chung YS, Song WJ, et al. The pattern and significance of the calcifications of papillary thyroid microcarcinoma presented in preoperative neck ultrasonography[J]. Ann Surg Treat Res, 2014, 86(3): 115-121. DOI:10.4174/astr.2014.86.3.115 |
| [11] |
黄道中. 甲状腺疾病的超声诊断价值[J]. 临床内科杂志, 2011, 28(3): 149-151. |
| [12] |
段世玲, 刘学梅, 高洁. 甲状腺结节的超声诊断与漏误诊分析[J]. 齐齐哈尔医学院学报, 2011, 32(4): 540-541. DOI:10.3969/j.issn.1002-1256.2011.04.022 |
| [13] |
刘芳, 陈金春, 陈海斌, 等. 甲状腺病变常见超声误诊原因分析[J]. 当代医学, 2009, 15(21): 62-63. DOI:10.3969/j.issn.1009-4393.2009.21.047 |
| [14] |
谷伟军, 赵玲, 朱笑笑, 等. 甲状腺恶性结节超声危险因素探讨——2453例甲状腺结节超声特点分析[J]. 中华内分泌代谢杂志, 2013, 29(7): 548-552. DOI:10.3760/cma.j.issn.1000-6699.2013.07.002 |
| [15] |
张改英, 许伟, 李晓君. 106例甲状腺肿块超声诊断与病理结果对照分析[J]. 中国超声诊断杂志, 2000, 4(1): 38-39. |
| [16] |
Ha EJ, Baek JH, Lee JH, et al. Sonographically suspicious thyroid nodules with initially benign cytologic results:the role of a core needle biopsy[J]. Thyroid, 2013, 23(6): 703-708. DOI:10.1089/thy.2012.0426 |
| [17] |
李康, 丛淑珍, 李宜, 等. 超声探测甲状腺钙化模式的临床意义[J]. 中国医学影像技术, 2007, 23(3): 379-381. DOI:10.3321/j.issn:1003-3289.2007.03.017 |
| [18] |
Anderson L1, Middleton WD, Teefey SA, et al. Hashimoto thyroiditis:Part 1, sonographic analysis of the nodular form of Hashimoto thyroiditis[J]. AJR Am J Roentgenol, 2010, 195(1): 208-215. DOI:10.2214/AJR.09.2459 |
| [19] |
王晓庆, 魏玺, 徐勇, 等. 甲状腺部分囊性结节的超声特征及其与良恶性鉴别诊断的关系[J]. 中华肿瘤杂志, 2014, 36(8): 617-620. DOI:10.3760/cma.j.issn.0253-3766.2014.08.012 |
| [20] |
Yoon SJ, Yoon DY, Chang SK, et al. "Taller-than-wide sign" of thyroid malignancy:comparison between ultrasound and CT[J]. AJR Am J Roentgenol, 2010, 194(5): W420-W424. DOI:10.2214/AJR.09.3376 |



