新生儿肺炎是由于围生期感染、吸入等各种病因导致的肺部炎症反应,临床上的主要症状为呼吸困难,严重时会造成患儿呼吸窘迫,甚至呼吸衰竭,是一种较为常见的新生儿疾病,占新生儿科重症监护病房患儿的2/3,起病急、进展快、病情凶险,是造成新生儿死亡的主要原因之一[1],相关文献[2]显示新生儿重症肺炎病死率高达20% ~ 30%。因此寻找积极有效的治疗对重症肺炎新生患儿具有重大意义。目前较为常用的方法是通过机械通气抢救患儿生命[3],但由于人工气道易发生呼吸机相关性肺炎及肺气压伤等情况,明显限制了该方法的使用。经鼻持续气道正压通气因其具有经济实用、简便易行、无创安全等优点在新生儿领域的应用得到了越来越多的关注[4],本院对重症新生儿肺炎患儿拟选用经鼻持续气道正压通气策略,比较经鼻持续气道正压通气和常规鼻导管吸氧或头罩吸氧治疗小儿重症肺炎的临床效果。
1 资料与方法 1.1 一般资料病例来源于我院于2014年1月至2015年1月收住的重症新生儿肺炎患者90例。病例纳入标准[5]: ①符合1986年国家卫生部制定的新生儿肺炎诊断标准,出现明显的呼吸困难,有不同程度的窒息史,待复苏出现口吐白沫、呼吸困难、青紫等症状; ②听诊双肺可闻及湿罗音; ③X射线摄影胸片检查出现不同程度的呈条索影的肺纹理增多,较为严重的患者出现斑片状阴影,有轻或中度肺气肿。排除标准[5]:伴先天畸形、严重先天性心脏病、遗传代谢性疾病或气胸患儿。
按随机数字表法将纳入病例分为观察组和对照组,对应随机数字偶数者为观察组,奇数者为对照组,每组45例。观察组:男29例,女16例,体重(2.61 ± 0.55) kg,胎龄(36.9 ± 5.6)周。对照组:男28例,女17例,体重(2.65 ± 0.618) kg,胎龄(37.3 ± 5.9)周。经统计学分析,两组患儿临床表现、性别比例、出生体重、血气分析等资料均无统计学差异(P > 0.05),具有可比性。
1.2 治疗方法所有纳入病例均给予包括抗感染、适当镇静、化痰、维持内环境稳定、保护重要脏器功能及对症处理等综合治疗,对照组患儿在综合治疗的基础上给予鼻导管吸氧或头罩吸氧,鼻导管吸氧氧流量为0.5 ~ 1 L/min,头罩吸氧流量4 ~ 6 L/min,氧浓度为30% ~ 40%。观察组患儿在综合治疗的基础上应用经鼻持续气道正压通气,经鼻持续气道正压通气设置:气流量8 ~ 10 L/min,呼气末正压3 ~ 5 cm(1 cm H2O = 0.098 kPa),吸入气体氧浓度40% ~ 60%。根据血气分析调整参数,若患儿吸入气体氧浓度≤ 30%、呼气末正压降至2 ~ 3 cm H2O、经皮血氧饱和度 > 95%、血气分析基本正常,可在稳定12 h ~ 24 h后撤离经鼻持续气道正压通气,改鼻导管吸氧,逐渐停止吸氧。经鼻持续气道正压通气应用德国STEPHANCPAP系统进行参数设置和控制。
1.3 临床监测指标[6]采用多通道生命体征监护仪对两组患儿进行严密监护,维护正常心率、呼吸、血压、体温,经皮测氧饱和度维持在0.85 ~ 0.95,并每2 h记录各项生命体征变化,此外治疗前后应用床旁血气分析仪抽取两组患者的桡动脉血动态监测血气的变化,比较治疗前和治疗24 h后的血气进行比较,并对2组患儿临床表现缓解时间进行记录比较。
1.4 统计学方法采用SPSS 21.0统计软件对所得数据进行统计分析,治疗前后临床症状、血气分析、临床表现缓解时间以均数±标准差(x ± s)表示,采用t检验。按α = 0.05的检验水准,以P < 0.05为差异有统计学意义。
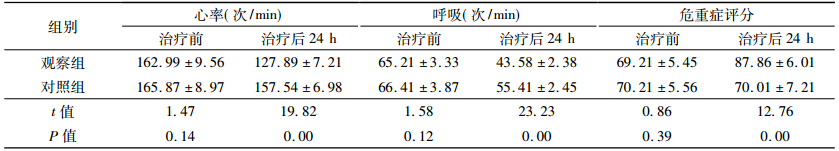
2 结果 2.1 两组患儿临床症状比较两组患儿治疗前心率、呼吸、危重症评分无显著性差异(P > 0.05),治疗后24 h观察组各指标出现的明显改善,两组比较明显优于对照组,差异具有统计学意义(P < 0.05),具体见表 1。
|
|
表 1 两组患儿治疗前后临床症状比较(x ± s,n = 45) |
两组患儿治疗前在的血气指标(PaO2、PaCO2、HCO3-)均不存在统计学差异(P > 0.05),治疗后24 h观察组患儿的PaO2升高,PaCO2降低,HCO3-恢复,两组比较均具有统计学意义(P < 0.05),具体见表 2。
|
|
表 2 两组患儿治疗前后血气分析比较(x ± s,n = 45) |
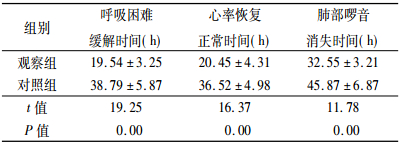
观察组患儿的呼吸、心率及肺部体征消失和缓解时间均明显短于对照组,两组比较差异具有统计学意义(P < 0.05),见表 3。
|
|
表 3 两组患儿临床症状缓解情况比较(x ± s,n = 45) |
新生儿肺炎是一种较为常见的新生儿疾病,也是引起新生儿死亡的重要原因之一,可分为吸入性肺炎和感染性肺炎,吸入性肺炎是由于吸入羊水、胎粪或乳汁后引起肺部化学性炎症反应,感染性肺炎是由于产前及产时感染由羊水或血性传播、致病的微生物造成肺部化学性炎症反应,细菌感染以革兰阴性杆菌较多见[7]。临床主要症状为气道阻塞、呼吸困难等,同时由于肺炎时通气和换气功能障碍易导致患儿多脏器功能衰竭,相关文献[8]显示围生期感染性肺炎病死率5% ~ 20%。
目前根据新生儿生理解剖学特点,通过有效的方法纠正新生儿重症肺炎的并发低氧血症对治疗新生而的重症肺炎尤为重要。传统的综合治疗和鼻导管吸氧有助于部分患儿病情缓解,但由于多数病情危重者常规鼻导管吸氧效果欠佳,不能很好改善肺氧合状态,并且不能加温加湿,需行气管插管呼吸机治疗,而气管插管的机械通气会造成患者气管或声带损伤、气压伤等问题[9]。经鼻持续气道正压通气可使有自助呼吸的患儿在整个呼吸周期中均接受高于大气压的气体,改善了肺氧合,减少肺内分流,相关研究[10]结果显示应用经鼻持续气道正压通气后,患儿患儿胸内压增加左心室跨膜压下降,同时经鼻持续气道正压通气纠正患儿的缺氧问题,缓解肺血管痉挛、减轻右心室负荷,这就直接增加心脏每搏输出量、降低心肌耗氧、增加心肌每搏输出量[11-12],因此尽早给予新生儿经鼻持续气道正压通气可很好改善肺氧合状态。
本研究结果显示观察组经气道正压通气治疗24 h后呼吸、心率、危重症评分较对照组改善更明显(P < 0.05),此外观察组血气分析指标24h后亦较对照组改善更明显(P < 0.05),呼吸困难缓解时间、心率恢复正常时间、肺部啰音消失时间明显短于对照组(P < 0.05),提示综合治疗基础上应用经鼻持续气道正压通气能更快地纠正新生患儿的低氧血症,这与金国信等人[6]的研究结果较为一致,说明经鼻持续气道正压通气可在较短的时间内提高新生儿危重症评分,缩短心率、呼吸恢复时间,明显的改善了新生患儿的血气和肺部体征,缩短了患儿的病程。
综上所述,经鼻持续气道正压通气在治疗重型新生儿肺炎具有较好的临床疗效,操作简单、经济实用、缩短病程,值得临床推广应用。
| [1] |
陈凤莲. 鼻塞式持续气道正压通气治疗小儿重症肺炎并发呼吸衰竭疗效观察[J]. 陕西医学杂志, 2013, 42(09): 1143-114. DOI:10.3969/j.issn.1000-7377.2013.09.016 |
| [2] |
焦淑芳. 经鼻持续气道正压通气治疗小儿重症肺炎合并呼吸衰竭的临床疗效及预后观察[J]. 中国妇幼保健, 2014(13): 2117-2118. |
| [3] |
杨婕, 李曼慈, 潘伟筠, 等. 经鼻持续气道正压通气治疗新生儿肺炎[J]. 广东医学, 2005, 26(01): 88-89. |
| [4] |
翟淑芬, 田宝丽, 郝贵竹, 等. 经鼻持续气道正压通气治疗新生儿肺炎临床疗效评定[J]. 中国全科医学, 2005, 8(24): 2029-2030. DOI:10.3969/j.issn.1007-9572.2005.24.012 |
| [5] |
符宗敏, 夏晓玲, 赵琳, 等. 经鼻持续气道正压通气联合肺泡表面活性物质与大剂量盐酸氨溴索防治新生儿肺透明膜病的疗效观察[J]. 中华妇幼临床医学杂志, 2011, 7(03): 214-217. DOI:10.3877/cma.j.issn.1673-5250.2011.03.007 |
| [6] |
金国信, 林宗泽, 吴亮, 等. 经鼻持续气道正压通气治疗小儿重症肺炎临床疗效观察[J]. 中华全科医学, 2014, 12(05): 773-774. |
| [7] |
杨晓华. 评价经鼻持续气道正压通气治疗新生儿肺炎的有效性[J]. 中国医药指南, 2013, 11(35): 366-367. |
| [8] |
冯琦赟, 刘继花, 郭新会. 经鼻持续气道正压通气治疗重症新生儿肺炎的疗效观察[J]. 中华实用诊断与治疗杂志, 2009, 23(09): 928-929. |
| [9] |
彭拥军. 经鼻持续气道正压通气治疗婴幼儿重症肺炎的临床效果[J]. 中国现代药物应用, 2015, 9(04): 52-53. |
| [10] |
朱亚平, 孙维维, 边美玲, 等. 经鼻持续气道正压通气治疗新生儿肺炎的护理[J]. 护理研究, 2009, 23(32): 2975-2976. |
| [11] |
徐建洪, 岳晓明, 刘江, 等. 早期持续气道正压通气治疗小儿重症肺炎合并呼吸衰竭疗效分析[J]. 齐齐哈尔医学院学报, 2015, 36(03): 358-359. |
| [12] |
戴加哲, 秦文伟. 早期经鼻持续气道正压通气治疗新生儿呼吸窘迫综合征的效果及对早产儿肺功能的影响[J]. 中国当代医药, 2015, 22(07): 83-85. |