核医学是一种安全、无创、有效和准确的诊疗方法, 它能提供组织的功能性变化, 在疾病的早期即可诊断出来, 能为病人尽早制定治疗方案, 所以它被越来越广泛地应用于临床。与此同时, 它带来的辐射问题已成为医护工作人员必须面对的潜在职业危害[1]。本文中的医院是一家三级甲等肿瘤专科医院, 医院的核医学科配备有一套单光子发射型计算机断层仪(SPECT/ CT), 开展核医学的诊疗项目。核医学科设在医院南部的基础大楼一层, 主要的业务用房包括分装室(淋洗、注射室)、医生办公室、SPECT/CT机房、控制室等, 其放射性污染因子主要有γ射线、β射线、固体废弃物及废水等。依据国家相关标准[2-4], 本文对该核医学科环境辐射水平进行检测并对其评价分析。
1 仪器与方法 1.1 检测仪器FD 3013 β γ辐射剂量仪、451P型加压电离室巡测仪、α、β表面污染仪, 所用仪器经国家法定计量检定部门检定合格。
1.2 检测方法参照GBZ 134-2002《放射性核素敷贴治疗卫生防护标准》和GBZ 120-2006《临床核医学放射卫生防护标准》中的规定进行检测, 检测点的选择要充分考虑使其具有代表性, 以保证检测结果的科学性和可比性。外照射水平和表面污染的每个检测点的测量面积为100 cm2[5]。从偏安全角度考虑, 检测时尽可能选择装置在较大负荷状态下检测。
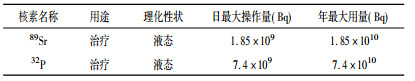
2 检测结果与分析 2.1 科室情况调查 2.1.1 核医学科放射源使用情况简介该核医学科使用的放射源包括密封放射源和非密封放射源。核医学科常用的密封放射源主要有以下两种:89Sr和32P。表 1给出它们的用途、日最大操作量和年最大用量等。
|
|
表 1 密封源种类和用量 |
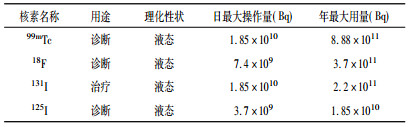
核医学科常使用的非密封源包括:99mTc、18F、131I和125I, 表 2给出源的用途及活度等。
|
|
表 2 非密封源种类和用量 |
核医学诊疗区建设于医院南部门诊楼一楼, 处于相对独立区域, 可严格划分控制区及监督区, 有利于辐射防护。核医学工作场所依据管理需要, 分为控制区、监督区及非限制区。淋洗与分装室、放射性固体废物衰变室, 机房和注射后病人候诊室等划分为控制区; 控制室, 病人候诊室等划分为监督区; 核医学科的外部环境分为非限制区。储源室的屏蔽容器用于存放不操作的放射性核素, 当需要操作核素时均在具有铅防护的通风橱内进行, 通风橱由一台强力通风机采用旋风方式进行排风, 排风口设于楼顶, 并高出周围范围内建筑物屋脊。该核医学科在门诊楼西北部外地下建有废水衰变室, 用于收集废水及病人排泄物, 经三级核素衰变池达到排放标准后再排往医院废水处理系统。
2.1.3 核医学科工作场所分级根据《电离辐射防护与辐射源安全基本标准》(GB 18871-2002)附录C中的规定, 非密封放射源工作场所应划分为三个级别, 即甲、乙和丙级。日等效最大操作量计算公式为:

|
(1) |
其中Equivalent为日等效最大操作量, Actual为实际日操作量, Toxic为核素毒性因子, Correction为操作方式的修正因子。从该标准附录C中表C2和C3可以查得99mTc、18F的毒性因子为0.01, 131I、125I、89Sr和32P的毒性因子为0.1;操作方式的修正因子均为1, 经计算可得该核医学科日等效最大操作量总计为2.66 × 109 Bq, 介于2 × 107~4 × 109 Bq之间, 应划为乙级工作场所[2]。
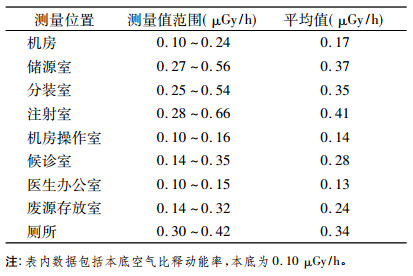
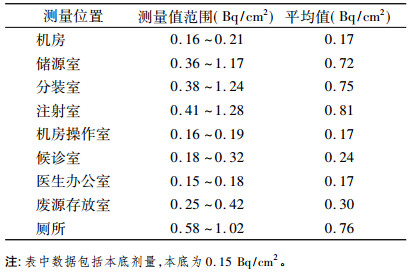
2.2 检测结果在正常工作的情况下, 核医学科及其周围外照射水平的检测结果如表 3所示; 在进行表面污染检测时, 为了排除外照射的影响, 在完成所有放射源操作后才进行检测, 检测结果如表 4所示; 淋洗人员、分装人员和注射人员在进行操作时工作位置的外照射水平检测结果如表 5所示。
|
|
表 3 核医学科γ外照射空气吸收剂量率检测结果 |
|
|
表 4 核医学科β放射性表面污染水平检测结果 |
|
|
表 5 工作人员工作位置外照射水平检测结果 |
从偏安全的角度考虑估算工作人员的年附加剂量, 本文作以下假设:①淋洗需要5 min, 分装需要10 min, 注射需要30 min; ②全年按300个工作日算; ③在操作过程中工作人员未采取铅服防护屏蔽。则由表 3的数据可以估算出淋洗人员、分装人员和注射人员接受的附加年有效剂量约分别为0.02 mSv、0.03 mSv和0.10 mSv。
3 讨论该核医学科设在相对独立的区域, 有利于射线的辐射防护, 选址较为合理。核医学科明确制定了放射源安全管理制度、工作流程和辐射事故应急处理预案, 实行责任明确。
核医学的工作场所属于开放型的工作场所, 工作人员要对放射性药物进行淋洗、分装、注射等操作近距离接触放射源[6], 调查发现, 这些操作过程造成工作场所的污染是核医学工作人员受到较高外照射水平的主要原因[7]。从文中检测结果可以出注射室的外照射水平和表面污染率均高于其他房间, 分别为0.41 μGy/h和0.81 Bq/cm2, 这可能是在操作过程中不慎外洒造成的。通过估算, 注射人员接受的附加年有效剂量最大, 其值为0.10 mSV, 符合国家标准的限值要求[8], 如果注射人员在工作时穿铅防护服, 戴铅防护眼镜等, 其所受到的照射剂量会更低。
核医学科的病人也是重点管理的人群, 因为给药后的病人将成为一个流动的放射源, 应该注重病人的教育[9]。为了避免公众受到不必要的照射, 给药后的病人应限制其活动范围。
该核医学科放射诊疗项目辐射用房属相对独立、相对封闭的区域, 科室有严格的"三区"管理制度, 公众成员不可到达控制区与监督区, 所以不会因该项目的应用而造成公众人员受到额外附加的照射, 符合国家相关标准要求[2]。工作人员应认真准备, 减少与放射源的接触时间, 严格遵循各项操作的规章制度。总之, 只要各项工作能得到落实, 该核医学开展的诊疗项目不会给本科室和周围环境带来显著的辐射危害。
| [1] |
李明, 李新明, 李玲, 等. 某医院核医学影像检查医护人员的辐射评价与对策[J]. 中国辐射卫生, 2009(2): 55-56. |
| [2] |
国家质量监督检验检疫总局.GB 18871-2002电离辐射防护与辐射源安全基本标准[S].北京: 中国标准出版社, 2002: 177.
|
| [3] |
中华人民共和国卫生部.GBZ 134-2002放射性核素敷贴治疗卫生防护标准[S].北京: 人民卫生出版社, 2002: 1-4.
|
| [4] |
中华人民共和国卫生部.GBZ 120-2006临床核医学放射卫生防护标准[S].北京: 人民卫生出版社, 2006: 1-4.
|
| [5] |
中华人民共和国卫生部.GBZ 166-2005职业性皮肤放射性污染个人监测规范[S].北京: 人民卫生出版社, 2005: 1-2.
|
| [6] |
程晓莉, 王海荣. 核医学人员所受外照射水平[J]. 中华放射医学与防护杂志, 1999, 19(2): 55-56. |
| [7] |
徐金其, 侯价礼, 王坚辉. 医用同位素室空气中131I污染水平及剂量估算[J]. 中华放射医学与防护杂志, 1995, 15(4): 227. |
| [8] |
戴富友, 胡传朋, 程晓军, 等. 某医院核医学科放射防护监测结果与分析[J]. 中国辐射卫生, 2009, 18(3): 303-304. |
| [9] |
邓志宏, 黄兆慧, 陈小慧, 等. 武汉地区核医学放射防护现状及存在问题探讨[J]. 中国辐射卫生, 2006, 6: 188-189. DOI:10.3969/j.issn.1004-714X.2006.02.031 |



 ,
,