骨质疏松症是以骨量减少,骨组织微细结构退化导致骨小梁结构稀疏,骨的脆性增加及易于发生骨折为特征的一种全身性骨骼疾病。目前在临床上最常使用的测量部位是脊柱和髋部,即骨质疏松最易发生骨折的两个部位—脊柱压缩性骨折和髋部骨折[1]。笔者通过收集并比较分析50岁以上212人骨密度检测阳性病人,根据腰椎和髋部T值高低初步探讨不同测量部位对诊断结果的影响。
1 资料和方法 1.1 资料收集本院50岁以上212人,男96人,女116人,均做了腰椎正位和髋部骨密度检测,测定结果根据T值WHO诊断标准诊断为骨量减少或骨质疏松症的阳性病人。
1.2 方法用美国Hologic双能X射线骨密度仪QDR 4500W系列测量腰椎正位(L1-4)和髋部骨密度。每日进行一次脊柱仿真体质量控制检查,每周一次测量自身结构的阶梯仿真体校准,变异系数小于0.60%。测量结果根据T值WHO诊断标准的诊断,以标准差(SD)来表示,正常T值在-1.0以上,骨量减少T值在-1.0和-2.5之间,骨质疏松症T值小于-2.5。
1.3 分组将收集的212人分为50~70岁和70岁以上两个年龄组,根据腰椎正位(L1-4)和髋部两个部位骨密度测定结果进行比较分析。
1.4 统计学处理采用SPSS13.0统计软件包建立数据库并进行统计分析骨密度值情况,采用χ2检验分析腰椎正位与髋部对骨密度阳性检出敏感性的差异和骨质疏松症检出的差异,以P<0.05为差异有统计学意义。
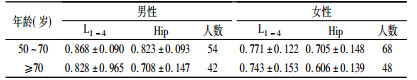
2 结果 2.1 男、女不同年龄段腰椎正位(L 1-4)和髋部骨密度值两性随年龄增加,两部位BMD降低; 相同年龄段,男性两部位骨密度均高于女性(见表 1)。
|
|
表 1 不同年龄段腰椎(L1-4)和髋部(Hip)骨密度值(g/cm2) |
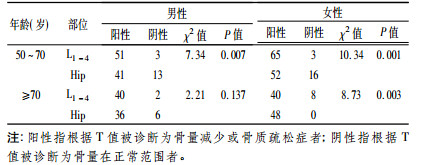
50~70岁年龄段两性腰椎正位对骨密度阳性检出均高于髋部,男性腰椎检出94%,髋部检出76%;女性腰椎检出96%,髋部检出76%,P<0.05,差异均有统计学意义。大于70岁年龄段男性腰椎正位阳性检出人数高于髋部,腰椎检出95%,髋部检出86%,但P>0.05,差异无统计学意义; 女性髋部阳性检出人数高于腰椎,女性腰椎检出83%,髋部检出100%,P<0.05,差异有统计学意义(见表 2)。
|
|
表 2 男、女性不同年龄段骨密度阳性检出比较 |
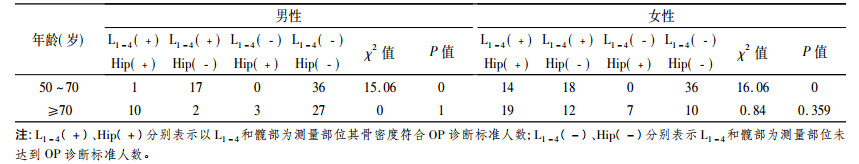
50~70岁年龄段男性腰椎检出OP18人,髋部只检出1人; 女性腰椎检出OP32人,髋部检出14人,两性P值均小于0.005差异有统计学意义。大于70岁年龄段男性腰椎检出OP12人,髋部检出13人; 女性腰椎检出OP31人,髋部检出26人,两性P值均大于0.05,差异无统计学意义。总体上腰椎对OP检出高于髋部,在50~70岁年龄段占绝对优势,但是随着年龄的增长,髋部对OP检出在上升,本次资料中70岁以后两性共有10例在腰椎骨密度T值显示正常或骨量减少时,髋部已达到OP程度,髋部对OP检出的敏感性在上升。为了减少漏诊在70岁以后应选择腰椎和髋部均进行测量综合分析(见表 3)。
|
|
表 3 男、女性不同年龄段OP检出的比较 |
随着我国人口的老龄化,骨质疏松症的人日益增多,正受到越来越多人重视。人的骨骼总体上呈现“正常-减少-疏松”的态势,并且骨质疏松是可以预防的,可以通过许多方式能够推迟其发生、发展,因此,及早发现骨量减少或骨质疏松对于骨质疏松的防治具有重要的意义。虽然骨质疏松是一种全身性骨骼疾病,但各部位骨量丢失的速度和易感性并不一样[2],从而不同测量部位对骨量减少和骨质骨质疏松检出率也有一定的影响,因此,骨密度测定部位的选择很关键,直接影响到诊断结果。有报道称女性腰椎对骨质疏松的诊断敏感性优于髋部,男性60岁后髋部骨密度对骨质疏松的诊断敏感性较高[3],但本调查结果显示,在50~70岁年龄段两性腰椎部位对骨量减少或骨质疏松症的诊断敏感性较高,均优于髋部。但在70岁以后腰椎部位可能由于骨质增生或动脉硬化等的影响导致骨密度阳性检出率下降而髋部受影响较小,腰椎对骨量减少和骨质疏松症的诊断敏感性在下降而髋部却大幅上升,本次资料中在70岁以后男性腰椎和髋部对骨密度阳性检出并无显著性差异,而女性髋部对骨密度阳性检出优于腰椎部位,并且在此年龄段两性共有10例在腰椎骨密度呈正常或低下时髋部已达到骨质疏松程度,髋部对骨密度阳性检出敏感性上升。
因此,在50~70岁年龄段骨密度测量部位应首选腰椎,对个别病人如:脊柱明显侧弯、特别肥胖的病人可选择其他位置测定。70岁以后为了避免因骨质增生或动脉硬化等所造成假阴性,应选择腰椎和髋部均进行测量综合分析,减少不必要的漏误诊发生,以免延误病人的治疗,科学地防治骨质疏松。
| [1] |
刘忠厚. 骨质疏松学[M]. 北京: 中国科学出版社, 1998: 418.
|
| [2] |
耿力, 姚珍薇, 骆建云, 等. 腰椎和股骨近端骨密度测定在原发性骨质疏松症诊断中的相关性分析[J]. 重庆医科大学学报, 2007, 32(6): 596. |
| [3] |
王文志, 赵立强, 杨定焯, 等. 腰椎和股骨颈骨质疏松检出率比较分析[J]. 现代预防医学, 2003, 30(3): 313. |