2. 中国医科大学附属盛京医院耳鼻喉科
鼻咽癌(NPC)是我国的常见肿瘤, 其首选治疗方法是放射治疗。由于其特殊的生物学特点采用调强放射治疗具有显著优势[2]。但由于IMRT靶区与正常组织之间存在陡峭的剂量跌落梯度, 不准确的靶区覆盖和摆位误差会导致治疗偏差[2]。近年来研究表明[3, 4]摆位误差会导致部分靶区不能得到足够的剂量从而降低肿瘤的局部控制率, 使复发率上升, 且还可能使得高剂量区移至危及器官的区域内, 造成严重并发症。
本文采用电子射野影像系统(EPID)研究我院鼻咽癌调强放疗中的摆位误差, 并计算出临床靶区(CTV)与计划靶区(PTV)间的外扩范围。
1 对象与方法 1.1 对象15例鼻咽癌IMRT患者中, 男性12例, 女性3例, 中位年龄47岁(27~68岁)。
1.2 体位固定、定位方法和放疗方式患者取仰卧位, 头枕C/B枕于舒适体位, 采用头颈热塑形面罩固定, 于模拟螺旋CT平床上(西门子大孔径模拟CT机)摆位并行定位CT扫描, 扫描范围为头顶至隆突下3cm, 层厚3mm, 无间隔。扫描后将扫描图像通过局域网传输到三维治疗计划系统TPS (瓦里安放疗网络管理系统)。所有患者均接受直线加速器(瓦里安23EX直线加速器, 美国瓦里安公司)根治性放疗, 全程采用调强适形放疗。
1.3 电子射野影像片(EPI)的获取放射治疗过程中每位患者前3次治疗每次拍EPI, 之后每周拍1次EPI, 每次于照射前拍摄正位(机架角度0°)和侧位(机架角度90°)2张。拍摄正、侧位片时射野面积取10cm×10cm, 在X1、X2、Y1和Y2, 4个方向上多叶光栅准直器大小分别为5.0cm, 机器跳数(machine monitor unit, 机器监视单元), 由加速器根据每个患者的情况自动匹配。
1.4 摆位误差的测量测量采用直线加速器(瓦里安直线加速器, 美国瓦里安公司)自带的EPID系统, 以治疗计划系统形成的数字重建射野影像(digitally reconstructed radiograph, DRR)作为治疗参考位置。以上颌窦、蝶鞍、外耳孔、上牙尖、第1~2椎体前缘、下颌骨、棘突及鼻中隔等, 骨性解剖标志作为标记点, 至少选取3个点, 以十字线为参考线, 测量患者左、右、头、脚、腹、背的移位情况(分别以L、R、H、F、A、P表示), 进而获得患者在治疗时的三维六个方向的摆位移动情况, 分析摆位误差, 整个过程在两名医生及一名物理师共同参与下完成。
1.5 统计学处理分别测定每位病人每次摄片左、右、头、脚、腹、背(分别以L、R、H、F、A、P表示)的摆位误差(由于正侧位片上均有头脚方向的摆位移动度, 故采用均数作为摆位误差)。每位病人的摆位系统误差以每次摆位误差的平均值表示, 摆位随机误差以每次摆位误差的标准差表示。总体摆位系统误差为每位病人系统误差均值(μ), 系统误差的标准差记为Σ, 随机误差的标准差记为δ。根据文献CTV-PTV扩边公式(MPTV =2.5Σ+0.7δ)分别计算左、右、头、脚、腹、背MPTV值。
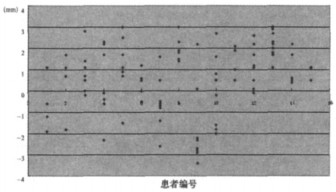
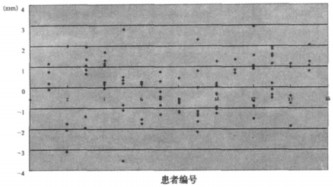
2 结果 2.1 每次摆位误差的情况15例患者中, 1例拍摄10次, 3例拍摄8次, 6例拍摄7次, 1例拍摄5次, 4例拍摄4次, 共拍摄验证片97次, 总共拍摄194张EPI, 左、右、头、脚、腹、背六个方向共有1 164个摆位误差测定值。在所有测定值中, 90.21%≤ 2 mm, 98.63%≤3 mm, 99.66%≤4 mm, 100%≤5 mm。(见图 1~6)
|
图 1 R方向摆位误差分布情况 |

|
图 2 L方向摆位误差分布情况 |
|
图 3 H方向摆位误差分布情况 |

|
图 4 F方向摆位误差分布情况 |
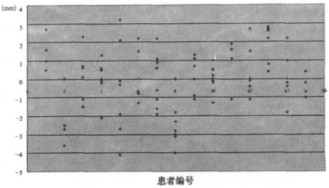
|
图 5 A方向摆位误差分布情况 |

|
图 6 P方向摆位误差分布情况 |
每位病人各个方向的摆位系统误差以每次摆位误差的平均值表示, 摆位随机误差以每次摆位误差的标准差(SD)表示, 结果见表 1。
|
|
表 1 15例患者六个方向摆位系统误差和随机误差(mm) |
15例患者总体摆位误差和MPTV值(见表 2)。
|
|
表 2 总体摆位误差情况和摆位扩边的估计 |
鼻咽癌(NPC)是我国的常见肿瘤, 其首选治疗方法是放射治疗。但鼻咽癌有着特殊的生物学行为:生长方式为广泛浸润性生长, 且其解剖位置特殊, 周围分布许多重要器官(脊髓、晶体、腮腺等)。放射治疗的目标是努力提高放射治疗增益比。调强放射技术(intensity modulated radiation therapy, IMRT)能最大限度地将放射剂量集中在靶区内以杀灭肿瘤细胞, 并使周围正常组织和器官少受或免受不必要的照射, 从而提高放射治疗的增益比[5]。IMRT可满足鼻咽癌临床生物学行为对靶区的要求; 对头颈部重要脏器功能保护的要求; 满足不同期别鼻咽癌个体化治疗的要求[6]。但由于IMRT靶区与正常组织之间存在陡峭的剂量跌落梯度, 靶区勾画和摆位的精确度的是非常必要的。鼻咽部的马蹄形靶区与脊髓、脑干、腮腺之间的剂量梯度下降十分迅速, 当摆位误差存在时, 引起等剂量线的相应移动, 那么极小的偏移也会导致靶区剂量的不足及正常组织剂量的增加[7]。在调强放射治疗中, 照射靶区的精确性是疗效的保障。本院使用EPID验证系统, 进一步提高了摆位的精度, 保证高剂量集中在靶区, 而周围关键器官得到保护, 这对于提高局部控制率和降低并发症机率具有重要作用。
研究表明在IMRT计划执行过程中, 与其他因素如机架角和机头角等相比, 患者的摆位误差对剂量分布影响更明显[8], 在整个治疗过程中, 每次治疗时患者的摆位位置会有所变化[3, 9], 这种摆位误差会导致部分靶区不能得到足够的剂量, 临床研究发现3%~5%的剂量改变可使肿瘤放疗的有效率下降, 正常组织并发症的发生率增加, 并且还可能使得高剂量区移至危及器官区域内, 造成严重并发症[10]。
因此, 如何降低放射治疗中的摆位误差已成为当今肿瘤放射治疗界医师、物理师和技术员研究的重点和难点。
根据国际辐射单位与测量委员会(International Commission on Radiation Units and Measurements, ICRU) ICRU60号报告, 为补偿器官和患者移动及患者摆位不精确的影响, 外照射治疗时在临床靶区(clinical target volume, CTV)外加一个边界, 即计划靶区(plan target volume, PTV), 同时在危险器官外加一个边界, 即(planning risk volume, PRV)[11], ICRU62号报告还明确将摆位误差与器官移动引起的误差加以区分, 同时引入了摆位扩边(setup margin, SM)的概念[12]。头颈部肿瘤(包括鼻咽癌)因受颅底结构的限制, 器官移动度很小, PTV外扩范围大小主要决定于摆位误差。总摆位误差又分为系统误差(也称治疗准备误差)和随机误差(也称治疗执行误差)。根据Stroom的定义[13]系统误差为每个病人在整个治疗过程中误差的均值, 系统误差引起的剂量改变相对于剂量线的整体移动, 并且对所有的单次放疗影响都是相同的, 对某些患者将产生较大的影响, 特别是当靶区移出了高剂量区域[14]。Stroom认为CTV到PTV的外扩边界至少应为MPTV=2Σ+0.7δ, van Herk等认为MPTV=2.5Σ+0.7δ。两个公式都表明放射治疗过程中系统误差对摆位精度的影响比随机误差大。Van Herk等模拟边界和误差的关系时也发现补偿系统误差所需的边界比随机误差大很多。总体上, 系统误差与随机误差相比对剂量的影响更明显[14-16]。
我科采用调强放疗的鼻咽癌患者, 其照射野移位误差严格控制在3mm以内, 系统误差在0.6mm内, 说明设备的精度很高; 而随机误差在1mm左右, 说明每次摆位的重复性高, 结果表明摆位所带来的偏差主要来源于随机误差。另外从图 1-6的数据可看到, 单方向误差98.63%在3mm以内, 只有极个别的几个数值超过了4mm。本研究针对鼻咽癌调强放疗进行研究, 调强放疗属于精确治疗, 对摆位的要求很高, 若拍片时发现误差> 3mm, 就及时进行纠正, 保证体位一致性, 确保治疗效果。通过图 1-6可以发现, 六个方向的系统误差和随机误差分布比较集中, 说明在治疗过程中体位的保持精确, 摆位误差小。已有研究认为靶区在X、Y、Z三个方向上, 即前后、左右、头脚方向的移动不一致, 本试验结果也证实了这一点; 在这X、Y、Z三个方向上, 靶区与毗邻的危及器官和重要功能脏器的相对位置不同, 并且各危及器官的重要性和放射敏感性也各不相同, 因此各个方向的PTV外方边界也应有差异, 而非均匀外放[6]。
EPID作为放射治疗辅助装置, 目前主要用于治疗前或治疗中的位置验证, 通过对照射野影像与模拟定位片或治疗计划系统产生的数字重建影像进行比较, 验证治疗时照射野的正确性, 实时显示照射过程中的体位和照射野与靶区间的关系, 误差得以及时纠正。EPID法能实时有效地测量放射治疗过程中的摆位误差[17]。
以往研究通过射野验证片和数字重建影像的比较发现, 大部分患者的摆位偏移在2 mm左右, 极少数患者超过4mm, 每个方向总的系统误差在2mm以下[18], 而本试验研究发现, 我科在目前鼻咽癌调强放疗时摆位偏移为2mm左右, 极少数患者超过3mm, 采用的CTV-PTV的边界为3mm可补偿器官和患者移动及患者摆位不精确的影响, 满足精确照射的要求, EPID法测量鼻咽癌IMRT摆位误差具有较好的临床应用价值。
但EPID仍存在图象对比度低, 解剖结构显示清晰度欠佳的缺点, 目前已有附加在加速器上的锥形束CT (cone-beam CT)[19, 20]可实时在线测定放射治疗过程中的摆位误差, 但费用较高, 目前国内大多医院还未开展。目前应用较多的仍是EPID法, 其放疗过程中摆位误差的测量和纠正技术还有待于进一步改进。
4 结论在EPID系统下进行实时测量和纠正摆位误差, 可降低系统误差和随机误差, 提高摆位精度。
| [1] |
Cheng J CH, Chao KSC. Comparison of intensity-modulated radiation therapy (IMRT) treatment technique for nasopharyngeal carcinoma[J]. Int J Cancer, 2001, 96(2): 126-131. DOI:10.1002/(ISSN)1097-0215 |
| [2] |
Nancy Y.Lee, Quynh-Thu Le. New developments in radiation therapy for head and neck cancer:Intensity modulated radiation therapy and hypoxia targeting[J]. Semin Oncol, 2008, 35(3): 236-250. DOI:10.1053/j.seminoncol.2008.03.003 |
| [3] |
Hunt M, et al. The effect of positional uncertainties on the treatment of primary nasopharynx cancer[J]. Med Phys, 1989, 16: 456. |
| [4] |
J.ef MM, Mary VG, Waller RB, et al. Prospective clinical evaluation of electronic portal imaging device[J]. Int J Radiat Oncol Biol Phys, 1996, 34: 943. DOI:10.1016/0360-3016(95)02189-2 |
| [5] |
惠周光, 徐国镇. 鼻咽癌调强适形放疗的临床应用[J]. 实用肿瘤杂志, 2004, 19(2): 401-601. |
| [6] |
易俊林, 高黎鼻咽癌调强放射治疗进展中国肿瘤[J]. 2006, 15(12): 814-823. http://www.cnki.com.cn/Article/CJFDTotal-ZHLU200612006.htm
|
| [7] |
Mendenhall WM, Amdur RJ, Palta JR. Intensity-modulated radiotherapy in the standard management of head and neck cancer:promises and pitfalls[J]. J Clin Oncol, 2006, 24(17): 2618-2623. DOI:10.1200/JCO.2005.04.7225 |
| [8] |
Xing L, Lin ZX, Donaldson SS, et al. Dosimetric effects of patient displacement and collimator and gantry angle misalignment[J]. Radiotherapy Oncology, 2000, 56(1): 97-108. |
| [9] |
Dische S, Saunders MI, Williams C, et al. Precision in reporting the dose given in a course of radiotherapy[J]. Radiotherapy Oncol, 1993, 29(3): 287-293. DOI:10.1016/0167-8140(93)90146-Y |
| [10] |
Hurkmans CW, Remeier P, Lebesque JV, et al. Set-up verification using portal imaging; review of current clinical practice[J]. Radiotherapy Oncol, 2001, 58(2): 105-120. DOI:10.1016/S0167-8140(00)00260-7 |
| [11] |
Stroom JC, de Boer JC, Huizenga H, et al. Inclusion of geometrical uncertainties in radiotherapy treatment planning by means of coverage probability[J]. Int J.Radiat Oncol Biol Phys, 1999. |
| [12] |
Stroom JC, Heijmen BJ. Geometrical uncertainties, radiotherapy planning margins, and the ICRU-62 report[J]. Radiothe Oncol, 2002, 64(1): 75. |
| [13] |
Van Herk M. Errors and margins in radiotherapy[J]. Semin Radiat Oncol, 2004, 14(1): 52-64. DOI:10.1053/j.semradonc.2003.10.003 |
| [14] |
Stroom JC, de Boer HC, Huizenga H, et al. Inclusion of geometrical uncertainties in radiotherapy treatment planning by means of coverage probability[J]. Int J Radiat Oncol Biol Phys, 1999, 43(4): 905-919. DOI:10.1016/S0360-3016(98)00468-4 |
| [15] |
Van Herk M, Remeijer P, Rasch C, et al. The probability of correct target dosage-dose population histograms for deriving treatment margins in radiotherapy[J]. Int J Radiat Oncol Biol Phys, 2000, 47(4): 1121-1135. DOI:10.1016/S0360-3016(00)00518-6 |
| [16] |
Van Herk M. Errors and margins in radiotherapy[J]. Semin Radiat.Oncol, 2004, 14(1): 52-64. DOI:10.1053/j.semradonc.2003.10.003 |
| [17] |
Herman MG, Kruse GG, Hagness CR. Guide to clinical use of electronic portal imaging[J]. J Appl Clin Med Phys, 2000, 1(2): 38. DOI:10.1120/1.308249 |
| [18] |
王鑫, 胡超苏. 摆位系统误差对鼻咽癌放疗剂量分布的影响[J]. 中国癌症杂志, 2008, 18(8): 620. DOI:10.3969/j.issn.1007-3639.2008.08.013 |
| [19] |
Oldham M, Letourneau D, Watt L, et al. Cone-beam-CT guided radiation therapy:A model for on-line application[J]. Radiother Oncol, 2005, 75: 271-278. |
| [20] |
Guckenberger M, Meyer J, Vordermark D, et al. Magnitude and clinical relevance of translational and rotational patient set up errors:A Cone-beam CT study[J]. Int J Radiat Oncol Biol Phys, 2006, 65(3): 934-942. DOI:10.1016/j.ijrobp.2006.02.019 |