随着人类利用原子能日趋广泛, 电离辐射在医学方面的应用发展迅速, CT诊断、介入放射技术、医用加速器、伽玛刀以及核医学等放射诊疗技术的普及, 大大提高了医院的诊疗水平, 也使广大患者受益匪浅。但电离辐射是一把"双刃剑", 用之不当, 管理不善, 忽视防护, 不仅会伤及放射工作人员, 而且还会殃及接受放射诊断、治疗的患者和公众的健康以及环境的安全。因此, 放射防护工作日益受到人们的重视。
放射工作人员个人剂量监测是放射防护监督监测工作的重要组成部分[1-3]。北京军区放射防护监督监测中心从2000年起对全区放射工作人员进行个人剂量监测, 获得监测数据10万余个, 对这些数据进行统计分析, 能很好地反映辖区内的放射工作人员受照情况和健康状况, 同时对防护效果做出评价, 旨为军区放射防护监督监测工作提供指导, 最大限度地保护放射工作人员的健康和安全。
1 仪器与方法 1.1 测量仪器FJ-373型热释光剂量仪(北京核仪器厂); BR2000A型热释光退火炉(军事医学科学院放射与辐射医学研究所); LIF (Mg, Cu, P)玻璃管热释光探测器(中国辐射防护研究院)。
1.2 监测方法与流程[4-6]将热释光探测器在退火炉中高温退火, 240℃, 10 min。在镀镍铜板上冷却2 min以上。每个剂量计装入2个探测器, 由邮局寄送或专人分送, 发放给放射工作人员到工作现场佩戴, 统一佩戴在铅围裙外左胸前, 介入放射工作人员佩戴在铅围裙里左胸前, 监测周期为3个月, 一个周期后回收。用热释光剂量仪测量探测器, 140℃预热20s, 270℃测量20s, 读数X1、X2, 计算平均值X。
结果计算:Hi=X·K, X=X0-Xb
式中:Hi——剂量当量(mSv); X——净读数(计数), X0=初始读数(计数), Xb=本底读数(计数); K——刻度系数K (mSv/计数)。撰写监测报告。监测周期内超过5/3mSv的个人给予"* "警示, 对于超过10/3mSv的给予" **"警示, 并及时通知单位和个人, 以查找原因, 保护放射工作人员的健康。并将监测结果发放到相应放射诊疗单位。
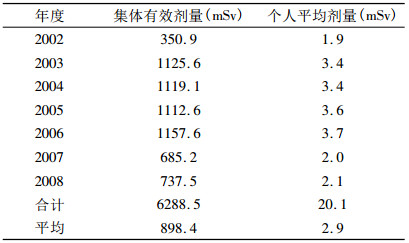
2 实验结果与分析 2.1 放射工作人员人均年有效剂量2002~2008年人均年有效剂量呈现出中间高两头低的趋势。总集体有效剂量为6 288.5人·mSv, 人均年有效剂量为2.9 mSv, 其中2003~2006年期间人均有效剂量变化不大, 基本稳定在3.5 mSv左右。2007~2008年期间的人均有效剂量较2003~2006年有明显下降, 控制在年有效剂量的1/10, 也就是2.0 mSv水平上(见表 1)。
|
|
表 1 2002~2008年各年份人均年有效剂量结果 |
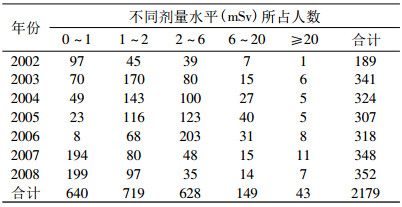
2002~2008年北京军区职业性外照射个人剂量监测放射工作人员分布见表 2。根据2002~2008年北京军区放射工作人员个人剂量监测结果, 说明我区内放射工作人员个人剂量较其他一些地区高[7-10], 而与二炮系统相似[11]。根据现行的年剂量限值和辐射安全与防护最优化原则, 可把工作人员的职业照射水平划分为以下6个水平[2]:①测不出的水平, 小于测量系统最低探测限。②可忽略的水平, 小于1 mSv/a。③最优化的水平, 小于2 mSv/a。④可接受的水平, 小于6 mSv/a。⑤可忍受的水平, 小于20 mSv/a。⑥不可接受的水平, 大于20 mSv/ a。2002~2008年本辖区放射工作人员个人剂量分布见表 2。由表可知, 监测剂量主要集中在三个剂量水平范围内, 分别是0 ~1 mSv/a, 1~2 mSv/a, 2~6 mSv/a, 而6~20 mSv/a及≥20 mSv/a均占极少部分。
|
|
表 2 2002~2008年个人剂量水平 |
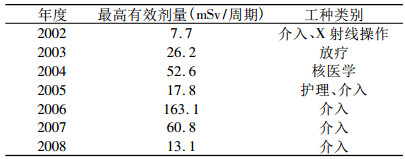
2002~2008年每个监测周期最高个人剂量结果, 按个人工种类别进行划分进行统计结果见表 3。
|
|
表 3 2002~2008年每个监测周期放射工作人员分布情况 |
由表 3可知, 介入是当前每个周期最高剂量主要工种类别。有一部分核医学、放疗工作人员也存在剂量偏高的现象。一方面要让他们明白自己工作的特殊情况:核医学工作中局部照射剂量可能10倍于躯体受照剂量; 放疗工作人员在γ及中子混合场中工作, 个人剂量结果很可能低于他们的实际受照剂量。另一方面要他们及时佩戴合适的剂量计, 例如中子计和肢端剂量计, 并增加对核医学工作人员进行内照射的个人剂量监测, 以引起高度重视。
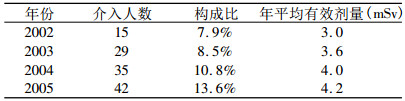
2.3 介入放射工作人员个人剂量分析我们对2002~2005年放射工作人员中介入人员进行了统计分析。2002~2005年介入放射工作人员监测人数逐年递增, 介入人员占放射工作人员的比例也是逐年升高, 见表 4。
|
|
表 4 2002~2005年介入放射工作人员统计 |
介入工作人员的个人年有效剂量均超过个人年有效剂量限值的1/10。对比该年份人均年有效剂量, 介入人员高于该年份人均有效剂量监测结果。这与文献资料中的情况类似[12-14]。
监督检查中发现有很大一部分开展介入手术的医疗机构, 虽然配备了完善的放射防护器具, 但是在操作中, 介入工作者放射防护意识淡薄, 经常发生摘掉防护眼镜, 不佩戴甲状腺防护脖套的情况。而且在一些大型医院中介入工作现在几乎是天天爆满, 连续工作。这就要求我们对介入工作人员的手术时间和次数进行严格划分以及规定, 保证介入工作人员在最优化的防护条件下以最短的时间完成各项工作, 同时保证介入工作人员的个人剂量在全年不超过个人剂量限值。有研究表明[11], 在无防护条件下, 年工作量超过1落000例时, 可超过66.6mSv/a。那么一个介入工作人员1年工作量超过300例时我们就认为其有可能超过个人年剂量限值, 而且其个人剂量会随着工作量的增高其可能性也会增高。国外有文献[15]报道介入手术时, 在完全防护条件下的介入放射工作人员的辐照状况进行统计分析, 发现年工作量超过181例, 其个人剂量就很可能超过年剂量限值。
3 讨论回顾性个人剂量监测结果偏高的原因主要有两方面因素, 一是自2005年大型医院刚刚引进新型的放射诊疗设备有关, 尤其是介入治疗设备和放射治疗设备以及核医学设备的迅速增加, 这些设备照射量远比普通放射诊断大得多, 再由于对新仪器的不熟悉就很可能造成放射工作人员个人剂量结果的升高, 使得放射工作人员受照量有增加的趋势, 同时大型医院逐步扩编, 新进人员逐年增多, 对医疗设备的熟悉应用需要一段时间。二是诊疗人数的增加, 放射诊断和治疗应用日趋广泛, 无形中使放射工作人员的工作量和工作时间增加, 也造成放射工作人员受照剂量增加。放射工作人员个人剂量监测水平从2006~2008年日趋降低, 到2008年达最优化水平。
介入人员的防护是放射防护的重点和难点。介入放射防护也应从防护三原则入手, 充分利用时间防护、距离防护和屏蔽防护。提高手术的熟练程度在一定程度上能缓解介入工作人员受照时间; 尽量远离球管, 充分利用屏蔽设施, 可以有效地降低介入工作人员的受照剂量。设置专人监督, 保证屏蔽设施和防护条件正常运转和使用。但是在工作中发现仍有很多地方做的不足。许多医院开展介入治疗, 临床介入放射工作人员数量必然增加, 同时, 大部分临床介入工作由外科医生来承担, 在之前临床人员的防护意识很淡薄, 手术过程中难免会出现不按规定的行为, 因此, 应不断加强临床介入放射工作人员的防护知识和自我保护意识, 不断改善工作环境的防护条件。
随着对放射防护监督管理工作日趋重视, 诊疗技术不断提高, 相信今后放射工作人员的个人剂量一定会日趋降低。
| [1] |
卫生部令(第52号), 放射工作人员健康管理规定[S]. 1997.
|
| [2] |
GBZ 128-2002, 职业性外照射个人监测规范[S].
|
| [3] |
GBZ18871-2002, 电离辐射防护与辐射源安全基本标准[S].
|
| [4] |
GB/T 10264-1988, 个人和环境监测用热释光剂量测量系统[S].
|
| [5] |
JJG 593-2006, 个人与环境监测用X、γ辐射热释光剂量测量(装置)系统检定规程[S].
|
| [6] |
GBZ207-2008, 外照射个人剂量系统性能检验规范[S].
|
| [7] |
程晓军, 田崇, 楚彩芳, 等. 河南省2003~2007年放射诊疗工作人员个人剂量水平调查[J]. 中国辐射卫生, 2009, 18: 310-312. |
| [8] |
吴敏, 陈军军, 苟于强, 等. 兰州军区2004-2008年放射工作人员外照射个人剂量监测水平[J]. 职业与健康, 2009, 25: 2686-2687. |
| [9] |
寇庆河, 鄢立刚, 董玉, 等. 某军区2006~2008年放射工作人员个人剂量监测情况[J]. 中国辐射卫生, 2010, 19(1): 43. |
| [10] |
黄润玲, 谭汉云. 2003~2005年广州市放射工作人员个人剂量监测结果分析[J]. 中国辐射卫生, 2010, 19(1): 49-50. |
| [11] |
郭宝石, 南新中, 邓致荣, 等. 第二炮兵医用放射工作人员个人受照监测分析[J]. 解放军预防医学杂志, 2009, 27: 221. |
| [12] |
陈胜利, 朱栋梁, 邹容珠, 等. 介入放射诊治中患者X射线辐射受照水平[J]. 中国辐射卫生, 2008, 17(1): 8-9. DOI:10.3969/j.issn.1004-714X.2008.01.005 |
| [13] |
陶永军, 陈本宝, 徐孝波, 等. 介入放射手术时被检者和操作者受照射剂量调查[J]. 中华放射医学与防护杂志, 2005, 25: 76-77. DOI:10.3760/cma.j.issn.0254-5098.2005.01.031 |
| [14] |
李秀芹, 赵进沛, 赵亚朴, 等. 某军区部分医院介入放射情况放射防护情况调查分析[J]. 华北国防医药, 2008, 20(4): 93. DOI:10.3969/j.issn.2095-140X.2008.04.056 |
| [15] |
N Hidajat, P Wust, M Kreuschner. Radiation risks for the radiologist performing transjugular intrahepatic portosystemic shunt (TIPS)[J]. The British Journal of Radiology, 2006, 79: 483-486. DOI:10.1259/bjr/67632946 |