2. 潍坊医学院
椎间盘脱出指椎间盘纤维环全层破裂, 髓核经破裂处脱出, 顶起后纵韧带形成薄壁结节, 或穿破后纵韧带脱出硬膜外, 呈菜花状, 脱出部分可与髓核本体分离, 向上或向下移位, 或在椎管内形成游离碎块。以往文献报道将CT和MR扫描作为常规的检查方法, 脊髓造影和椎间盘造影也曾应用于诊断, 但各存在局限性, 尤其在椎间盘向上脱出方面诊断较为困难, 难与椎管占位性病变相鉴别。应用MR梯度回波反相位T 1W1显示椎间盘清楚, 但以此序列诊断椎间盘脱出尚未见报道。笔者通过实际工作发现, 梯度回波反相位T 1W1在椎间盘向上脱出具有诊断。
1 资料和方法 1.1 临床资料搜集2007年12月至2009年10月行颈椎、胸椎及腰椎MR检查, 诊断为椎间盘向上脱出的患者19例(10例患者做MR平扫和增强扫描, 9患者只做MR平扫), 其中男性11例, 女性7例, 年龄范围28~65岁。颈椎间盘向上脱出者2例, 腰椎间盘向上脱出者17例, 所有病例均在脊柱外科行椎体后路髓核切除术, 切除组织送检本院病理科, 证实为脱出的髓核组织。
1.2 设备及检查方法 1.2.1 仪器设备采用SIEMENSA vanto 1.5T核磁共振仪, 患者自然仰卧位, 头先进, 扫描方位:所有患者平扫时常规矢状位T1W1和T2W1及矢状位梯度回波反相位T1W1扫描, 三者的扫描视野、层厚、层间距和层数都完全相同, 椎间盘层面横轴位T2W1, 矢状位和冠状位水成像序列。梯度回波T1W1反相位序列扫描参数:TR/RE=249/7.18ms, BW=100Hz/Px, FA=90°, NEX=1, SL=3mm, TA=02:04。10例增强患者除进行以上序列扫描外, 还行矢状位、冠状位、横轴位T 1W1, 矢状位T 1W1脂肪饱和抑脂扫描, 增强扫描各序列参数与平扫时T 1W1序列相同。横轴位扫描时定位时与病变椎间盘平行, 与脱出髓核部分垂直, 包全脱出的髓核部分上下扫描。
1.2.2 观察方法在各个序列上观察椎间盘的脱出情况, 发现梯度回波反相位T1W1能清楚显示脱出的椎间盘组织与病变椎间盘信号一致, 当髓核脱出穿破后纵韧带时, 可与母体椎间盘以"窄颈"相连; 当与母体分离时, 为髓核游离, 表现为孤立团块影。结合矢状位T1W1、T2W1及矢状位和冠状位水成像序列相应部位的压迹进一步帮助确诊。
2 结果本组19例患者颈椎间盘向上脱出者2例, 腰椎间盘向上脱出者17例, 均在梯度回波反相位T 1W1图像上见明确脱出的椎间盘组织, 其向上移位距离(移位髓核的远端与病变椎间盘上方椎体的后下缘的纵向距离)不等。图 1示患者颈椎椎间盘向后偏上方脱出, 图 2示腰椎椎间盘向上脱出。10例行MR强化检察患者中6例见脱出的髓核周围有不均匀的条状强化影, 中间的髓核无强化效应; 4例患者脱出的髓核及周围都没有强化效应。
|
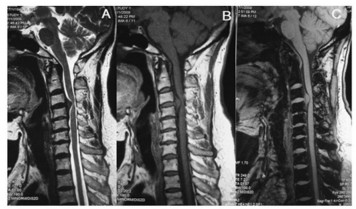
图 1 颈椎椎间盘向上方脱出 |
|
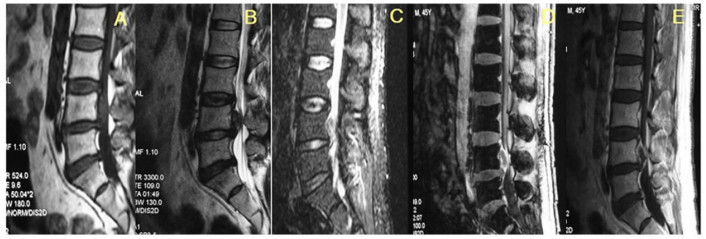
图 2 腰椎间盘向上脱出 |
图 1示患者颈4、5椎间隙变窄, 椎间盘向上脱出, 于颈3、4椎间盘偏上方水平, 图A为T2W1;图B为T1W1;图C为梯度回波反相位T1W1, 由此看出:在图C上可以清楚的显示脱出的椎间盘组织呈明显高信号, 与病变椎间盘信号相似。
图 2示患者腰4、5椎间盘向上脱出, 图A为T1W1;图B为T2W1;图C为反转恢复抑脂序列; 图D为梯度回波反相位T1W1, 可见向上脱出的椎间盘组织与病变椎间盘信号一致; 图E为注射对比剂(Gd-DTPA)后T1W1, 可见脱出的椎间盘中央未强化, 周围有环状强化。
19例患者均髓核摘除术, 术中所见:脱出的椎间盘组织被后纵韧带包裹, 局限者11例, 突破后纵韧带进入椎管腔内者8例, 术后所有病例切除脱出椎间盘组织均送病理科检查, 病理诊断均为髓核组织。19例MR诊断椎间盘向上脱出的病例经与手术及病理对比, 结果完全相符。
3 讨论用于椎间盘病变的影像学诊断方法很多, 包括侵入性和非侵入性的。
作为一种侵入性检查方法, 椎间盘造影应用争议很多。受操作者技术水平的限制, 误穿可引起严重的并发症如椎间盘炎、椎间盘坏死或使椎间盘退变加重; 此外, 注射对比剂可引起不适, 难以为患者所接受。因此, 它不应作为一种常规检查, 目前已很少应用于影像学检查。脊髓造影也是一种侵入性检查方法, 可以对整个脊柱的形态进行全面的观察, 但是对椎间盘的突出与脱出难区分, 而且黄韧带肥厚、后纵韧带骨化、椎体后缘骨质增生均可造成硬膜囊前缘及侧缘压迹, 假阳性率很高, 敏感性较低[1], 目前已不应用于临床。
最准确快捷无创的检查方法为CT及MRI, 常规CT扫描诊断常见类型的椎间盘突出有较高的符合率, 可达93%[2]。但当脱出髓核进入硬膜外腔向上或向下滑移时, 常规CT往往难以区别甚至漏诊[3]。而MRI可参考多方位成像, 有较高的软组织对比度与分辨率, 因而在诊断的准确性上明显占优势。
近来有用MR扩散张量成像(diffusion tensor imaging, DTI)观察椎间盘病变的[4], 对纤维环的病变诊断的准确率及敏感性较高, 但是对显示椎间盘脱出方面定性较困难。
椎间盘脱出有向上和向下, 向下的脱出比较容易诊断, 向上的脱出诊断相对较难。时间的长短在MR各序列上表现出不同的信号特点, 新鲜的脱出, 其信号与供体椎间盘信号一致, 较容易诊断; 对一些游离的椎间盘组织, 判断来源、性质比较困难, 尤其是陈旧性脱出。陈旧性脱出的椎间盘组织水分丢失, 信号较正常的椎间盘组织有所不同, 且脱出椎间盘组织周围由于无菌性炎症, 纤维组织、肉芽组织包绕, 难以与椎管内占位性病变相鉴别, 常需要增强检查来鉴别。纤维环破裂时, 髓核沿损伤处突出, 边缘新生血管形成及纤维组织增生, 胶原纤维变性、坏死, 出现裂隙, 此即MR增强的病理学基础。本组中10例患者平扫后使用对比剂增强扫描, 其中有6例见脱出髓核的中央部分无强化效应, 髓核周围有不均匀的条状强化影, 4例患者脱出的髓核及周围都没有强化效应。MR增强检查虽然诊断准确性高, 但是检查费用较高, 患者等待时间长, 为了迎合临床和患者的需要, 迫切要求我们寻找一种既方便又廉价, 而且诊断准确的检查方法。梯度回波反相位T1W1可以代替MR增强扫描, 是我们理想的检查序列。
在MR检查中, 不同分子中的质子所处的电子云环境不同, 局部化学环境会影响质子的共振频率。因分子环境不同引起的共振频率的差异称为"化学位移"。因为水质子与脂肪质子的共振频率不同, 所以水质子与脂肪质子横向磁化矢量的相位关系处于不断地变化之中。水和脂肪质子在刚施加完激励脉冲后是以同相位开始自旋的, 随着时间的延长, 进动较慢的水质子落后于进动较快的脂肪质子, 在某一时间, 水和脂肪的净磁化矢量会变成180度的反相位, 即反相位, 它们的净磁化矢量会彼此抵消, 两者信号相减; 再过一段时间, 水和脂肪的净磁化矢量会出现相位相同的状态, 即同相位, 同相位是两者信号相加[5]。在脊柱反相位图像上, 由于椎体含脂肪较多, 呈明显的低信号, 而椎间盘的髓核由水和大量细胞外基质如蛋白多糖、胶原蛋白等构成, 蛋白多糖分子中带有大量的负电荷, 对水分子具有较大亲和力, 可维系髓核中的水分。蛋白多糖水化后以凝胶状态填充在胶原纤维的网眼中, 共同维持髓核的容积与性质稳定。椎间盘变性时, 其内生化成分的变化表现为蛋白多糖减少, 胶原蛋白增加, 水含量减少。水分子是MRI敏感质子的主要来源, 其含量的变化与椎间盘信号强度直接相关, 细胞外基质成分与水分子之间存在上述相互作用, 细胞外基质成分变化导致水含量变化而间接影响椎间盘MR信号强度[6]。脱出的椎间盘组织与供体椎间盘存在类似的病理过程, 其组成成分及信号特点相似, 梯度回波反相位T1W1正是利用这一原理。早期脱出的椎间盘组织含水量比较高, 在梯度回波反相位T 1W1中呈明显的高信号; 中晚期由于椎间盘含水量减少, 周围组织包绕, 脱出椎间盘信号发生变化, 相比正常椎间盘信号减低, 但与供体椎间盘信号相同。应用此特点, 在梯度回波反相位T1W1能够对早、中、晚期的椎间盘脱出做出准确判断, 方法简单, 一目了然, 避免了增强等复杂程序, 还缩短检查时间、节约患者的检查费用。
本组资料中, 19例患者均行梯度回波反相位T1W1检查, 术前诊断与术后病理完全相符(100%)。通过对椎体矢状位的T1W1和T2W1、横轴位T2W1、梯度回波反相位T1W1及矢状位和冠状位水成像序列扫描, 可从不同方位、不同信号强度变化来分析病变与周围结构的关系。发现梯度回波反相位T 1W1能清晰地显示脱出椎间盘组织的游走方向和位置, 以及其与供体椎间盘的关系, 图像对比明显。T1W1图像可显示突出髓核的形态、大小、有无移位等; T2W1除显示形态结构外又可显示有无椎间盘退行性变等; 横断面可显示脱出椎间盘组织与硬膜囊的横断面解剖形态, 各序列相互结合、相互印证, 可观察到椎间盘与椎管的整体, 明确脱出椎间盘组织的分布情况及与椎间盘的关系。
MR成像的非侵入性和无放射性是以往任何检查手段所无法比拟的。其不同信号强度组成的图像, 有助于分析病变椎间盘与周围结构的关系。矢状位梯度回波反相位T1W1能够很好地显示碎片游走的方向和位置, 以及其与供体椎间盘的关系, 图像直观, 大大提高诊断的准确率, 尤其在椎间盘向上脱出诊断中具有显著的优势, 并且减少了患者重复检查的几率, 减轻患者的经济负担, 具有重要临床应用价值。
| [1] |
屈辉, 孙楠, 程晓光. 腰椎间盘突出症的影像学诊断[J]. 中国临床医学影像杂志, 2002, 13(6): 418-422. DOI:10.3969/j.issn.1008-1062.2002.06.012 |
| [2] |
Gaskill MF, Lukin R, Viot JG, et al. Lumbar disease and stenosis[J]. RCNA, 1991, 29(4): 753-764. |
| [3] |
Yasuma T, Kon S, Okamur T, et al. Histological changes in aginglumbar intervertebral discs.Their role inprorosions and prolapses[J]. Bone Joint Surg, 1990, 72 (2): 220 -227. https://insights.ovid.com/crossref?an=00004623-199072020-00009
|
| [4] |
杨海涛, 王仁法, 王娟, 等. 腰椎间盘纤维环MR扩散张量成像的临床应用[J]. 中华放射学杂志, 2007, 41(10): 1 100-1 103. |
| [5] |
张文煜译.腹盆部MRI实用指南[M].天津: 天津科技翻译出版公司出版, 13.
|
| [6] |
Luoma K, Vehmas T, Riihimaki H, et al. Disc height and signal intensity of the nucleus pulposus on magnetic resonance imaging as indicators of lumbar disc degeneration. Spine[J]. 2001, 26: 680 -686. https://journals.lww.com/spinejournal/Abstract/2001/03150/Disc_Height_and_Signal_Intensity_of_the_Nucleus.26.aspx
|



 ,
,