介人放射学是在放射影像设备的引导下, 通过插管、穿刺等手段对疾病进行的一系列治疗、诊查的学科, 具有创伤小、花费少、见效快、疗效好等特点, 成为许多适应症的首选诊断治疗方法[1]。然而在介入诊疗时由于X射线曝光量大, 历时长, 加之防护难度高, 导致介入放射工作人员接受较高水平的暴露或局部器官暴露, 尤其是近年来介人放射学的发展使其应用领域显著扩展, 所致辐射剂量超出了普通X射线检查的数十倍甚至数百倍[2]。为了了解河南省直医疗单位介入放射工作人员X射线受照情况, 保护工作人员健康, 笔者对从事介入放射诊疗的工作人员的工作环境辐射水平和个人剂量水平进行了调查, 并提出相应的防护措施, 降低介入放射工作人员的受照剂量。
1 材料与方法 1.1 调查对象在13家河南省省直医疗单位中选取159名从事介入诊疗的放射工作人员作为研究对象(主要操作数字减影机、C形臂), 对照组选取301名操作医用诊断X射线机(主要包括拍片机和透视机)的放射科工作人员。
1.2 仪器451P加压电离室巡测仪(美国Victoreen); RGD—3B型热释光剂量仪(北京核仪器厂); HW—Ⅳ退火炉(中国辐射防护研究院); LiF(Mg, Cu, P)探测器(中国辐射防护研究院)。451P加压电离室巡测仪已按照国家相关要求定期参加法定计量单位的校准和刻度; 热释光剂量仪、退火炉、LiF(Mg, Cu, P)探测器已按照国家相关要求定期参加刻度、比对和盲样考核, 每次结果均合格。
1.3 检测方法①用个人剂量计测量介入放射工作人员及对照组的深部个人剂量当量Hp(10)[3]; 检测周期为1年, 每3个月更换1次剂量计。②用451P加压电离室巡测仪检测介入放射工作人员及对照组人员工作环境空气比释动能率, 并记录工作条件(管电压, 曝光时间, 工作量)。
1.4 统计学分析所有数据均用Excel2003建立数据库, 采用SPSS 12.0软件包对数据进行统计学分析。利用独立样本方差分析, 比较介入放射工作人员不同工作位与对照组受照水平的差异。利用秩和检验, 比较介入放射工作人员铅衣内的剂量水平与对照组的差异, 检验水平为α=0.05。
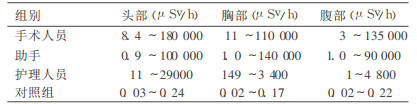
2 结果与分析 2.1 介入放射工作人员工作环境辐射水平检测结果见表 1、表 2。结果显示, 介入放射工作人员不同工作人员位空气比释动能率与对照组相比差异均有统计学意义(P<0.001)。不同工作人员位之间空气比释动能率差异无统计学意义(P>0.05)。
|
|
表 1 工作环境辐射水平检测条件比较 |
|
|
表 2 介入放射工作人员不同工作位及不同部位环境辐射水平 |
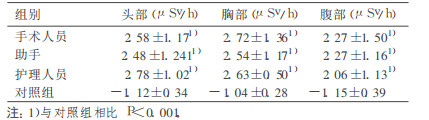
数据对数转换后经单因素方差分析结果见表 3。
|
|
表 3 介入放射工作人员不同工作位及不同部位环境辐射水平 |
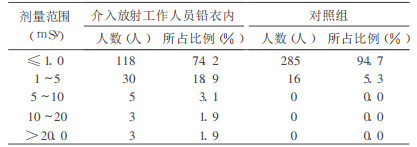
介入放射工作人员(铅衣内)和对照组个人剂量监测结果范围见表 4, 介入放射工作人员(铅衣内)和对照组个人剂量分布见表 5。
|
|
表 4 介入放射工作人员(铅衣内)个人剂量监测结果范围 |
|
|
表 5 介入放射工作人员(铅衣内)个人剂量监测结果 |
分析结果显示, 介入放射工作人员(铅衣内)个人剂量与对照组差异有统计学意义(P<0.001)。
由表 4可见, 受调查的159名介入放射工作人员中有156人全身个人剂量小于国家标准《电离辐射防护与辐射源安全基本标准》(GB18871-2002)中职业人员年剂量限值(20mSv), 占98.1%, 其中年剂量小于1mSv的占74.2%。3名介入放射工作人员的全身年个人剂量分别达到21.56mSv、33.92mSv和40.57mSv, 超过国家标准中5年的年平均有效剂量限值。
2.3 铅衣外/内个人剂量监测结果比值由表 5可见, 受调查的159名介入放射工作人员铅衣外/内个人剂量结果比值>1的有126人, 占79.2%;其中>5的有47人, 占29.6%;≤1.0的有33人, 占20.8%。
|
|
表 5 介入放射工作人员铅衣外/内个人剂量监测结果比值 |
介入放射工作人员和普通放射工作人员的受照剂量经过现场检测、个人剂量监测及分析, 结果表明前者的暴露水平显著高于后者。主要原因是介入工作人员工作位距介入设备的距离远小于对照组, 且对照组为隔室操作。事实上, 介入放射工作人员的职业暴露水平可能更高, 因为本研究所选取的样本为省直单位, 设施较为先进, 防护管理水平与主观意识程度较高。相比之下, 市级县级医疗单位的情况则更为严重。通过调查发现不同单位介入放射工作人员暴露水平差异较大。影响介入放射工作人员暴露水平的因素很多, 如辐射防护措施、操作内容和技术手段、不同的影像设备、采像方式等[4, 6]。另外, 介入放射工作人员铅衣外/内个人剂量监测结果比值中, 20.8%的比值≤1.0, 说明一部分介入工作人员未按规定佩戴剂量计; 比值在1~5之间的占49.7%, 说明部分铅衣防护效果下降; 比值≥10占14.5%, 说明介入放射工作人员工作时穿铅衣对降低外照射个人剂量水平有一定意义。以上数据说明介入放射工作人员铅衣外/内个人剂量检测结果比值有意义。
3.2 建议 3.2.1 减少介入工作人员工作量从事介入放射诊疗的医院, 应加强对介入操作人员的技术培训, 提高熟练程度, 在可能的条件下降低投照条件, 减少曝光时间。如果介入工作量大, 应增加手术人员数, 以此降低介入放射工作人员的外照射个人剂量水平。
3.2.2 加强介入放射工作人员的防护从事介入放射诊疗的医院, 可借鉴成功的附加防护设施, 如配备顶吊式铅屏风和可延伸至球管附近的床周围铅挂帘, 配备可移动的铅屏风等, 都可使操作位和护理人员位的空气比释动能率明显下降。再配备成套的个人防护用品, 如铅衣、铅帽、铅围裙、铅围脖、铅手套和铅眼镜。并定期对个人防护用品进行鉴定, 对于防护效果差的防护用品及时更新, 更能有效降低介入放射工作人员的外照射个人剂量水平。
3.2.3 增强防护意识在目前的放射卫生管理中, 有相当一部分介入工作人员缺乏防护知识, 在操作过程中力求观看效果而忽视防护, 不佩戴铅帽、铅眼镜和铅手套; 更有甚者, 有些介入放射工作人员有时为了轻便甚至铅衣也不穿。这些都是人为造成介入放射工作人员外照射个人剂量水平高的主要原因。应加强对介入放射工作人员和相关管理人员的防护知识培训, 增强介入放射学应用单位和个人防护意识。
由于介入放射诊疗是一门新兴的医学技术, 为使这一门学科健康的发展, 卫生部门要加大投入和加强监管, 减少介入放射工作人员X射线受照剂量, 保护身体健康, 实现放射防护最优化。
| [1] |
程英升, 李明华. 现代介人放射学发展和展望[J]. 介人放射学杂志, 2003, 12(4): 242. |
| [2] |
McFadden SL, Mooney RB, Shepherd PH. X-ray dose and associated risks from radiofrequency catheter ablation procedures[J]. Br J Radiol, 2002, 75(891): 253-265. DOI:10.1259/bjr.75.891.750253 |
| [3] |
GBZ 128-2002, 职业性外照射个人监测规范[S].
|
| [4] |
Irie T, Kajitani M, Itai Y. CT fluoroscopy-guided intervention:marked reduction of scattered radiation dose to the physician's hand by use of a lead plate and an improved Ⅰ-Ⅰ device[J]. J Vasc Interv Radiol, 2001, 12(12): 1417-1421. DOI:10.1016/S1051-0443(07)61701-1 |
| [5] |
Padovani R, Rodella CA. Staff dosimetry ininterventional cardiology[J]. Radiat Prot Dosimetry, 2001, 94(1-2): 99-103. |
| [6] |
赵中庆, 郑凤兰, 李晓剑. 两种机型在介入放射治疗中对操作者的防护比较[J]. 中华放射医学与防护杂志, 2003, 23(4): 497-498. |