2. 台湾林口长庚医院影像诊疗科部
活体切片术近来应用日趋广泛,在肺部进行切片方法甚多,例如利用支气管镜切片(bronchscopic biopsy)、莖光透视导引(fluoro - guided)、超音波导引(ultrasound - guided)、X射线计算机断层导引(CT - guided)切片等。对于胸部结节较小者,可能因为病患的呼吸及操作者技术等问题,而影响采集组织样本的准确度。藉由准确的定位装置及定位术,不但可提高准确率, 且可缩短整个过程以防止病发症的发生。
位于肺脏边缘的小结节在传统X光片上是很难被发现的, 往往需要经过X射线计算机断层的扫描才会发现到[1]。此类小结节有38%是表现出恶性的,在传统上是利用组织的切片来证实它的病理组织[2],但常由于结节太小且位于胸膜外围,传统的支气管镜(bronchscopic biopsy)和计算机断层导引针切片(CT-guided needle biopsy)在诊断上没有特别的帮助。近来由于内窥镜摄影的功能和仪器,已被利用在内窥镜胸腔手术(VATS)上[3, 4],再配合合适的乳房定位钩(breast hook -wire)[5],利用亚甲基(methylene)蓝色染料染于结节周围[6],再给予楔形式切除之, 是比较常用的方法。
1 材料与方法自2002年4月到2008年9月底,针对肺部介于7mm~ 20mm的结节,以X射线计算机断层导引植入定位钩之方式,共收集100例病患,所使用的X射线计算机断层仪器为单一切面螺旋式X射线计算机断层扫描仪(Hispeed Advantage GE MEDICAL SYSTEM MILWAUKEE U. S. A.), 配合病患需要使用的定位钩为(Bard Dualok、Bard、Inc. Covington. GA)Size:20G ×7.7cm一支(图 1)。

|
图 1 定位钩(hook wire)展开之全貌 |
病患于定位术前须禁食12h,且须家属陪同。医师须于定位术前向家属说明整个流程及可能发生之病发症,待家属签具同意书之后当面叮咛病患须配合之事宜。并于定位术开始前lh联络好开刀房告知可能送达之时间。并依据下列各项步骤进行扫描:
1.1 病患定位检视旧片,选出适当姿势, 病灶靠近背面,选用俯卧; 病灶靠近前部,则用平躺。病患若能配合,则双手举高放置头之两侧,以舒适为原则。
1.2 开始扫描做一前后位(Axial view)不打角度(0°)之定位影像(scout view), 在病灶处用高解像力(High Resolution CT, HRCT)肺质呈相像方式(lung window), 扫描条件为:切面厚度(slice thickness)1 mm,切面间距(slice space)3mm,200mA、140kV, 扫描的照野(scan field of view, SFOV)须含盖胸围最宽的地方,扫描几张,以选出适当下针的切面:实质病灶直径最长且避开肋骨及肺裂的切面。
1.3 检体采集在此切面上选定下针点:距离病灶越短且角度越小处。利用网格线(Grid line)及十字光标量出此点与病灶的距离及角度(图 2), 并利用CT Gantry的Laser Line在病患表皮上依照所量出的距离做一铅Mark, 以Mark为中心,上下各扫描一张,共三张切面。此处须注意的是格子线的中心线即是CT Gantry Laser Line的中心线, 所以在扫描时勿改变影像之X轴与Y轴,否则所订出之下针点的位置将有所误差。

|
图 2 量出此下针点与结节的距离l=2.2cm 进针角度为向右倾斜18°, 与Y轴的距离2 = 10.3cm |
确定此点与病灶在同一切面且算好距离及进针角度后,医师以碘酒(Aq -Better Iodine)进行消毒, 并给予苦息乐卡因注射液(Xylocaine injection)麻醉药,替病患局部麻醉。
留下麻醉用的针头当作参考点,扫描三张, 验证人针角度是否正确。测量皮肤到胸膜的距离,再依此针头的角度,平行插人定位钩(Hook - wire)至胸膜之上,再扫描三张影像重复验证(图 3)。

|
图 3 插入定位钩至胸膜之上 |
修正进针的角度及深度,每修正一次都以HRCT、切面厚度3 mm, 扫描三张,直到定位钩的角度与病灶呈一直线后, 再依此角度推进定位钩至胸膜以下。为了确保角度的准确性,我们会每推进1 cm便扫描一次(图 4);

|
图 4 渐进式推进定位钩直至结节中心 |
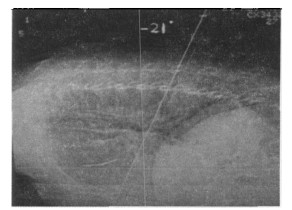
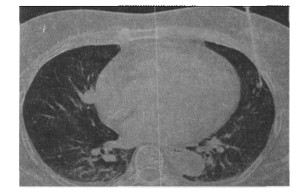
此时亦可做一侧位定位图(Lateral scout view)依定位影像上人针的角度,偏转机头(gantry)倾斜角度,扫描一次, 此法能较为准确找到针头的位置(图 5)。推进定位钩直到病灶的中心后(图 4d), 再把定位钩的内针向前推出,使头部的针爪完全展开钩住病灶为止(图 6)。
|
图 5 侧面定位影像进针角度为向角20° |
|
图 6 定位钩的真爪展开之情形 |
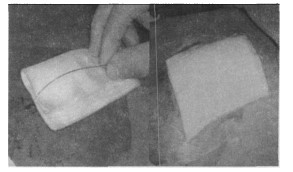
此时定位钩已钩牢病灶,且定位在皮肤上,只须拔出定位钩之外管再用纱布垫覆盖,以3M透明胶布贴牢即可(图 7)。小心以原姿势平移病患至病床上迅速送到手术室,以进行后续临床治疗作业。
|
图 7 固定定位钩于皮肤上并以3M覆盖之 |
经胸腔科医师认为适合利用此项定定位术来进行切除手术的病人经统计,至2006年9月底为止共有100人次, 年龄层介于30 ~ 85岁之间,而能顺利完成此项定位术者有93人,7人无法完成。经统计结节之大小, 6 mm以下者,有11例; 7mm ~ 1 cm者,有62例;1.2 ~ 1.5 cm者,有13例;1.8 cm者,有12例; 2 cm者,有2例; 2 cm以上者, 无病例。而做完后无任何气胸现象的发生,只有5例发生少许内出血的现象,均为1 cm以下的病例,但因定位术后须送至开刀房进行切除术,所以无大碍。
3 结论经过定位后的病人,在内窥镜的引导下放人肺叶内,进行肺叶局部的切除,而透过内窥镜亦能清楚的秀出定位钩牢固且准确的嵌住结节处(图 8), 对于此项手术帮助甚大。
4 讨论 4.1 病人的配合度由结果显示呼吸的配合才是影响成功与否最重要的因素,因为结节很小,往往一个深吸气或吐气,上下就差了好几个切面, 所以术前务必叮咛病患闭气的配合,必须整个过程以平顺且浅的呼吸,及以自然闭气之方式,在最短的时间内来完成定位钩的植人,减少并发症至零,正是我们预期的成果。
4.2 扫描的条件X射线计算机断层导引结节定位术[5’6'8]已被发表是安全的,发生气胸的机率大概是15% m,而降低此病发症的发生一直是近年来努力的目标。我们以不同的扫描条件,利用HRCT-lung window的呈相方式[9]、3mm薄的切面厚度下, 清楚的找出肺裂所在及结节的位置(图 9), 再下针时避开肺裂及选择结节直径最长处即可。经过此条件的运用,由结果显示发生气胸的机率已降至0, 仅少数病患出现轻微内出血的现象, 此点显示此条件的运用对于X射线计算机断层导引切片术提供了另一个新的选择条件。

|
图 9 HRCT所秀之一个位在右肺中叶7mm大小之结节 |
临床医师选择作为VATS的病患条件为:①当肺结节大小S 2cm且位于胸膜表面下>5mm者[4]。②当剧烈的肺气肿后,或是肺部纤维化之后产生血氧浓度变化者[7]。③当肺叶内厚的结疤侵袭到胸膜表面,或是发生严重的粘黏时[7]。
N为结节白色箭号为The major fissure •黑色箭号为嵌住结节之针爪
所以并不是每一个肺部长有结节的病患都适合此项手术, 当临床上认为符合条件①的病患,其结节一定都很小(≤ 2cm), 适当的运用定位装置和准确的定位术是必要的,而X射线计算机断层定位钩定位术便提供了此项选择。
VATS是一项侵袭性非常小的外科手术,不用经过胸廓切开术(thoracotomy), 且无任何关联的并发症发生,借着熟练的定位术明显的把小结节标示出来再切除之(图 10),在临床上各项手术风险的考量下又提供了一种新的技术。

|
图 10 VATS所切下之肺叶 |
| [1] |
Kaneko M, Eguchi K, Ohmatsu H, et al. Peripheral lung cancer: screening and detection with low-dose spiral CT ver-sus radiography[J]. Radiology, 1996, 201: 798-802. DOI:10.1148/radiology.201.3.8939234 |
| [2] |
Munden RF, Pugatch RD, Liptay MJ, et al. clinical impor-tance[J]. Radiology, 1997, 202: 105-110. DOI:10.1148/radiology.202.1.8988198 |
| [3] |
Lewis RJ, Caccavale RJ, Sisler GE, et al. One hundred con-secutive patients undergoing video-assisted thoracic opera-tions[J]. Ann Thorac Surg, 1992, 54: 421-426. DOI:10.1016/0003-4975(92)90431-3 |
| [4] |
Suzuki K, Nagai K, Yoshida J, et al. Video-assisted thora-coscopic surgery for small indeterminate pulmonary nodules: indications for preoperative marking[J]. Chest, 1999, 115: 563-568. DOI:10.1378/chest.115.2.563 |
| [5] |
Templeton PA, Krasna M. Localization of pulmonary nodules for thoracoscopic resection: use of needle/wire breast-biopsy system[J]. Am J Roentgenol, 1993, 160: 761-762. DOI:10.2214/ajr.160.4.8456660 |
| [6] |
Lenglinger FX, Schwarz CD, Artmann W. Localization of pul-monary nodules before thoracoscopic surgery: value of percuta-neous staining with methylene biue[J]. AJR, 1994, 163: 297-300. DOI:10.2214/ajr.163.2.7518642 |
| [7] |
Shennib H. Intraoperative localization techniques for pulmona-ry nodules[J]. Ann Thorac Surg, 1993, 56: 745-748. DOI:10.1016/0003-4975(93)90970-S |
| [8] |
Choi BG, Kim HH, Kim BS, et al. Pulmonary nodules: CT-guided contrast material localization for thoracoscopic resection[J]. Radiology, 1998, 208: 399-401. DOI:10.1148/radiology.208.2.9680566 |
| [9] |
Webb WR. High-resolution CT of the lung parenchyma[J]. Radiol Clin North Am, 1989, 27: 1085-1097. |
| [10] |
Yeow KM, Liu HP, et al. CT-guided hook-wire localiza-tion of small peripheral lung nodules for Video-assisted tho-racoscopic surgery[J]. Chinese Radiology J, 2000, 25(2): 73-77. |
| [11] |
Tzu PC, Yi CW, Hui PL, et al. CT-guided hook-wire lo-calization of Tiny Lung Nodules Expedites Thoracoscopic Re-section[J]. Thorac Med, 2003, 18: 103-109. |


