近年来放疗技术的不断发展, 尤其是各种先进放疗设备的临床应用, 为肿瘤的放射治疗开创了一个崭新的时代[1]。这些先进的治疗设备技术含量高, 结构复杂, 因此在治疗过程中需要有一套严格的质量保证(QA)计划和措施[2], 为此, 从1995年开始我们在对济南军区所属各医院的放疗设备和人员情况进行全面调查的基础上, 提出了全面系统的QA体系, 并开展了以放射物理和人员素质为重点的QA研究, 有关结果报告如下。
1 基本情况目前我区共有17家医院开展放射治疗, 放疗设备占济南军区医疗设备总价值的35%, 放疗工作的基本情况见表 1。
|
|
表 1 放射治疗工作基本情况 |
BDM-1型剂量仪(北京医疗器械所), WF 9125D X γ辐射巡测仪(中国医科大学), 均定期由计量部门检定。
2.2 方法根据《放射治疗卫生防护与质量保证管理规定》, 放射设备验收与检定方法参照国家有关标准执行[3, 4], 对放疗工作人员进行专业与防护知识培训, 临床治疗QA通过管理与培训实施。具体方法如下。
3 放射治疗的QA根据我区情况与放疗过程, 以放射物理与人员素质为重点实施QA, 完整的放疗QA组成与体系如图 1。

|
图 1 放射治疗质量保证体系示意图 |
1995年放疗单位的剂量仪配备率为60 %, 合格率为73%。经考察与筛选, 我们选择性能稳定、测量准确的BDM -1型剂量仪, 在全区实行统一购置配发, 每年对剂量仪进行校正和量值传递, 并要求物理人员定期对剂量仪进行稳定性和重复性测试。目前我区剂量仪配备率达到100 %, 合格率90 %以上, 确保了剂量测量的准确性。
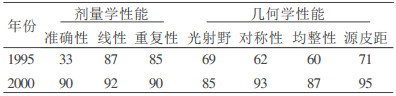
3.1.2 放射治疗机的QA1995年我们建立了全军第一个放射计量室, 开始对全区放疗设备进行监督, 每年进行一次剂量学性能、机械性能和几何性能检定, 医院物理人员每周对源皮距指示、光射野一致性及吸收剂量进行检测, 并做好记录。放疗QA实施前后放射治疗机的性能检定情况比较见表 2。
|
|
表 2 放射治疗机的检定情况(合格率%) |
定期对机器各项技术参数进行检定和调整, 模拟机定位精度等参数与治疗机要求一致。
3.2 临床方面的QA临床方面QA主要通过监督管理措施和对放疗人员的技术培训贯彻实施。
3.2.1 治疗计划的制定放疗医生根据影像学和临床检查结果确定治疗原则:选择根治、姑息或减症放疗; 根据肿瘤种类、部位、病变程度、形状大小制定周密的治疗计划:确定计算模型、计算处方剂量、射线种类和能量, 进行射野设计及剂量配比。实施QA前全区配置治疗计划系统的单位 < 5%, 放疗医生按经验模式来确定处方剂量, 仅计算误差可高达25 %[5]。目前全区治疗计划系统的配备率增加到25 %, 但治疗计划的最优化设计和处方剂量的计算的准确率仍有待于进一步提高和完善。
3.2.2 治疗计划的执行利用模拟机确定靶区及重要器官的入射角度, 进行射野和参数的设置; 对不规则射野采取组织补偿、铅块屏蔽等措施, 准确进行体位固定和治疗摆位, 并通过影像系统进行实时动态监测。
3.2.4 疗效评价在治疗过程中根据病人病情变化与症状, 及时对治疗方案作必要的调整。随访病人愈后情况, 进行疗效观察, 总结资料, 为以后治疗计划的制定提供参考依据。
3.3 人员素质的QA在放疗QA全过程中, 人员素质是起决定因素的。1995年调查显示我区90 %人员是改行从事放疗工作的, 因此专业培训是保证放疗工作人员素质的重要途径。我区举办多期相关专业培训班, 将QA的科学理念贯穿培训始终, 并对人员实行考核和持证上岗制度, 确保了放疗工作人员的素质。
3.4 监督管理的QA采用正规化管理模式, 将设备和人员的监督管理纳入法制化的管理轨道。
4 讨论 4.1 临床方面的QA有待加强目前我区放疗QA主要集中在放射物理和人员素质上, 而对临床方面研究不够。在放射治疗的全过程中, 治疗计划的设计水平是最关键的环节, 由于目前没有规范的设计标准, 放疗医师根据以往的临床经验, 自行设计治疗方案, 部分医生在计算旋转治疗处方剂量时使用的是固定野治疗的百分深度剂量(PDD), 而不用组织最大剂量比(TMR), 大野照射时不进行总散射因子(Sc, P)的修正、肺部肿瘤不进行组织不均匀修正, 不规则野不进行体表弯曲倾斜修正计算。研究表明, 对不同类型和分期的肿瘤, 均有一个最佳的靶区剂量, 但目前国内外尚无统一的“剂量标准”。分子生物学研究正在寻求表征辐射敏感性的灵敏指标[6], 可以在放疗前预测个体肿瘤和正常组织的放射敏感性, 制定出个体化的合理放疗方案, 为恶性肿瘤的临床放疗提供较好的预测和评估方法。
4.2 剂量和摆位的QA为减少实际治疗剂量和摆位的误差, 提高计划执行的准确度, 必须引入必要的剂量和摆位质量控制措施。在剂量方面, 目前国际上已公认用TLD对放射剂量进行质量控制, 要求剂量偏差在5%以内[7]; 在摆位控制方面尚缺乏有效的技术手段, 胡逸民等人研制了CCS -1型摆位验证系统[8]。控制与验证措施的应用会大大提高放疗QA的水平。
4.3 加强协作放疗QA是一个涉及多学科、多领域的复杂的链式体系, 任何一个环节的误差都会影响其实施效果, 因此临床上必须建立综合的QA组织, 加强各学科之间的协作与融和。在QA组织中应责任明确, 并有监督制约机制。
| [1] |
曾益新. 肿瘤学[M]. 北京: 人民卫生出版社, 1999: 360-385.
|
| [2] |
王欣梅. 放射治疗的质量保证[J]. 前卫医药杂志, 1997, 14(3): 191. |
| [3] |
JJG 589-89, 60Co远距离治疗辐射源检定规程[S].
|
| [4] |
JJG 664-90, 医用加速器X射线源检定规程[S].
|
| [5] |
王欣梅, 邢桂平, 王树华, 等. 济南军区放射治疗工作情况调查[J]. 中国辐射卫生, 1997, 6(1): 6-7. |
| [6] |
薛文成, 王宝勤. 预测肿瘤内在辐射敏感性方法之现状[J]. 中华放射医学与防护杂志, 1999, 19(5): 366-368. DOI:10.3760/cma.j.issn.0254-5098.1999.05.035 |
| [7] |
罗素明, 何志坚, 施建和, 等. 放疗剂量TLD质量控制[J]. 中华放射医学与防护杂志, 1999, 19(2): 137-139. DOI:10.3760/cma.j.issn.0254-5098.1999.02.024 |
| [8] |
胡逸民, 哈思衡, 谷铣之. 放射治疗摆位的提示、检查和记录系统[J]. 中华放射肿瘤学杂志, 1994, 3(3): 195-199. DOI:10.3760/j.issn:1004-4221.1994.03.022 |