2. 浙江大学医学院附属第二医院骨科 浙江 杭州 310009
2. Dept. of Orthopedics, The Second Affiliated Hospital of Zhejiang University, Hangzhou 310009, China
生物型全髋关节置换术(total hip arthroplasty, THA)作为一种成熟技术已广泛应用于临床。部分学者认为生物型THA术后早期完全负重(full weight bearing, FWB)导致骨-假体界面微动而影响骨长入,危及假体稳定性[1]。因此,建议术后部分负重(partial weight bearing, PWB)6-12周[2, 3]。另一部分学者认为术后早期完全负重并不影响假体稳定性,且可以缩短康复训练时间,防止进一步骨质疏松等并发症,提高患者生活质量。因此,推荐术后早期完全负重[4, 5]。基于以上争议,本研究对国内外已正式发表的关于生物型THA术后完全负重与部分负重效果对比的临床研究进行Meta分析,比较两种负重方法对术后髋关节功能恢复及假体稳定性的影响,以期能为THA术后负重方式提供参考。
1 资料与方法 1.1 文献检索 1.1.1 检索策略两位研究员分别利用计算机独立检索Pubmed、Embase、Cochrane Library、CNKI、CBM、万方数据库。文献检索时间限定为建库至2014年11月。语种限定为中文或英文。
1.1.2 检索词及检索式英文检索式为“total hip replacement[Title/Abstract] OR total hip arthroplasty[Title/Abstract] AND weight bearing[Title/Abstract]”。中文检索式为“AB=全髋关节置换AND AB=负重”。
1.2 纳入与排除标准 1.2.1 纳入标准①纳入研究对象行初次THA,且采用生物型假体;②实验组和对照组为分别为:a.术后完全负重,b.术后部分负重;③结局指标包括:髋关节功能及假体稳定性指标;④研究类型为随机对照研究(randomized controlled trial,RCT)或队列研究(cohort study, CS)。
1.2.2 排除标准①手术方式非常规:如行大转子截骨;②术后除负重方法外,两组尚存在可能严重影响康复效果的不同因素;③结局指标中,连续变量无法转变为x±s且二分类变量未提供具体数值;④极低质量文献。
1.3 文献筛选、数据提取及文献质量评价由2名研究员独立对检索的文献及其数据进行提取并交叉核对。提取的数据包括,纳入文献的作者、文章出处、发表日期,纳入对象的基本资料,结局指标(髋关节Harris评分、股骨柄下沉量、骨长入及假体松动例数、出现点接合及假体周围透亮线例数)。
RCT采用改良Jadad评分量表进行质量评价。改良Jadad评分量表从随机序列产生(0-2分)、随机化隐藏(0-2分)、盲法(0-2分)、失访与退出(0-1分)4方面对RCT进行评价。CS采用The Newcastle-Ottawa Scale (NOS)量表进行评价。NOS量表从队列选择(0-4分)、队列可比性(0-2分)及结局指标评价(0-3分)三方面对队列研究进行质量评价。得分越高代表研究质量越好。
1.4 统计学方法采用Review Manager 5.3软件对数据进行分析。连续变量采用加权均数差(WMD)及95%的可信区间(CI);对二分类变量,采用相对危险度(RR)和95%CI。P<0.05为有统计学差异。数据的异质性应用卡方检验及I2检验。P>0.10,I2<50%时认为数据异质性较低,采用固定效应模型;反之,采用随机效应模型。
2 结果 2.1 文献纳入结果初步检索到文献849篇,其中中文342篇,英文505篇。经阅读标题、摘要后初步纳入125篇,精读全文,排除重复发表的文献,最终纳入9篇。其中RCT 6篇[4, 6-10],队列研究3篇[5, 11, 12]。纳入研究的基本特征及质量评价见表 1。
| 表 1 纳入研究的基本特征及文献质量评价 |
共2项研究[10, 11]描述了术后1年术侧髋关节Harris评分,各研究间无显著异质性(P=0.27,I2=19%),采用固定效应模型。结果显示两组Harris评分差异无统计学意义(WMD=1.61,95%CI:[-0.61, 3.84])(P=0.16)。
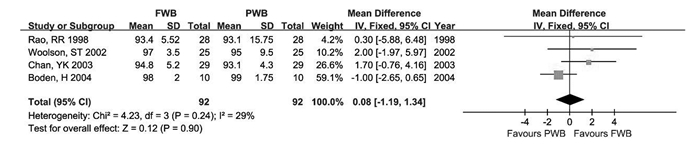
2.2.2共4项研究[5, 6, 11, 12]描述了术后2年术侧髋关节Harris评分,各研究间无显著异质性(P=0.24,I2=29%),采用固定效应模型。结果显示两组Harris评分差异无统计学意义(WMD=0.08,95%CI:[-1.19, 1.34])(P=0.90)(图 1)。
|
图 1 术后2年Harris评分比较(FWB:完全负重组,PWB:部分负重组) |
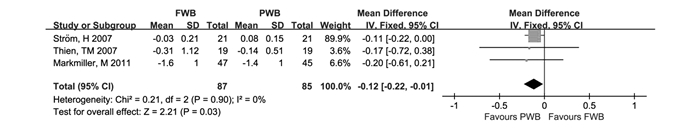
共3项研究[7-9]描述了术后3月股骨柄下沉量,各研究间异质性小(P=0.90,I2=0%),采用固定效应模型。结果显示FWB组股骨柄下沉量大于PWB组(WMD=-0.12,95%CI:[-0.22, -0.01])(P<0.05)(图 2)。
|
图 2 术后3月股骨柄下沉比较(FWB:完全负重组,PWB:部分负重组) |
共5项研究[5-9]描述了术后2年股骨柄下沉量,各研究间异质性较大。分析异质性原因,Rao[5]研究中完全负重组为同期双髋置换,部分负重组为单髋置换,将其排除后各研究间无显著异质性(P=0.38,I2=3%),采用固定效应模型。结果显示两组股骨柄下沉无显著差异(WMD=-0.03,95%CI:[-0.31, 0.25])(P=0.84)。
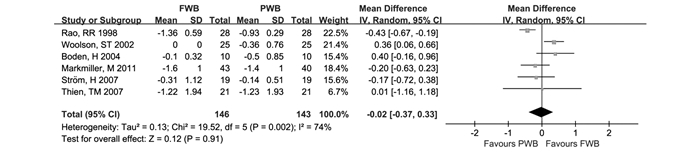
2.3.3共6项研究[5-9, 12]描述了随访≥2年时股骨柄下沉量,各研究间有显著异质性(P=0.002,I2=74%),采用随机效应模型。结果显示两组股骨柄下沉量无显著差异(WMD=-0.02,95%CI:[-0.37, 0.33])(P=0.91)(图 3)。
|
图 3 随访≥2年时股骨柄下沉比较(FWB:完全负重组,PWB:部分负重组) |
共6项研究[4-7, 11, 12]定性描述了末次随访时骨-假体界面骨长入情况,除一项研究[6]FWB组与PWB组各有1例未见骨长入外,其余假体周围均可见骨长入。共8项研究[4-8, 10-12]定性描述了末次随访时假体松动情况,除一项研究[8]中PWB组出现1例无菌性假体松动外,其余假体均未见松动。共3项研究[5, 6, 12]列出了两组骨-假体界面出现点接合(支持骨长入)例数,共5项研究[4, 6, 7, 11, 12]列出了两组出现假体周围透亮线(提示假体松动)例数。除假体松动因多个数据为0无法行Meta分析外,骨长入、点接合及透亮线在两组均无统计学差异(P>0.05)(表 2)。
| 表 2 骨长入、假体松动、点接合及假体周围透亮线例数比较 |
生物型THA术后负重方法存在争议。有研究提出,生物型股骨柄假体术后2年内下沉大于1.5 mm将增加假体翻修风险[8]。部分学者认为完全负重导致骨-假体界面微动而影响骨长入[1],早期完全负重致股骨柄下沉量增加,影响假体稳定性而提高翻修率。因此建议行生物型THA患者术后部分负重6-12周[2, 3]。与此观点不同,部分学者认为生物型THA术后股骨柄下沉量大小和髋关节实际负重多少无关,完全负重不增加股骨柄假体近期及远期下沉量[8],且可降低深静脉血栓形成风险[13]。因此推荐术后早期完全负重。本研究通过Meta分析发现,早期完全负重近期(3月内)股骨柄下沉量较部分负重大,但2年随访时股骨柄下沉量和部分负重无差异。且无论何种负重方法,2年内股骨柄下沉量均小于1.5 mm。
生物型股骨柄假体的初始稳定性由股骨柄假体与髓腔的机械适配决定,远期稳定性则由机械适配和骨长入共同决定[7]。如果股骨柄假体在置入股骨髓腔时没有达到完全适配,则在后期负重活动中股骨柄假体将沿着髓腔下沉直至紧密压配[5]。据此可以推测,部分负重组近期股骨柄下沉量较小,而远期股骨柄下沉量并无优势的原因可能为:术后部分负重患者随访3月时因负重量小而股骨柄下沉慢,但此时假体和髓腔并未达到最佳适配,当后续负重增加时,股骨柄下沉开始追赶性增加直至和髓腔完全适配,此时两组患者股骨柄下沉量趋向一致。换而言之,部分负重延缓近期股骨柄下沉不足以提供远期稳定性,其延缓的下沉量将在假体达到远期稳定性前被中和。
术侧髋关节部分负重导致对侧髋关节负重增加,限制负重6周即可导致术侧关节周围肌肉萎缩、骨密度丢失,从而影响患者髋关节功能恢复[4, 10]。研究发现,完全负重组术后3月髋关节Harris评分优于部分负重组。早期完全负重、积极功能锻炼可减轻患者疼痛,促进关节功能早期恢复,缩短扶拐时间,其更重要的意义在于让患者重拾信心,回归正常生活[10]。虽然早期髋关节Harris评分有差异,但随着部分负重组患者开始完全负重并积极功能锻炼,完全负重组在远期Harris评分方面并无优势。THA术后髋关节完全负重对患者髋关节的功能恢复具有积极的作用,术后早期完全负重可促进髋关节早期恢复良好的功能,完全负重组平均住院日少于部分负重组[4, 12]。
本研究严格控制纳入标准,多数结局指标间无显著异质性,Meta分析结果可靠。本研究考虑存在以下不足:①RCT数量有限,纳入了部分队列研究;②部分研究样本量小,可能存在发表偏倚;③干预措施为术后康复方法,无法实施严格盲法;④随访时间有限,多数结局指标为随访2年结果。
综上所述,目前证据认为术后早期完全负重虽不增加晚期髋关节功能,但有利于髋关节早期功能恢复;不增加晚期股骨柄下沉量;不影响骨-假体界面骨长入,不增加假体松动风险。因此,临床可推荐生物型THA术后早期完全负重。
| [1] | Radl R, Aigner C, Hungerford M, et al. Proximal femoral bone loss and increased rate of fracture with a proximally hydroxyapatite-coated femoral component[J]. J Bone Joint Surg Br, 2000, 82(8): 1 151-1 155. DOI: 10.1302/0301-620X.82B8.11030. |
| [2] | Hozack WJ, Rothman RH, Booth RJ, et al. Cemented versus cementless total hip arthroplasty. A comparative study of equivalent patient populations[J]. Clin Orthop Relat Res, 1993, 289: 161-165. |
| [3] | Engh CA. Hip arthroplasty with a Moore prosthesis with porous coating. A five-year study[J]. Clin Orthop Relat Res, 1983, 176: 52-66. |
| [4] | Kishida Y, Sugano N, Sakai T, et al. Full weight-bearing after cementless total hip arthroplasty[J]. Int Orthop, 2001, 25(1): 25-28. DOI: 10.1007/s002640000221. |
| [5] | Rao RR, Sharkey PF, Hozack WJ, et al. Immediate weightbearing after uncemented total hip arthroplasty[J]. Clin Orthop Relat Res, 1998(349): 156-162. |
| [6] | Boden H, Adolphson P. No adverse effects of early weight bearing after uncemented total hip arthroplasty:a randomized study of 20 patients[J]. Acta Orthop Scand, 2004, 75(1): 21-29. DOI: 10.1080/00016470410001708040. |
| [7] | Markmiller M, Weiss T, Kreuz P, et al. Partial weightbearing is not necessary after cementless total hip arthroplasty:a two-year prospective randomized study on 100 patients[J]. Int Orthop, 2011, 35(8): 1 139-1 143. DOI: 10.1007/s00264-010-1089-2. |
| [8] | Strom H, Nilsson O, Milbrink J, et al. The effect of early weight bearing on migration pattern of the uncemented CLS stem in total hip arthroplasty[J]. J Arthroplasty, 2007, 22(8): 1 122-1 129. DOI: 10.1016/j.arth.2006.11.015. |
| [9] | Thien TM, Ahnfelt L, Eriksson M, et al. Immediate weight bearing after uncemented total hip arthroplasty with an anteverted stem:a prospective randomized comparison using radiostereometry[J]. Acta Orthop, 2007, 78(6): 730-738. DOI: 10.1080/17453670710014491. |
| [10] | Unver B, Karatosun V, Gunal I, et al. Comparison of two different rehabilitation programmes for thrust plate prosthesis:a randomized controlled study[J]. Clin Rehabil, 2004, 18(1): 84-91. DOI: 10.1191/0269215504cr705oa. |
| [11] | Chan YK, Chiu KY, Yip DK, et al. Full weight bearing after non-cemented total hip replacement is compatible with satisfactory results[J]. Int Orthop, 2003, 27(2): 94-97. |
| [12] | Woolson ST, Adler NS. The effect of partial or full weight bearing ambulation after cementless total hip arthroplasty[J]. J Arthroplasty, 2002, 17(7): 820-825. DOI: 10.1054/arth.2002.34809. |
| [13] | Leali A, Fetto J, Moroz A. Prevention of thromboembolic disease after non-cemented hip arthroplasty. A multimodal approach[J]. Acta Orthop Belg, 2002, 68(2): 128-134. |
 2016, Vol. 37
2016, Vol. 37

