葡萄膜渗漏综合征(uveal effusion syndrome,UES)是一种严重影响视力的罕见眼部疾病,以脉络膜下液体积聚、可移动的视网膜下液和继发的视网膜色素上皮改变为特征。这种疾病可以发生在真性小眼球,也会出现在正常眼球[1, 2]。UES于1963年被Schepens和Brockhurst首次报道,1975年时Brockhurst报道了这种疾病与真性小眼球和巩膜的异常相关[3]。其发病原因多种多样,例如炎症、低眼压、眼轴短、巩膜增厚或手术引起[4, 5]。本文回顾性研究分析近年在我院确诊为真性小眼球UES的病人6例6眼的诊断、治疗及预后。
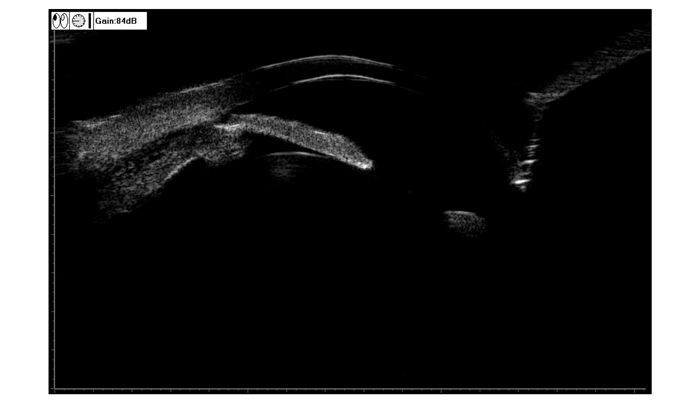
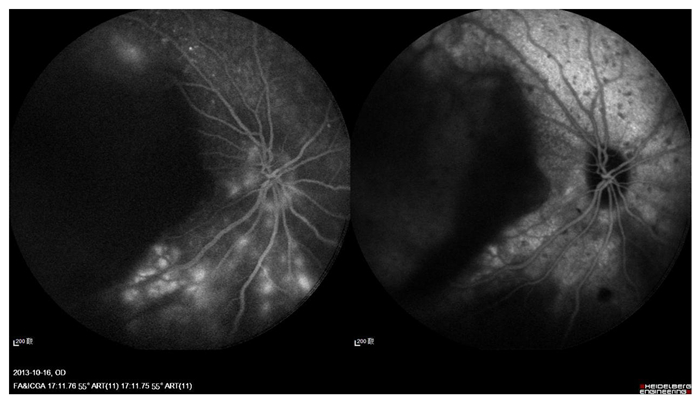
1 对象与方法 1.1 临床资料回顾性分析从2012年9月至2017年10月以在武汉大学人民医院眼科中心收治的真性小眼球UES的病人6例6眼,所有病人入院后接受专科检查如检查视力、眼压、裂隙灯、间接双目眼底镜及辅助检查,包括眼A/B超、超声生物显微镜(ultrasound biomicroscopy, UBM)、荧光素眼底血管造影(funds fluorescence angiography, FFA)、吲哚青绿血管造影(indocyanine angiography, ICGA)。纳入的6例患者6眼,均为单眼发病,男性4例(4眼),女性2例(2眼),年龄36-51岁,平均年龄(42.67±6.53)岁。右眼3眼,左眼3眼。所有患者术眼术前视力从指数至0.15,眼压(16.34±2.16) mmHg。其中2眼可见浅表巩膜血管扩张,6眼均可见睫状体脱离、视网膜脱离。A超检查6眼眼轴长度短,在16.8-18.1 mm范围内,平均眼轴长度(16.93±0.76) mm。6眼B超检查示脉络膜球形隆起伴视网膜脱离。6眼的UBM可见周边部睫状体脉络膜分离(图 1)。6眼的FFA可见豹斑样改变,ICGA可见高荧光(图 2)。所有患者的对侧眼视力为0.25-0.5,眼轴长度短,在15.9-19.5 mm范围内,眼压(17.73±2.21) mmHg,平均眼轴长度(17.43±1.20) mm。眼底检查未见睫状体脉络膜分离及视网膜脱离。所有患者否认感染史、外伤史,无青光眼等手术史、药物过敏史及手术禁忌证。确诊后,予以板层巩膜切除术联合全层巩膜切除术后,对术中切除的巩膜组织进行病检。
|
图 1 UBM检查示周边部睫状体脉络膜分离 |
|
图 2 FFA/ICGA检查示高荧光渗漏 |
所有患者在告知手术风险后签署手术知情同意书, 术前予以点抗生素滴眼液。所有确诊为真性小眼球葡萄膜渗漏综合征的6例6眼予以手术治疗。术前曾对患者予以10 mg/d地塞米松静滴。患眼消毒、铺巾,开睑器开睑,稀释碘伏冲洗结膜囊,卓比安眼水扩瞳,利多卡因局部浸润麻醉后,沿角膜缘剪开结膜,分离筋膜,暴露颞下和鼻下方巩膜,分别做一块4 mm×5 mm大小的2/3巩膜厚度的巩膜瓣,在此巩膜瓣下切除1 mm×2 mm全层巩膜组织,暴露脉络膜,放出脉络膜上腔积液,对位缝合巩膜瓣及结膜。涂典必舒眼膏,包扎术眼。将切除的巩膜组织进行病检。
1.3 观察指标手术前观察术眼视力、眼压、眼轴长度、眼底视网膜,术后7 d、1月观察术眼视力、眼压、眼底视网膜。
2 结果 2.1 专科检查结果术后7 d术眼视力5眼不同程度的提高,1眼稳定,眼压(15.67±1.63) mmHg,眼底检查可见4眼视网膜下有少量积液,2眼视网膜基本复位,术后1月6眼术眼视力稳定,无明显变化,视网膜均已完全复位。
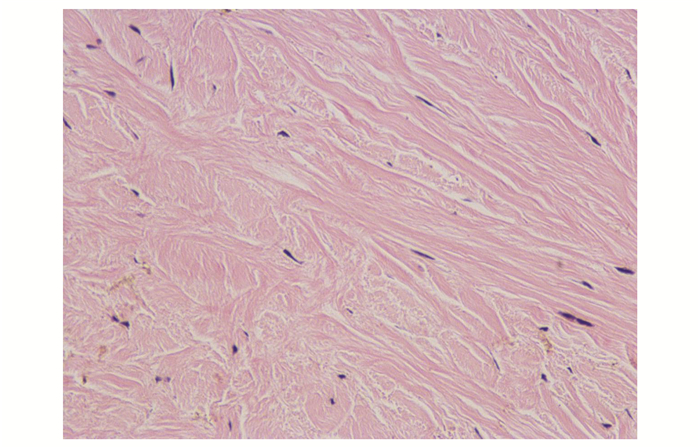
2.2 病检结果对切下的巩膜组织进行苏木精-伊红染色法(hematoxylin-eosin,HE)染色,可见巩膜的胶原纤维束排列紊乱,基质层蛋白多糖聚集(图 3)。
|
图 3 HE染色切除巩膜组织示巩膜纤维束排列紊乱 |
葡萄膜渗漏作为一种严重影响视力的疾病,如今认为它的发病机制如下:巩膜变厚导致涡静脉的压力增高,或经巩膜流出的蛋白减少,进而渗透压增高,液体存留在脉络膜上腔[2, 6]。在正常眼中,如若全身静脉系统流体学压力的异常如心功能异常、肺动脉高压,会破坏眼静脉或脉络膜静脉,同样也会引起UES[7]。
Uyama等[6]在2000年根据临床特征的不同首次提出了UES的分类。第一类是发生在真性小眼球的患者,这类患者眼轴短,远视度数高,周边部睫状体脉络膜分离伴渗出性视网膜脱离,FFA可见视网膜色素上皮层出现豹斑样高荧光,ICGA可见高荧光,MRI提示小眼球和T1加权像和T2加权像均显示巩膜增厚。第二类是非真性小眼球、巩膜异常合并轻度屈光不正,同样的伴有周边部睫状体脉络膜分离伴渗出性视网膜脱离,FFA、ICGA结果与第一类一样,MRI提示眼球大小正常,T1加权像和T2加权像均显示巩膜增厚。第三类是非真性小眼球,不伴巩膜异常。此类患者眼轴正常,轻度屈光不正,眼底可见网膜伴睫状体脉络膜分离,MRI提示眼球大小正常,巩膜未增厚。FFA未见异常。
三种类型的病理分型也有所不同,第一类的巩膜胶原纤维束排列紊乱,宽度不等,基质层内蛋白多糖聚集。第二类病理检查结果与第一类十分类似,胶原纤维束排列紊乱,基质层内蛋白多糖聚集,不过病变程度更轻。第三类的巩膜病理检查并无异常[6]。本文中的患眼均属于UES分类中的第一类,并且我们对切除的巩膜组织HE染色后所见的巩膜纤维束排列紊乱,结构异常,也与以往的文献报道相一致。
关于UES的治疗方法主要有药物治疗与手术治疗两种,药物治疗主要是全身使用大剂量的激素静滴,手术治疗是巩膜切除术,分全层切除和板层切除。至于巩膜切除的象限也各有不同,2-4个象限不等。现已有报道证实全身激素治疗UES的效果甚微[7],而手术治疗对UES并发的视网膜脱离和周边部睫状体脉络膜分离的结构恢复以及视功能的提高均效果明显,因此可以认为手术治疗是UES的有效治疗方法。至于巩膜切除术选择切除的象限范围,无论是4个象限或2个象限在术后随访中均可见视网膜已复位[8],而在本研究中切除范围仅为鼻下和颞下,术后1个月的随访中视网膜均已复位,因而我们认为考虑到在保证手术疗效的前提下,对患者施行最小量的治疗,即2个象限的巩膜切除术。
综上所述,UES是一种少见的眼科疾病,但对严重影响视功能,相对于药物治疗,2个象限的板层巩膜切除联合全层巩膜切除术能使视网膜复位,是UES最小量手术治疗方案。
| [1] | Sabrosa NA, Smith HB, MacLaren RE. Scleral punch method with topical mitomycin C for safe revision of failed deep sclerectomy in nanophthalmic uveal effusion syndrome[J]. Graefes Arch Clin Exp Ophthalmol, 2009, 247(7): 999-1 001. DOI: 10.1007/s00417-008-1020-3. |
| [2] | Jackson TL, Hussain A, Salisbury J, et al. Transscleral albumin diffusion and suprachoroidal albuminconcentration in uveal effusion syndrome[J]. Retina, 2012, 32(1): 177-182. DOI: 10.1097/IAE.0b013e318218a95a. |
| [3] | Lee JH, Choi JY, Kim SS. Two cases of uveal effusion syndrome[J]. Korean J Ophthalmol, 2006, 20(2): 124-127. DOI: 10.3341/kjo.2006.20.2.124. |
| [4] | Abell RG, Kerr NM, Vote BJ. Bilateral nanophthalmic uveal effusion syndrome: clinicalpresentation and surgical management[J]. Retin Cases Brief Rep, 2013, 7(4): 386-390. |
| [5] | Okuda T, Higashide T, Wakabayashi Y, et al. Fundus autofluorescence and spectral-domain optical coherencetomography findings of leopard spots in nanophthalmic uvealeffusion syndrome[J]. Graefes Arch Clin Exp Ophthalmol, 2010, 248(8): 1 199-1 202. DOI: 10.1007/s00417-010-1352-7. |
| [6] | Uyama M, Takahashi K, Kozaki J, et al. Uveal effusion syndrome: clinical features, surgical treatment, histologic examination of the sclera, and pathophysiology[J]. Ophthalmology, 2000, 107(3): 441-449. DOI: 10.1016/S0161-6420(99)00141-4. |
| [7] | Suzuki Y, Nishina S, Azuma N. Scleral window surgery and topical mitomycin C for nanophthalmic uveal effusion complicated by renal failure: case report[J]. Graefes Arch Clin Exp Ophthalmol, 2007, 245(5): 755-757. DOI: 10.1007/s00417-006-0403-6. |
| [8] |
吴蝉, 董方田, 陈有信, 等. 葡萄膜渗漏综合征的临床特征和治疗效果[J].
中华实验眼科杂志, 2012, 30(9): 811-814.
Wu C, Dong FT, Chen YX, et al. Clinical feature and management of uveal effusion syndrome[J]. Chin J Exp Ophthalmol, 2012, 30(9): 811-814. DOI: 10.3760/cma.j.issn.2095-0160.2012.09.011. |
 2018, Vol. 39
2018, Vol. 39


