妊娠相关急性肾损伤回顾性分析
武汉大学中南医院肾脏内科 湖北 武汉 430071
[摘要]
目的:
探讨妊娠相关性急性肾损伤(PR-AKI)的发生率、病因和预后,分析影响肾脏预后的相关因素。方法:
回顾性分析2014年1月至2017年7月武汉大学中南医院产科及肾内科收治的15 637例孕产妇的临床资料。应用改善全球肾脏病预后组织(KDIGO)关于AKI的诊断标准筛选出PR-AKI患者,统计分析PR-AKI的发病率、病因和临床转归,Logistic回归分析影响肾功能恢复的危险因素。结果:
①15 637例孕产妇中82例确诊PR-AKI,发病率为0.52%。根据KDIGO-AKI分期标准:1期、2期、3期分别占73.2%,18.3%,8.5%。②重度子痫前期、子痫(51.2%,42/82)和HELLP(hemolysis, elevated liver enzymes, low platelets)综合征(17.1%, 14/82)是PR-AKI两个主要的病因。③临床转归:母体转归情况:1例(1.2%, 1/82)死亡,死亡原因考虑为脑出血。2例未生产自动出院。肾功能预后:肾功能完全恢复60例(73.2%)、部分恢复15例(18.3%)、不恢复7例(8.5%)。妊娠结局:82例中有65例接受剖宫产手术(81.3%),63例存在不良妊娠结局(78.8%),死产8例(10.0%)。④多因素Logistic回归分析显示肾功能不恢复的独立危险因素包括少尿史、休克史、多器官功能障碍(MODS)、AKI分期2期或3期、高血压、总胆红素升高。结论:
PR-AKI发病率为0.52%;发病原因复杂,母体转归及肾功能预后尚可,但妊娠结局较差;临床上需要及时诊断且积极干预治疗。少尿史、休克史、MODS、AKI分期、高血压、总胆红素升高是肾脏预后的相关影响因素,对这类患者应密切监测肾脏功能。
关键词:急性肾损伤 妊娠 发生率 病因 预后 危险因素
Retrospective Analysis of Pregnancy-Related Acute Kidney Injury
GAO Yue
,
SHUI Hua

,
HU Hongtao,
HU Shuang,
WANG Rui
Dept. of Nephrology, Zhongnan Hospital of Wuhan University, Wuhan 430071, China
[Abstract]
Objective:
To determine the incidence, etiology and prognosis of pregnancy-related acute kidney injury (PR-AKI) in our hospital, as well as the related risk factors of the prognosis of kidney.
Methods:
A total of 15 637 cases of patients in obstetrics and renal departments at Zhongnan Hospital of Wuhan University from January 2014 to July 2017 were included in this study and patients data were retrospectively analyzed. PR-AKI patients were screened out based on the KDIGO-AKI criteria to analyze the incidence, etiology, clinical outcome of PR-AKI, and the related risk factors of the prognosis of kidney.
Results:
①Among 15 637 patients, 82 patients fulfilled the criteria for AKI. The incidence of PR-AKI was 0.52% (82/15 637). Stage 1, 2, 3 patients were respectively accounted for 73.2%, 18.3%, 8.5%. ②Severe preeclampsia(51.2%, 42/82)and HELLP syndrome(17.1%, 14/82) were the two most common causes of PR-AKI. ③As for the maternal outcome, of the 82 PR-AKI, one died (0.2%)for cerebral hemorrhage, and two cases dischavged without parturition.Renal function evaluation showed that complete, partial and non renal recovery was observed in respectively 73.2% (60/82), 18.3% (15/82), and 8.5% (7/82).In the case of the pregnancy outcomes, 65 (81.3%)cases underwent cesarean section and 41 patients demonstrated adverse pregnancy outcomes(78.8%), including eight cases of stillbirth (10.0%). ④Multivariate analysis showed that the oliguria, MODS, AKI stage 2 or 3, high blood pressure, higher total bilirubin were independent risk factors for non recovery of renal.
Conclusion:
The incidence of PR-AKI in our hospital was 0.52%. The prognosis of maternal condition and renal function was good after positive treatment, but the pregnancy outcome was usually poor reason for the complex causes of PR-AKI. Early detection and effective therapeutic measures are important to PR-AKI. Oliguria, shock, MODS, AKI stage, high blood pressure, higher total bilirubin were independent risk factors for non recovery of renal. Thus, renal function should be closely monitored.
Key words:
Acute Kidney Injury Pregnancy Incidence Prognosis Etiology Risk Factors
急性肾损伤(acute kidney injury,AKI)是指多种病因引起短时间内肾脏快速下降而出现临床综合征。尽管近些年来对AKI日趋重视,对其发病机制和诊疗方法的研究在不断地进展,但目前仍无特异的治疗,其发生率和病死率仍很高。妊娠期间发生的急性肾损伤称为妊娠相关急性肾损伤(pregnancy related acute kidney injury, PR-AKI),是一种严重的并发症,其发病原因复杂且多样,严重威胁孕妇和胎儿的生命,增加母婴的死亡率。PR-AKI的病例报道在国内并不多,对其尚无统一的定义标准,本研究采用2012年《改善全球肾脏病预后组织(kidney disease:improving global outcomes,KDIGO)急性肾损伤临床实践指南》[1]中AKI诊断及分期标准对我院收治PR-AKI的临床资料进行回顾分析,了解其发病率、临床特点及预后,分析影响肾功能预后的危险因素。
1 资料与方法
1.1 研究对象
回顾性分析2014年1月至2017年7月在武汉大学中南医院产科及肾内科住院的15 637例孕产妇。
1.2 研究方法
1.2.1 入选标准
符合2012年KDIGO-AKI诊断标准中任一项:48 h内血肌酐(Scr)水平增高≥26.5 μmol/L(0.3 mg/dl);或比基础值升高≥50%(增至1.5倍),或尿量<0.5 m1/(kg·h),持续6 h。排除维持性血液透析、肾移植、住院时间不足24 h的患者。
1.2.2 有关定义
平均动脉压(MAP)=(收缩压+舒张压×2)/3,正常值在70-105 mmHg(1 mmHg=0.133 kPa)。肾功能完全恢复:出院时Scr下降至不超过基础肌酐值44.2 μmol/L;部分恢复:出院时SCr高于基础肌酐值44.2 μmol/L,不超过最高肌酐值,不需要肾替代治疗;不恢复是指患者Scr持续升高或肾脏替代治疗。妊娠结局内容、不良妊娠结局的定义及早产、死产、新生儿体质量、Apgar评分的诊断标准参照第6版《Nelson儿科学》。
1.2.3 观察指标
①收集患者一般资料:年龄、孕周、既往史,流产史、妊娠次数、胎数、MAP、24 h尿量等。②实验室指标包括白细胞计数、血红蛋白(Hb)、血小板(PLT)、尿素氮(BUN)、Scr、血清尿酸(UA)、谷氨酸氨基转移酶(AST)、门冬氨酸氨基转移酶(ALT)、血白蛋白(ALB)、总胆红素(TBIL)、尿蛋白、尿潜血等。主要病因诊断、治疗方案、手术史、少尿史、休克史、肾外器官衰竭、住院时间等。③临床转归:母体转归、肾脏预后、妊娠结局。
1.3 统计学方法
所有数据采用SPSS 22.0统计学软件处理。符合正态分布计量资料使用均数±标准差表示,组间比较采用t检验;非正态分布计量资料采用M(Q25,Q75)表示,采用Wilcoxon检验;采用Logistic回归分析预后的相关因素。P<0.05为差异有统计学意义。
2 结果
2.1 PR-AKI的发生及患者一般情况
我院PR-AKI的发生率0.52%(82/15 637)。1期、2期、3期分别占73.2%,18.3%,8.5%。PR-AKI平均年龄(31.4±6.0)岁,平均孕周(33.7±4.0)岁,初次妊娠占35.4%,33例(40.2%)有过流产史,单胎妊娠67例(81.7%),中位住院时间8.5 d。见表 1。
表 1(Table 1)
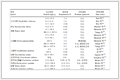
表 1 PR-AKI住院患者的一般资料(n=82)
| 项目 |
数值 |
| 平均年龄(岁,x±s) |
31.4±6.0 |
| 年龄分层[岁,n(%)] |
|
| 20-29 |
37(45.1) |
| 30-39 |
40(48.8) |
| >40 |
5(6.1) |
| 孕周(周, x±s) |
33.7±4.0 |
| 妊娠次数[次,n(%)] |
|
| 1 |
29(35.4) |
| ≥2 |
53(64.6) |
| 流产史[n(%)] |
33(40.2) |
| 胎数[胎次,n(%)] |
|
| 1 |
67(81.7) |
| ≥2 |
15(18.3) |
| 合并慢性基础疾病(n) |
|
| 慢性高血压 |
3 |
| 先天性心脏病 |
3 |
| 乳腺肿瘤 |
1 |
| 癫痫 |
2 |
| 平均住院时间[d,M(Q25,Q75) |
8.5(7.0,11.0) |
|
表 1 PR-AKI住院患者的一般资料(n=82)
|
2.2 PR-AKI患者主要病因分析
PR-AKI的主要病因为重度子痫前期、子痫(51.2%,42/82)和HELLP综合征(17.0%,14/82),其次为产后出血11(13.4%)例。见表 2。
表 2(Table 2)

表 2 PR-AKI主要病因构成比
| 项目 |
n(%) |
| 重度子痫前期、子痫 |
42(51.2) |
| HELLP综合征 |
14(17.1) |
| 产后出血 |
11(13.4) |
| 妊娠期急性脂肪肝 |
5(6.1) |
| 溶血性尿毒症综合征 |
3(3.7) |
| 心力衰竭 |
2(2.4) |
| 羊水栓塞 |
2(2.4) |
| 脓毒血症 |
1(1.2) |
| 梗阻性肾病 |
1(1.2) |
| 原因不明 |
1(1.2) |
| 总计 |
82(100.0) |
|
表 2 PR-AKI主要病因构成比
|
2.3 PR-AKI肾脏分期及治疗情况
见表 3。5例接受血液净化治疗患者均属于AKI 3期。
表 3(Table 3)

表 3 PR-AKI患者住院期间肾损伤分期及治疗方案
| 项目 |
n(%) |
| 分期 |
|
| 1期 |
60(73.2) |
| 2期 |
15(18.3) |
| 3期 |
7(8.5) |
| 保守治疗 |
77(93.9) |
| 血液净化治疗(CRRT) |
5(6.1) |
|
表 3 PR-AKI患者住院期间肾损伤分期及治疗方案
|
2.4 母体转归、肾脏预后和妊娠结局情况
见表 4。1例死亡,死亡原因为脑出血。特别说明的是死亡患者死亡前肾功能未恢复,因此也纳入肾功能未恢复组。5例患者接受血液净化治疗,其中1例肾功能完全恢复,1例部分恢复,其余3例肾功能不恢复,需要继续替代治疗。2例患者尚未生产,因个人原因要求出院, 母体转归与胎儿情况不详,其中1例肾脏功能未恢复,另1例肾功能完全恢复。
表 4(Table 4)

表 4 PR-AKI患者母体及胎儿的临床转归
| 项目 |
数值 |
| 母体转归[n(%)] |
|
| 存活 |
81(98.8) |
| 死亡 |
1(1.2) |
| 不详 |
2(2.4) |
| 肾脏预后[n(%)] |
|
| 完全恢复 |
60(73.2) |
| 部分恢复 |
15(18.3) |
| 不恢复 |
7(8.5) |
| 妊娠结局 |
|
| 剖宫产[n(%)] |
65(81.3) |
| 不良妊娠结局[n(%)] |
63(78.8) |
| 死产[n(%)] |
8(10.0) |
| 早产[n(%)] |
53(66.3) |
| 低体重儿[n(%)] |
47(58.8) |
| 新生儿体质量(g,x±s) |
2 090±807 |
| Apgar评分1 min(分,x±s) |
7.6±1.5 |
|
表 4 PR-AKI患者母体及胎儿的临床转归
|
2.5 影响PR-AKI肾功能预后的相关因素分析
比较不同肾功能预后的临床资料,多因素Logistic回归分析显示肾功能不恢复的独立危险因素为少尿史、多器官功能障碍(MODS)、AKI 2期或3期、高血压、总胆红素升高。见表 5,6。
表 5(Table 5)

表 5 PR-AKI患者不同肾脏预后临床资料比较
| 项目 |
完全恢复(n=60) |
部分恢复(n=15) |
不恢复(n=7) |
P |
| 年龄(岁,x±s) |
31.2±6.3 |
32.4±5.4 |
30.4±4.7 |
0.662 |
| 孕周(周,x±s) |
33.4±4.0 |
33.7±4.3 |
35.3±3.1 |
0.533 |
| 妊娠次数(次,x±s) |
2.3±1.5 |
2.6±1.4 |
2.3±1.4 |
0.546 |
| 流产史[n(%)] |
22(36.7) |
9(60.0) |
2(28.6) |
0.181 |
| 多胎妊娠[n(%)] |
12(20.0) |
2(13.3) |
1(14.3) |
0.467 |
| AKI分期[n(%)] |
|
|
|
<0.000 1 |
| 1期 |
52(86.7) |
2(13.3) |
0(0) |
|
| 2期 |
6(10.0) |
7(46.7) |
2(28.6) |
|
| 3期 |
2(3.3) |
6(40.0) |
5(71.4) |
|
| MODS[n(%)] |
7(11.7) |
8(53.3) |
4(57.1) |
<0.000 1 |
| 休克史[n(%)] |
6(10) |
4(26.7) |
2(28.6) |
<0.000 1 |
| 少尿史[n(%)] |
4(6.7) |
3(20.0) |
5(71.4) |
<0.000 1 |
| MAP(mmHg,x±s) |
114±16.5 |
121±25.9 |
132±21.5 |
0.008 |
| 实验室检查 |
|
|
|
|
| 尿蛋白(+,x±s) |
1.91±1.21 |
2.21±0.80 |
2.57±0.53 |
0.087 |
| 尿潜血(+, x±s) |
1.51±1.07 |
2.05±0.76 |
2.11±0.53 |
0.371 |
| WBC[×109/L,x±s] |
10.2±4.0 |
12.1±3.7 |
12.7±5.5 |
0.057 |
| Hb(g/L,x±s) |
108±34 |
100±34 |
101±29 |
0.640 |
| PLT(×109/L,x±s) |
158±79 |
165±110 |
95±91 |
0.069 |
| ALT[U/L,M(Q25, Q75)] |
23(15,44) |
22(16,31) |
28(25,393) |
0.420 |
| AST[U/L, M(Q25, Q75)] |
29(20,51) |
37(24,54) |
31(16,157) |
0.729 |
| TBIL[μmol/L,M(Q25, Q75)] |
13(9,19) |
13(10,17) |
15(9,24) |
0.046 |
| ALB(g/L,$ \mathit{\bar{\bar{x}}}$±s) |
29.0±8.0 |
26.1±6.0 |
29.3±7.0 |
0.520 |
| Scr(μmol/L,$ \mathit{\bar{\bar{x}}}$±s) |
110.7±21.8 |
243.1±114.6 |
426.5±178.3 |
<0.000 1 |
| 血清尿酸(μmol/L,x±s) |
459(337,537) |
650(496,66) |
613(567,812) |
0.338 |
| 住院时间[d,M(Q25, Q75)] |
8(6,10) |
9(7,16) |
22(10,27) |
0.011 |
|
表 5 PR-AKI患者不同肾脏预后临床资料比较
|
表 6(Table 6)

表 6 PR-AKI肾功能不恢复的多因素回归分析
| 变量 |
肾功能不恢复 |
| P |
OR |
95%CI |
| AKI 2期 |
0.003 0 |
1.725 |
1.224-2.675 |
| AKI 3期 |
<0.000 1 |
2.981 |
2.120-4.313 |
| 高血压 |
0.015 |
2.774 |
1.214-6.324 |
| 休克 |
<0.000 1 |
3.265 |
1.281-1.623 |
| MODS |
<0.000 1 |
1.671 |
1.340-2.786 |
| TBIL升高 |
0.043 |
1.770 |
1.056-1.325 |
|
表 6 PR-AKI肾功能不恢复的多因素回归分析
|
3 讨论
PR-AKI的发生率不同地区报道差异明显[2, 3]。由于医疗技术的发展和医疗条件的改善,PR-AKI发病率近30年来呈急剧下降趋势。有报道显示,在发达国家的发病率由0.3%(1956-1967年)降至0.05%(1988-1994年)[4]。发展中国家如印度PRAKI的发生率由15% (1982-1991)降至10%(1992-2002年)[5]。有文献报道,我国各地区PR-AKI发生率的范围内0.30%-6.82%[10]。我院PR-AKI的发生率为0.52%, 在文献报道的范围内。
PR-AKI的病因复杂多样。本组研究观察到PR-AKI的主要病因是重度子痫前期、子痫和HELLP综合征。前者可引起血管内皮损伤,导致全身血管痉挛,各脏器的血流减少,同时激活凝血反应和炎症瀑布反应,影响各脏器的功能,严重时可导致器质性病变。HELLP综合征引起肾损伤的机制尚不清楚,有学者认为HELLP综合征是妊娠期高血压疾病的一种形式。有文献报道我国目前PR-AKI的病因主要为重度子痫前期和失血性休克[6],本研究结果与其有出入。一些文献报道部分发展中国家,脓毒血症性为PR-AKI的主要病因。但本组中脓毒血症只有1例,这可能与国内医疗条件改善、落实产前保健有关。本组中AFLP导致的PR-AKI比例为6.1%,高于文献报道[7]。本研究有1例梗阻性肾病,阻塞性因素并不是PR-AKI的常见病因,但仍值得引起足够重视。本研究还观察到临床上比较少见的引起PR-AKI的病因如妊娠期急性脂肪肝(acute fatty liver of pregnancy,AFLP)、溶血性尿毒症综合征(hemolytic uremic syndrome,HUS)、羊水栓塞。
PR-AKI母体预后及肾功能恢复较好。本研究中孕妇病死率低于文献报道,得益于我院医疗条件逐年改善及多科室协助合作。本组中AKI完全恢复占73.8%,与文献报道相似[8]。原因可能有:①重度子痫前期、子痫作为引起PR-AKI的主要原因较失血性休克、HELLP、HUS、AFLP、感染等更容易控制,后者会引起肾皮质坏死,加重肾脏的损伤。②PR-AKI患者肾功能的损伤多处于早期,经过病因纠正、护肾、支持治疗得以恢复至正常。本组中有1例(20%,1/5)经过血液净化治疗患者,肾功能得以完全恢复。及时的血液净化治疗,对于PR-AKI患者肾功能的恢复,尤为关键。对于合并多器官功能衰竭的患者亦能取得较好的治疗效果。PR-AKI妊娠结局情况通常较差,有文献报道国内PR-AKI的死产率可达27.0%[6], 本研究结果较之稍低。
多种因素影响PR-AKI肾功能的预后,多因素logistic回归分析显示少尿史、MODS、AKI分期、高血压、总胆红素升高是PR-AKI肾功能不恢复的独立危险因素。既往有研究报道AKI患者肾功能预后与少尿史、MODS、AKI分期相关[9,本研究结果与之相似。此外本研究发现休克、总胆红素升高为PR-AKI患者肾脏预后不良的危险因素,前者原因可能为休克时肾缺血、缺氧及引起全身炎症反应造成肾脏受损,后者则可能因为总胆红素升高一般提示肝胆系统的损伤,损伤进展性加重时引起肝肾综合征,造成肾脏损伤。
本研究不足之处在于,本研究为单中心研究且样本量小,对于肾功能恢复随访时间短,Jonard等人的研究表明PR-AKI肾功能可能需要6-12个月恢复[10]。因此需要多中心、大样本、定期随访来证实。
综上,PR-AKI发病率不高,但发病原因复杂,重度子痫前期、子痫和HELLP综合征是其主要病因。PR-AKI母体预后及肾功能恢复尚可,但妊娠结局较差。临床上需要及时诊断且积极干预治疗。少尿史、休克史、MODS、AKI分期、高血压、总胆红素升高是肾脏预后的相关影响因素,对这类患者应密切监测肾脏功能。
参考文献
| [1] |
Kellum JA, Lameire N. Diagnosis, evaluation, and management of acute kidney injury: a KDIGO summary (Part 1)[J].
Crit Care, 2013, 17(1): 204.
DOI: 10.1186/cc11454. |
| [2] |
Machado S, Figueiredo N, Borges A, et al. Acute kidney injury in pregnancy:a clinical challenge[J].
J Nephrol, 2012, 25(1): 19-30.
DOI: 10.5301/jn.5000013. |
| [3] |
Bouaziz M, Chaari A, Turki O, et al. Acute renal failure and pregnancy:a seventeen-year experience of a Tunisian intensive care unit[J].
Ren Fail, 2013, 35(9): 1 210-1 205.
DOI: 10.3109/0886022X.2013.819767. |
| [4] |
Stratta P, Besso L, Canavese C, et al. Is pregnancy related acute renal failure a disappearing clinical entity?[J].
Ren Fail, 1996, 18(4): 575-584.
DOI: 10.3109/08860229609047680. |
| [5] |
Prakash J, Kumar H, Sinha DK, et al. Acute renal failure in pregnancy in a developing country: twenty years of experience[J].
Ren Fail, 2006, 28(4): 309-313.
DOI: 10.1080/08860220600583658. |
| [6] |
Liu YM, Bao HD, Jiang ZZ, et al. Pregnancy-related acute kidney injury and a review of the literature in China[J].
Intern Med, 2015, 54(14): 1 695-1 703.
DOI: 10.2169/internalmedicine.54.3870. |
| [7] |
Bentata Y, Housni B, Mimouni A, et al. Acute kidney injury related to pregnancy in developing countries:etiology and risk factors in an intensive care unit[J].
J Nephrol, 2012, 25(5): 764-775.
DOI: 10.5301/jn.5000058. |
| [8] |
Aggarwal RS, Mishra VV, Jasani AF, et al. Acute renal failure in pregnancy:our experience[J].
Saudi J Kidney Dis Transpl, 2014, 25(2): 450-455.
DOI: 10.4103/1319-2442.128621. |
| [9] |
Macedo E, Mehta RL. Renal recovery after acute kidney injury[J].
Contrib Nephrol, 2016, 187: 24-35.
|
| [10] |
Jonard M, Ducloy-Bouthors AS, Boyle E, et al. Postpartum acute renal failure:a multicenter study of risk factors in patients admitted to ICU[J].
Annals of Intensive Care, 2014, 4(1): 1-11.
DOI: 10.1186/2110-5820-4-1. |
 2018, Vol. 39
2018, Vol. 39


