2. 湖北省中医药研究院 湖北 武汉 430074
2. Hubei Province Academy of Traditional Chinese Medicine, Wuhan 430074, China
带状疱疹急性期的一线治疗药物是抗病毒制剂,但在急性期接受了抗病毒治疗的老年患者仍有约10%至30%的比例发展至后遗神经痛(postherapy neuralgia, PHN)[1]。老年PHN患者疼痛时间长、程度重,且目前仍缺乏有效的治疗手段[2-5]。近些年我们发现,在带状疱疹发病的早期使用神经修复药物单唾液酸四己糖神经节苷脂钠(神经节苷脂)注射剂可有效的缓解神经痛,并预防PHN的发生。我们对2014至2017年间在我科住院的老年患者进行了临床研究,评价神经节苷脂的临床疗效。
1 资料与方法 1.1 临床资料研究病例来自2014年1月至2017年1月我院皮肤科住院的急性期带状疱疹患者。带状疱疹的诊断标准及急性期病程设定参照第八版《皮肤性病学》[6]。纳入病例符合以下标准:①年龄≥60岁;②病程≤2周;③发病部位有中至重度疼痛(疼痛视觉模拟评分法评分>6分)[7];④入院前未接受抗病毒或营养神经治疗;⑤无冠心病、脑梗塞、恶性肿瘤等重大疾病病史,无相关药物(抗病毒药物、神经修复/营养药物)过敏史。按照随机数字表法将患者分为实验组和对照组,记录患者的一般资料和病史资料,并在治疗前签署知情同意书。
1.2 治疗方案实验组:①单唾液酸四己糖神经节苷脂钠注射剂(齐鲁制药有限公司,40 mg/支)静脉点滴,40 mg/d;②更昔洛韦注射剂(南京海辰药业股份有限公司,0.25 g/支)静脉点滴,0.25 g/d;③皮疹处对症护理;④发病部位可见光红光照射,20 min/d。对照组:除上述实验组①外的所有治疗。疗程共7 d,在治疗完成后的第1个月和2个月后对患者进行回访。
1.3 观察指标① 在治疗中和随访时由同一位医师记录皮疹的消退程度。②在治疗前和治疗7 d后由经过量表培训的医师用视觉模拟评分法(Visual Analogue Scale, VAS)采集患者疼痛的量化数值,用睡眠障碍评定量表(SDRS)和汉密尔顿焦虑量表(HAMA)分别测评患者的睡眠质量和焦虑程度。③在治疗结束1个月和2个月后回访患者,用VAS评分法采集患者疼痛的程度,分别计算两组PHN的发生率。
1.4 统计学方法用SPSS 21.0统计软件对数据进行分析。计量资料用x±s或Median(QR)表示,两组计量资料比较用独立样本t检验或曼-惠特尼U检验,P<0.05为差异有统计学意义。计数资料以百分数表示,采用C2检验进行分析,P<0.05为差异有统计学意义。
2 结果 2.1 患者的一般资料实验组和对照组分别招募了37例和40例患者,其中31例实验组和33例对照组患者完成了治疗和随访,其资料被纳入分析。两组患者的年龄、性别构成、病程长短无明显差异。实验组共有10个女性和21个男性,年龄为(70.5±7.9)岁,发病时间为(5.5±2.3)d。实验组患者的发病部位:13例(41.9%)位于胸背部,9例(29.0%)位于腹部/腰部,4例(12.9%)位于上肢,3例(9.7%)位于下肢和臀部,2例(6.5%)位于头面部。对照组共有14个女性和19个男性,年龄为(71.5±8.1)岁,发病时间为(5.6±2.0)d。对照组患者的发病部位:14例(42.4%)位于胸背部,12例(36.4%)位于腹部/腰部,4例(12.1%)位于下肢,2例(6.1%)位于上肢,1例(3.0%)位于头面部。
2.2 皮疹消退程度治疗7 d后,实验组及对照组分别有29例(93.5%)和30例(91.0%)患者患处水疱全部干瘪结痂;治疗结束1月后,所有患者患处痂皮脱落、局部有色沉斑;治疗结束2月后,大部分患者局部仍有残留色沉斑。
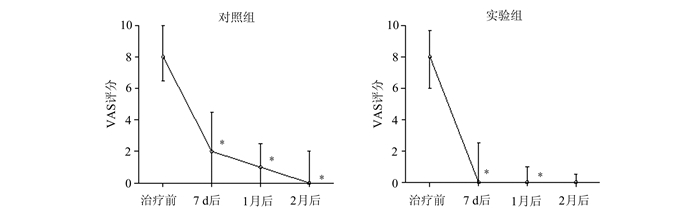
2.3 VAS评分比较如图 1所示,7 d治疗后,两组患者的VAS评分均显著下降,对照组由8.0(7.0, 9.4)显著下降至2.0(2.0, 3.0),实验组由8.0(7.0, 9.2)显著下降至0(0, 1.0)。治疗结束1月后两组的VAS评分继续显著下降,对照组由2.0(2.0, 3.0)显著降至1.0(0.3, 1.5),实验组由0(0, 1.0)显著降至0(0, 0)。治疗结束2月后,实验组的VAS评分为0(0, 0),与之前无显著差异,而对照组的VAS评分继续显著下降至0(0, 0.3)。
|
图 1 两组治疗前后、治疗结束1个月和2个月后VAS评分变化 数据用中位数、范围表示,组间比较用曼-惠特尼U检验,与前一次比较,*P<0.05 |
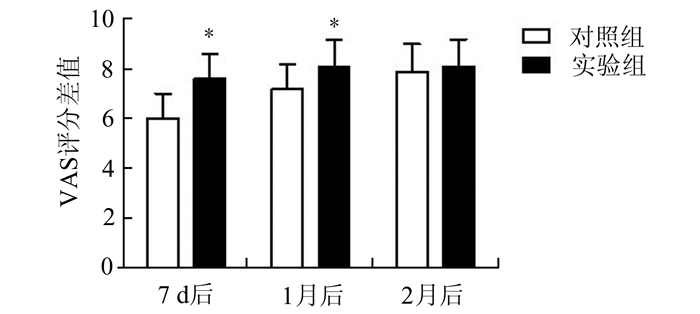
将两组患者治疗7 d后和两次随访时的VAS评分与治疗前VAS评分的差值进行比较,发现实验组在治疗7 d后和治疗结束1个月后VAS评分的下降幅度显著高于对照组(图 2)。
|
图 2 治疗7 d后,治疗结束1个月和2个月后两组VAS评分较治疗组差值的比较 数据用均值、标准差表示,组间比较用独立样本t检验,与对照组比较,*P<0.05 |
如表 1,2所示,实验组治疗7 d后SDRS评分和HAMA评分的下降幅度均显著高于对照组。
| 表 1 两组治疗前后SDRS评分比较(x±s) |
| 表 2 两组治疗前后HAMA评分比较(x±s) |
治疗结束2个月后,对照组7例患者仍有轻度的神经痛,PHN的发生率为21.2%;而实验组仅1例患者有轻度的神经痛,PHN的发生率为3.2%。经检验,实验组PHN的发生率显著低于对照组(C2=4.728,P=0.030)。
3 讨论带状疱疹是皮肤科的常见病,由患者体内潜伏的水痘-带状疱疹病毒被激活而发病。激活的病毒在该神经支配的皮肤区域大量复制后损伤局部神经,诱发水疱和神经痛。带状疱疹的发病率约为1‰-4‰,且其随年龄段的上升而增加,80岁以上的人群发病率可高达10‰-11‰[8]。带状疱疹的病程一般为2-3周,老年人为3-4周,神经痛可在发疹前或发疹时出现,也可在皮疹痊愈后持续存在,这统称为带状疱疹相关性疼痛(zoster-associated pain,ZAP)。皮损消褪后(通常为4周后)疼痛持续存在的情况称为带状疱疹后遗神经痛。以普通人群为基数,PHN的年发病率约为0.34‰-2.5‰,且其随年龄段的上升而升高,在70-79岁人群可高达10.5‰;以带状疱疹患者为基数作统计,PHN发病率约为5%-30%,同样,它随年龄段的上升而升高[8]。PHN可严重降低老年人的生活质量,引起患者的焦虑、降低患者的睡眠质量[1-5, 8]。目前仍缺乏治愈和预防PHN的有效手段,现今最有效的措施也仅能使PHN疼痛缓解超过50%,而即便在发病急性期使用抗病毒药物也不能降低PHN的发生率[1-5]。对于这种顽疾应重视预防大过于治疗,如果在带状疱疹的急性期使用有效药物帮助患者迅速缓解疼痛,那么,带状疱疹带给老年患者的生理心理损害会大大降低。
近几年的临床工作中我们发现,在带状疱疹发病的早期联合使用单唾液酸四己糖神经节苷脂钠注射剂和更昔洛韦注射剂可帮助患者在有效控制病情的同时迅速改善疼痛症状,并降低PHN的发生率。神经节苷脂注射剂可治疗帕金森病、阿尔兹海默病等多种严重的神经退行性疾病和各种原因引起的中枢神经系统损伤,促进中枢神经的功能恢复,且副作用、不良反应较少,使用安全[9]。但是其治疗例如带状疱疹这类的外周神经损伤疾病的报道较少。我们的研究结果显示,带状疱疹急性期的老年患者在抗病毒治疗的同时接受常规计量40 mg/d的神经节苷脂治疗可以使神经痛在短时间内明显减轻,病情缓解的同时,患者的焦虑症状和睡眠状况也得到明显改善,显著强于仅使用抗病毒制剂的患者。而且,早期使用这种药物的远期疗效更好,可显著降低老年患者PHN的发生率。这证明,神经节苷脂对病情急性期的外周神经损伤的有效修复作用,并为预防带状疱疹后遗神经痛带来了新的治疗选择。
| [1] | Mick G, Hans G. Postherpetic neuralgia in Europe: the scale of the problem and Outlook for the future[J]. J Clin Gerontol Geriat, 2013, 4(4): 102-108. DOI: 10.1016/j.jcgg.2013.03.001. |
| [2] | Schmader K. Herpes Zoster[J]. Clin Geriatr Med, 2016, 32(3): 539-553. DOI: 10.1016/j.cger.2016.02.011. |
| [3] | Kawai K, Gebremeskel BG, Acosta CJ. Systematic review of incidence and complications of herpes zoster: towards a global perspective[J]. BMJ Open, 2014, 4(6): e004833. DOI: 10.1136/bmjopen-2014-004833. |
| [4] | Takao Y, Miyazaki Y, Okeda M, et al. Incidences of herpes zoster and postherpetic neuralgia in japanese adults aged 50 years and older from a community-based prospective cohort study: The SHEZ Study[J]. J Epidemiol, 2015, 25(10): 617-625. DOI: 10.2188/jea.JE20140210. |
| [5] | Forbes HJ, Thomas SL, Smeeth L, et al. A systematic review and meta-analysis of risk factors for postherpetic neuralgia[J]. Pain, 2016, 157(1): 30-54. DOI: 10.1097/j.pain.0000000000000307. |
| [6] |
张学军.
皮肤性病学[M]. 第8版. 北京: 人民卫生出版社会, 2013: 65.
Zhang XJ. Dermatovenereology[M]. Eighth edition. Being: People's Medical Publishing House, 2013: 65. |
| [7] | Markley HG, Dunteman ED, Kareht S, et al. Real-world experience with once-daily gabapentin for the treatment of postherpetic neuralgia(PHN)[J]. Clin J Pain, 2015, 31(1): 58-65. DOI: 10.1097/AJP.0000000000000082. |
| [8] | Pinchinat S, Cebrian-Cuenca AM, Bricout H, et al. Similar herpes zoster incidence across Europe: results from a systematic literature review[J]. BMC Infect Dis, 2013, 13: 170. DOI: 10.1186/1471-2334-13-170. |
| [9] | Schneider JS, Gollomp SM, Sendek S, et al. A randomized, controlled, delayed start trial of GM1 ganglioside in treated Parkinson's disease patients[J]. J Neurol Sci, 2013, 324(1-2): 140-148. DOI: 10.1016/j.jns.2012.10.024. |
 2018, Vol. 39
2018, Vol. 39

