2. 武汉大学中南医院 感染科,湖北 武汉 430071;
3. 武汉大学中南医院 病理科,湖北 武汉 430071
2. Dept. of Infectious Diseases;
3. Dept.of Pathology, Zhongnan Hospital of Wuhan University, Wuhan 430071, China
艾滋病(acquired immuno deficiency syndrome, AIDS)是由人免疫缺陷病毒(human immunodeficiency virus,HIV)引起的慢性全身性传染病。HIV感染可累及全身各器官的组织,其中10%-20%左右的患者首发症状由中枢神经系统病变引起,40%-60%左右患者在病程中将出现中枢神经系统症状,而在中枢神经系统中发现病灶者则高达75%-80%,其中17%为多种脑病变共存[1, 2]。
艾滋病有关的神经系统异常可分为5种类型:①艾滋病相关感染,如无菌性脑膜炎和脑炎;②神经系统的机会性感染,如巨细胞病毒、脑脊髓炎、脑弓形虫病、进行性多灶性白质脑病、隐球菌性脑膜炎和结核分枝杆菌感染;③肿瘤,通常为非霍奇金氏淋巴瘤和卡波西肉瘤;④脑血管疾病;⑤周围神经病变[2]。随着医学影像技术的进步,AIDS伴发颅内病变大多数可在早期发现,但仅靠影像技术多不能做出定性诊断,为进行及时有效的治疗,常常需要明确病变的病理性质。在通过诊断性及经验性治疗2-3周后,没有临床和影像学的改善时,推荐行脑立体定向活检术[1]。
立体定向活检术是颅内病变的定性诊断技术,它创伤小、准确率高,在颅内病变的诊断中发挥着重要的作用[3, 4]。国内至今未见到艾滋病伴颅内病变患者行脑立体定向活检术的报道,本研究介绍我们2010年11月-2016年1月对7例AIDS伴发颅内病变患者采用立体定向活检术的经验。
1 资料与方法 1.1 患者信息病例7例,男4例,女3例,15-49岁(平均36岁),病史1月-1年。临床症状主要为头痛、头晕、肢体麻木、低热、咳嗽、视力下降及癫痫(表 1)。所有病例术前均行CT及MRI检查。给予诊断性治疗3周后临床症状及影像学均改善不佳。
| 表 1 7例患者临床资料 |
小脑3例,颞叶3例,额叶2例,顶叶1例,枕叶1例,基底节区1例,脑室旁1例,6位患者为颅内多发占位(表 1)。病变大小从0.2 cm×0.3 cm×0.5 cm-2 cm×5 cm×7 cm。
1.3 生化检查术前常规检查血清弓形虫IgM检查全为阴性,IgG检查阳性1例,血清巨细胞病毒IgM检查阳性1例、IgG检查阳性5例,脑脊液检查示:隐球菌抗原阳性2例,巨细胞病毒DNA阳性2例,脑脊液常规检查细胞总数1例偏高,蛋白含量5例偏高,糖含量2例偏低,氯含量4例偏低,乳酸脱氢酶含量6例偏高。
1.4 手术过程7例患者均在局麻下安装国产ASA-602S高精度脑立体定向仪(深圳安科公司)头架,然后行3.0T MRI薄层定位扫描(层厚2 mm),对病灶有强化的患者采用T1增强扫描,靶点选择在病灶强化结节处[5],对病灶无强化者,采用FLAIR像,靶点选择在病灶中心(非坏死区),同时避开血管及重要功能区,测量并计算坐标值。
术中监测生命体征并密切观察神志、瞳孔等变化。由于本病的特殊性,手术时应注意严加防护。术者带面罩及防护眼镜,穿隔离衣和一次性手术鞋,戴双层手套。常规消毒、铺巾。根据靶点位置选择颅骨钻孔及穿刺路径,穿刺针道在尽量避开脑皮质血管多的区域以及重要功能区的前提下,选取穿刺距离最短的穿刺路径。局麻下切皮、钻颅,双极电凝烧灼硬脑膜后,“十”字切开硬脑膜,安装弓形架,核对坐标无误后,将直径2.5 mm的侧切式活检针(Sedan)送至靶点,分别从靶点的3点、6点、9点、12点4个方向,每次取材大小约2 mm×2 mm×10 mm,用10%甲醛液固定后送病检。术后患者常规在重症监护室观察一晚,监测呼吸、心率、血压、脉搏等生命体征,严密观察瞳孔及意识情况的变化,常规给予预防性抗感染、止血、预防癫痫治疗,必要时予以脱水处理。第2天常规复查头颅CT。
2 结果 2.1 病理结果及并发症7例患者均手术顺利,术后病理结果(表 2)示:脑弓形虫病2例,隐球菌脑炎2例,巨细胞脑炎2例,结核性脓肿1例,星形细胞瘤1例,其中1例为脑弓形虫病和隐球菌脑炎共同感染。诊断成功率100%,术后并发症发生率14.3% (1/7),无手术相关死亡。1例术后早期并发癫痫发作合并取材处少量出血,给予抗癫痫等对症治疗后血肿吸收、癫痫未再发作。无颅内感染、颅神经损伤等严重并发症。
| 表 2 7例患者病理结果 |
6例患者术后治疗方案调整,病例3患者诊断为星形细胞瘤(WHOⅡ),放弃治疗于术后2个月死亡。病例7患者诊断为巨细胞脑炎术后1个月死亡,该患者的术前CD4+T细胞水平仅为1个/μl,患者的死亡与手术无直接关系,其余5例患者随访2-6年,1例患者完全康复,4例患者症状明显好转(表 2)。手术前后的影像学改变见图 1。
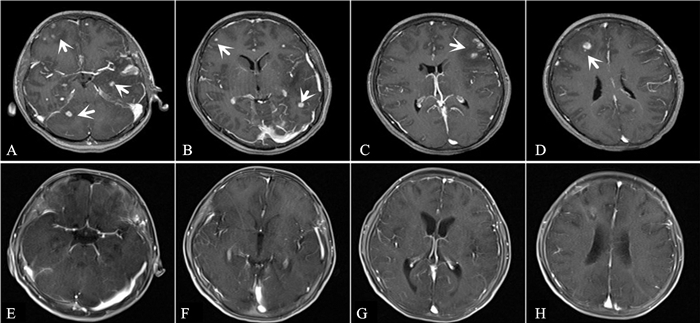
|
图 1 病例4手术前后MRI增强扫描 A、B、C、D:术前右侧小脑、右侧、左侧额叶及左侧颞叶可见多发占位病变;E、F、G、H:术后3个月,经过治疗占位已完全消失。 |
虽然CT和MRI可对颅内占位性病变进行准确定位,但定性诊断却仍不尽人意。国外文献及本研究共报道1 120例AIDS脑内病变患者行1 145次立体定向活检术[1, 5-9]。结果显示,总的活检阳性率为85.7%-98%,平均为92.5%;并发症发生率为3%-14.3%,平均为6.6%;死亡率为0-3.1%,平均为2.4%;其中淋巴瘤、进行性多灶性白质脑病、脑弓形虫病为最为常见诊断,分别为433例(38.7%)、263例(23.5%)、144例(12.9%)。立体定向脑活检术对于艾滋病伴颅内占位性病变的诊断是安全、有效的。
3.2 如何提高诊断率以及降低并发症为了提高手术的诊断率以及降低手术的并发症,建议应特别注意手术靶点的选择、手术通道的选择、定向数据计算的正确性。靶点应选择在病灶的非坏死区或强化明显部位,由于病变中心多为坏死区,活检阳性率可能低。立体定向活检术的并发症主要为颅内出血、癫痫、水肿和感染等,最常见的是颅内出血[5, 10]。本研究1例术后早期并发癫痫发作合并取材处少量出血。Rosenow[9]认为一般颅内出血多发生于术前血小板低于100 000/ml者。建议手术中操作仔细、轻柔,避开任何穿刺中可能损伤的血管,术后及时行CT复查,可尽早发现早期颅内出血。
3.3 艾滋病性脑弓形虫病的诊断弓形虫感染对于免疫功能健全者而言,一般不引起明显症状,或者仅仅引起轻度自限性疾病,但是可以在体内长期潜伏,由于艾滋病使机体免疫力下降时,潜伏的感染可以复活,从而引起严重的脑弓形虫病。其可感染脑、心脏和肺部等器官,其中颅内感染为严重感染,如得不到及时有效的治疗,常导致死亡。因此艾滋病性脑弓形虫病的早期诊断和治疗就变得极为重要。
3.3.1 症状及体征脑弓形虫病的临床症状和症状的复杂多变,主要以局灶性神经功能缺损包括偏瘫、偏身感觉障碍、视野缺损、发热、失语、严重的局部头痛和局灶性癫痫发作等症状为主。
3.3.2 生化检查对于检测AIDS患者是否弓形虫感染,特异性抗体的检测是非常有用的。在弓形虫感染后,体内会出现IgG、IgM、IgE和IgA抗体。感染后5-7 d,IgM抗体即可出现,其阳性表示近期感染,则利于早期诊断。IgG抗体会在感染后2个月左右达到高峰,持续时间较长,因此一般认为IgG阳性表示为曾经感染过弓形虫病。对于IgA抗体,由于其出现较早,并且持续时间达数月至1年,因此急性和慢性感染均可表现为阳性。另外也可在感染者的唾液中检出IgG、IgA和IgE,其出现时间相同,但是由于持续时间都相对较短,故阳性表示新近感染。近年来,随着分子生物学的快速发展,聚合酶链式反应(polymerase chain reaction,PCR)技术越来越多的应用于艾滋病患者的弓形虫诊断,因为其对脑弓形虫病感染的AIDS患者的脑脊液特异性核酸具有较高的敏感性和特异性,更适合于脑弓形虫病感染的早期诊断。
3.3.3 影像资料CT平扫+增强通常显示70%-80%颅内占位,约70%为颅内多发占位,CT平扫一般表现为多发斑片状、片状低密度灶,部分病灶内可见点片状较高密度影,增强后呈环状或斑片状强化;MRI平扫表现为病灶呈斑片状、块状及结节状,T1WI为低信号,T2WI及FLAIR序列病灶为高信号,部分病灶中心可出现软化灶,呈长T1长T2信号,FLAIR序列呈低信号,增强后呈单发或多发环状强化或斑片状强化。MRI相比于CT对于检测小病灶更敏感,因此对于无局灶性神经功能异常患者首选MRI检查。
3.3.4 脑弓形虫病的病理特点病理表现主要为炎性改变,较轻的病变可见血管周围炎、炎性细胞浸润和胶质细胞增生。病变较重时,灰质和白质内可见坏死灶及成片的淋巴细胞、浆细胞、嗜酸粒细胞浸润,并与增生的胶质细胞构成肉芽肿样结构。PAS染色可见泡沫样细胞内见小颗粒样红染物。
立体定向活检术以其定位准确、损伤小、活检准确率高的优点,有助于对AIDS伴发颅内病变患者准确地作出诊断和指导治疗方案,从而改善患者的预后,提高生存质量。
| [1] | Zibly Z, Levy I, Litchevski V, et al. Brain biopsy in AIDS patients: diagnostic yield and treatment applications[J]. AIDS Res Ther, 2014, 11(1): 4. DOI: 10.1186/1742-6405-11-4. |
| [2] | Li HJ, Li YF, Li N, et al. Clinical manifestations of imaging demonstrations of AIDS-related nervous system infections[J]. Chin Med J (Engl), 2013, 126(22): 4371-4379. |
| [3] | Reithmeier T, Lopez WO, Doostkam S, et al. Intraindividual comparison of histopathological diagnosis obtained by stereotactic serial biopsy to open surgical resection specimen in patients with intracranial tumours[J]. Clin Neurol Neurosurg, 2013, 115(10): 1955-1960. DOI: 10.1016/j.clineuro.2013.05.019. |
| [4] | Waters JD, Gonda DD, Reddy H, et al. Diagnostic yield of stereotactic needle-biopsies of sub-cubic centimeter intracranial lesions[J]. Surg Neurol Int, 2013, 4(Suppl 3): S176-S181. |
| [5] | Nicolato A, Gerosa M, Piovan E, et al. Computerized tomography and magnetic resonance guided stereotactic brain biopsy in nonimmunocompromised and AIDS patients[J]. Surg Neurol, 1997, 48(3): 267-277. DOI: 10.1016/S0090-3019(97)00123-7. |
| [6] | Gildenberg PL, Gathe JC, Kim JH. Stereotactic biopsy of cerebral lesions in AIDS[J]. Clin Infect Dis, 2000, 30(3): 491-499. DOI: 10.1086/313685. |
| [7] | Skolasky RL, Dal Pan GJ, Olivi A, et al. HIV-associated primary CNS lymorbidity and utility of brain biopsy[J]. J Neurol Sci, 1999, 163(1): 32-38. DOI: 10.1016/S0022-510X(98)00315-3. |
| [8] | Antinori A, Ammassari A, Luzzati R, et al. Role of brain biopsy in the management of focal brain lesions in HIV-infected patients. Gruppo Italiano Cooperativo AIDS & Tumori[J]. Neurology, 2000, 54(4): 993-997. DOI: 10.1212/WNL.54.4.993. |
| [9] | Rosenow JM, Hirschfeld A. Utility of brain biopsy in patients with acquired immunodeficiency syndrome before and after introduction of highly active antiretroviral therapy[J]. Neurosurgery, 2007, 61(1): 130-141. DOI: 10.1227/01.neu.0000279733.28768.ff. |
| [10] | Shakal AA, Mokbel EA. Hemorrhage after stereotactic biopsy from intra-axial brain lesions: incidence and avoidance[J]. J Neurol Surg A Cent Eur Neurosurg, 2014, 75(3): 177-182. |
 2017, Vol. 38
2017, Vol. 38

