由于感染SARS-CoV-2而导致的COVID-19在全球快速传播,影响了全世界上百个国家的成千上万的人,临床医生迫切需要得到专家指导来救治危重型患者。由来自12个国家36名专家组成的SSC(拯救脓毒症运动)重症小组,提出了53个与ICU中COVID-19管理有关的问题。搜索了文献,寻找在ICU危重病人中管理COVID-19的直接和间接证据,筛选了相关的最新系统综述,应用GRADE方法评估了证据的确定性,根据获益和损害、资源和成本影响、公平和可行性之间的平衡提出推荐意见。推荐意见以“强、弱或最佳实践声明”的形式提出,共发表了54条推荐意见,其中4条是最佳实践声明,9条强推荐意见,36条弱推荐意见,另有5个问题没有提出相应的推荐意见。该管理指南的目的是帮助和支持医护人员治疗ICU中的危重型COVID-19患者。
一、COVID-19感染控制 (一) SARS-CoV-2的传播风险根据中国疾病预防与控制中心的一项数据,72 314例COVID-19患者中44 672例通过实验室确诊,实验室确诊病例中医护人员有1 716(3.8%)例,而他们中63%(1 080/1 716)是获得性感染;被感染的医护人员14.8%(247/1 668)为重型或危重型患者,死亡5例[1]。在意大利,医护人员COVID-19病例有2 026例(总数27 980例,占比7.24%),在ICU中传播的风险目前尚不清楚,虽然没有发病率数据,但在流行初期医护人员的感染率相当高[2]。因此,医护人员在ICU对COVID-19患者进行可产生气溶胶的操作时,应在负压病房内执行(最佳实践声明)。需使用合适的过滤器式口罩(N95口罩)及其他个人防护设备,即手套、防护服和保护眼睛的护面屏或护目镜(最佳实践声明)。ICU中可产生气溶胶的操作有气管插管、气管镜、开放性吸痰、雾化治疗、插管前的人工通气、患者气管插管与呼吸机断开时、无创正压通气、俯卧位通气、气管切开术、心肺复苏等。气管插管时,如果条件具备,使用视频喉镜,而非直视喉镜进行插管。由气道管理经验丰富的医护人员来进行气管插管,以尽量减少尝试次数和传播风险(最佳实践声明)。对于已接受机械通气(闭合回路)和非机械通气的患者提供不产生气溶胶的日常治疗操作时,使用外科/医用口罩,而非过滤器式口罩及其他个人防护设备。实践证明这样防护是有效的,从1月24日全国驰援湖北的4.2万名医护人员在2个月内实现了零感染。
(二) ICU患者进行SARS-CoV-2检测的适应证COVID-19由于潜伏期长(约2周)带来了诊断的挑战,其中包括在症状出现前病毒播散的时间间隔延长(约5d)。此外,无症状的病毒播散持续时间不仅是可变的,而且还可能根据呼吸系统感染的解剖水平(上、下)而有所不同[3, 4]。因此,分子生物检测的结果可能因取样部位不同而存在差异。世界卫生组织宣布了COVID-19的大流行,每一个有呼吸道感染证据的危重病患者,均应该被认为存在感染的可能。实时聚合酶链反应(RT-PCR)作为病毒感染(包括SARS)的金标准。值得注意的是,对于已行气管插管和机械通气的疑似COVID-19成人患者建议获取下呼吸道标本,而非上呼吸道(鼻咽或口咽拭子)标本,用于诊断检测;对于下呼吸道标本,建议获取气管内吸出的分泌物送检,而非支气管冲洗或支气管肺泡灌洗液标本(弱推荐)。
(三) 细胞因子风暴综合征细胞因子风暴综合征是一种以暴发性多器官衰竭和细胞因子水平升高为特征的高炎症状态。研究表明,COVID-19与细胞因子升高有关,这使人想起继发性噬血细胞淋巴组织增生症(HLH)[5],甚至使用Hscore在危重型COVID-19患者中进行继发性HLH筛查[6]。皮质类固醇和其他免疫抑制剂可用于HLH患者[7]。对于COVID-19并发呼吸衰竭接受机械通气的患者,不建议常规使用全身性皮质类固醇激素,而对于COVID-19并发ARDS接受机械通气的成人患者,建议使用全身性皮质类固醇激素(弱推荐)。对于COVID-19并发呼吸衰竭患者建议经验性使用抗微生物药物/抗菌药物,若治疗组开始经验性抗菌药物治疗,应每日评估是否可降阶梯,并根据微生物学结果和患者临床状况重新评估治疗的疗程和覆盖的细菌范围(弱推荐)。不要常规使用洛匹那韦/利托那韦;对于发热的COVID-19重症成年患者,使用对乙酰氨基酚/扑热息痛控制体温;不建议常规使用静脉注射免疫球蛋白(IVIG)和康复者恢复期血浆,还没有足够证据对重组rIFNs(单独或与抗病毒药物联合使用)、氯喹或羟氯喹、托珠单抗等做出推荐。
二、新冠肺炎的危险因素 (一) 呼吸衰竭的危险因素危重型/入住ICU的相关危险因素有:年龄(大于60岁),男性,共患病的存在(如糖尿病、恶性肿瘤和免疫低下状态)[1~3, 8, 9]。大于等于80岁的患者死亡率为14.8%,总体死亡率为2.3%。在危重型患者中,死亡率为49.0%,而在接受有创机械通气的患者中则高于50%。心血管疾病、糖尿病、慢性呼吸道疾病、高血压和癌症等疾病史与较高的死亡风险有关[1]。
(二) 心肌损伤的危险因素有7%~23%的COVID-19患者报告了心肌损伤(心肌损伤生物标志物升高达到参考范围上限的第99百分位数)[5, 8~10]。心肌损伤的发病率可能与休克的发病率有关,但缺乏对血流动力学稳定患者心功能障碍的系统筛查。
(三) 休克的危险因素在成人COVID-19患者中,休克发生率变化很大(1%~35%),这取决于所研究的患者群体、疾病的严重程度和对休克定义的标准。一项研究中,仅有1.1%发展为休克[3]。在住院患者中休克的发病率可能较高,在ICU患者中可达到20%~35%[8, 9]。40%的死亡患者主要原因是休克,至少有一部分原因可能是暴发性心肌炎[11]。高年龄、有基础病(特别是糖尿病和心血管疾病,包括高血压)、淋巴细胞计数较低、D-二聚体水平较高以及心肌损伤可能是需要考虑的危险因素。
三、危重患者的救治指南讨论COVID-19及其并发症的可能治疗方案,如呼吸支持、液体复苏、血管活性药物以及抗病毒药,免疫抑制/调节剂等使用,并做出相关推荐。(见图 1)
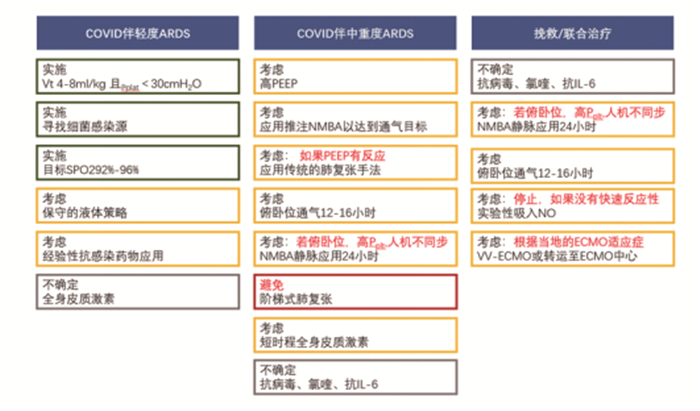
|
图 1 COVID-19及其并发症的治疗方案推荐 |
低氧性呼吸衰竭在COVID-19患者中的发病率为19%[1]。4%~13%的COVID-19患者接受了无创正压通气(NIPPV),2.3%~12%需要有创机械通气[1~3, 8, 9, 12]。虽然COVID-19患者低氧性呼吸衰竭的真实发生率尚不清楚,但大约14%的患者会出现病情加重,需要接受氧疗,约5%的患者需要入住ICU并接受机械通气[1]。一项研究报告纳入了52例危重型COVID-19患者,67%的患者存在ARDS,33例(63.5%)患者接受高流量鼻套管(HFNC)氧疗,56%的患者需要接受有创机械通气,42%的患者接受NIPPV[8]。
1.无创正压通气 对于COVID-19成人患者,如果外周血氧饱和度小于92%,建议给氧;如果SPO2小于90%,推荐开始给氧(强推荐)。在吸氧时,推荐维持血氧饱和度不高于96%(强推荐)。对于有常规氧疗的COVID-19并发急性低氧性呼吸衰竭的成人患者,建议使用HFNC,而不是常规氧疗、NIPPV(弱推荐)。如果无HFNC设备,并且没有气管插管的紧急指征,建议尝试NIPPV,并密切监测和短期反复评估呼吸衰竭的恶化情况(弱推荐)。如果有恶化情况发生,应在可控的环境下早插管(最佳实践声明)。无法就头盔式NIPPV与面罩NIPPV的使用提出推荐意见,因为不确定它在COVID-19中的安全性或有效性。(见图 2)
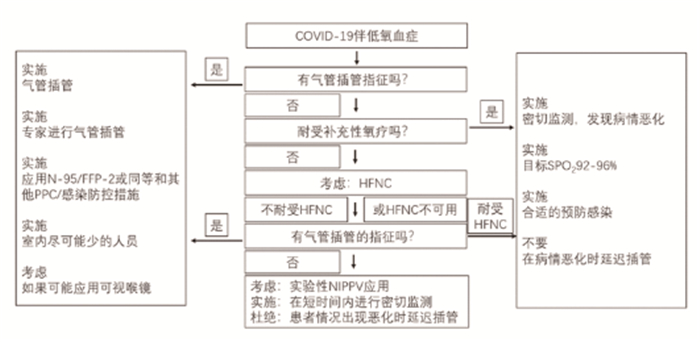
|
图 2 对COVID-19患者的HFNC和NIPPV的建议 |
2.有创机械通气 对于COVID-19并发ARDS接受机械通气成人患者,建议使用小潮气量(Vt)通气(Vt为预测体重的4~8mL/kg),而不是较大潮气量(Vt>8mL/kg)(强推荐)。推荐将平台压限定为 < 30cm H2O(强推荐)。推荐使用较高的PEEP策略(即PEEP>10cm H2O),而不是较低的PEEP策略,应注意监测(增加PEEP后)患者是否有气压伤(弱推荐)。对于COVID-19并发ARDS接受机械通气的成人患者,推荐使用保守的液体管理策略,而不是开放性的液体管理策略(弱推荐)。推荐俯卧通气12~16h,而不是仰卧位通气(弱推荐)。为了实施肺保护性通气策略,根据需要间断性使用神经肌肉阻滞剂(NMBA),而不是持续输注;如果人机不同步的情况持续存在,需要持续的深度镇静、俯卧通气或持续的平台压过高,推荐持续静脉使用NMBA长达48h(弱推荐)。不推荐常规使用吸入性一氧化氮(强推荐)。在优化通气和其他抢救策略之后,仍存在严重的ARDS和低氧血症者推荐尝试吸入性肺血管扩张药作为抢救疗法;如果没有观察到氧合的迅速改善,则应逐渐停止该治疗(弱推荐)。推荐使用肺复张,不推荐使用爬楼梯式的(即PEEP递增法)肺复张策略(强烈推荐)。在优化了通气、使用了抢救性治疗及俯卧位通气后仍存在顽固性低氧血症患者,如果有条件,推荐使用VV-ECMO,或将患者转到ECMO中心救治(弱推荐)。
(二) 血管活性药物对于COVID-19合并休克的成人患者,建议使用去甲肾上腺素作为一线血管活性药物(弱推荐);如果没有去甲肾上腺素,建议使用血管加压素或肾上腺素作为一线血管活性药物(弱推荐);如果可以使用去甲肾上腺素,不建议使用多巴胺(强推荐);如果仅应用去甲肾上腺素不能达到目标平均动脉压(MAP),建议增加血管加压素作为二线药物,而不是应用过高的去甲肾上腺素剂量(弱推荐);建议滴定血管活性药物以使MAP的目标为60~65mmHg,而不是更高的目标MAP(弱推荐);尽管进行了液体复苏和使用了去甲肾上腺素,仍有心脏功能不全和持续低灌注征象的患者,建议联合多巴酚丁胺,而不是持续增加去甲肾上腺素剂量(弱推荐);对于合并难治性休克,建议使用小剂量皮质类固醇治疗,如每天静脉注射氢化可的松200mg,持续输注或分次间歇输注。
(三) 液体治疗对于COVID-19合并休克的成人患者,建议采用动态指标:皮肤温度、毛细血管充盈时间和/或血清乳酸监测,来评估液体反应性,而非静态指标。使用保守的而非开放的液体复苏策略,使用晶体液而非胶体液(强推荐);缓冲/平衡晶体液,而不是非平衡晶体液(弱推荐);不要使用羟乙基淀粉(强推荐);不使用明胶、右旋糖酐,不常规应用白蛋白(弱推荐)。
| [1] |
Wu Z, McGoogan JM.Characteristics of and Important Lessons From the Coronavirus Disease 2019(COVID-19) Outbreak in China: Summary of a Report of 72314 Cases From the Chinese Center for Disease Control and Prevention[J]. JAMA, 2020, (Epub ahead of print).
|
| [2] |
Livingston E, Bucher K.Coronavirus Disease 2019(COVID-19) in Italy. JAMA, 2020, (Epub ahead of print).
|
| [3] |
Guan WJ, Ni ZY, Hu Y, et al.Clinical Characteristics of Coronavirus Disease 2019 in China[J]. N Engl J Med, 2020, (Epub ahead of print).
|
| [4] |
Linton NM, Kobayashi T, Yang Y, et al. Incubation Period and Other Epidemiological Characteristics of 2019 Novel Coronavirus Infections with Right Truncation:A Statistical Analysis of Publicly Available Case Data[J]. J Clin Med, 2020, 9(2): E538. DOI:10.3390/jcm9020538 |
| [5] |
Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395: 497-506. DOI:10.1016/S0140-6736(20)30183-5 |
| [6] |
Fardet L, Galicier L, Lambotte O, et al. Development and validation of the HScore, a score for the diagnosis of reactive hemophagocytic syndrome[J]. Arthritis Rheumatol, 2014, 66: 2613-2620. DOI:10.1002/art.38690 |
| [7] |
Mehta P, McAuley DF, Brown M, et al. COVID-19:consider cytokine storm syndromes and immunosuppression[J]. The Lancet, 2020, 395(10229): 1033-1034. DOI:10.1016/S0140-6736(20)30628-0 |
| [8] |
Yang X, Yu Y, Xu J, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study[J]. Lancet Respir Med, 2020, (Epub ahead of print).
|
| [9] |
Wang D, Hu B, Hu C, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China[J]. JAMA, 2020, (Epub ahead of print).
|
| [10] |
Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China:a retrospective cohort study[J]. Lancet, 2020, 395(10229): 1054-1062. DOI:10.1016/S0140-6736(20)30566-3 |
| [11] |
Ruan Q, Yang K, Wang W, et al.Correction to: Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China[J]. Intensive Care Med, 2020, (Epub ahead of print).
|
| [12] |
Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China:a descriptive study[J]. Lancet, 2020, 395(10223): 507-513. DOI:10.1016/S0140-6736(20)30211-7 |
 2020, Vol. 4
2020, Vol. 4

