肺血栓栓塞症(pulmonary thromboembolism, PTE)是欧美等西方国家常见的致死性心血管疾病之一,是仅次于心肌梗死和卒中的全球第三常见的急性心血管综合征[1]。近年来,在我国其发病率呈逐渐上升趋势,其中老年患者尤为甚之[2]。国内资料研究显示住院患者中PTE的比例从1997年的0.26‰上升到2008年的1.45‰。PTE致死率和致残率也很高,其7d全因病死率为1.9%~2.9%,30d全因病死率为4.9%~6.6%,加重了患者的经济负担[3]。本文为1例高龄急性PTE并梗阻性休克患者溶栓治疗成功病例,现报告如下。
病例资料患者,女,85岁,体重48kg,因“活动后呼吸困难1d”于2019年12月3日入院。患者于2019年12月2日15时午睡起床突然感觉呼吸困难,活动症状较明显,无明显咳嗽、咳痰、咯血、胸痛、晕厥、发热等,患者及家属均未予以重视,随后呼吸困难症状逐渐加重,活动明显受限,遂于2019年12月3日11:50分家属平车推送入本院急诊就诊。既往病史:2013年因胸痛在本院住院,诊断为冠心病、急性心肌梗死,行冠脉支架植入治疗,术后服用抗血小板药物2年后停用;有高血压病史10余年,最高血压达180/100mmHg,近半年来未服用降压药物,收缩压维持在140mmHg左右水平;2013年因腰椎骨折行微创骨水泥填充术;2019年11月15日不慎摔伤腰部,外院检查无明显骨折,一直在家以卧床为主静养。急诊体查:T 36.5℃,R 24次/min,HR 140次/min,BP 114/72mmHg,神志清楚,急性面容,平卧位,颈静脉稍充盈,双肺呼吸音清晰,未闻及明显干湿性啰音,心律为房颤律,无明显杂音,腹部软,无压痛,双下肢轻度对称凹陷性浮肿。急诊查血常规、凝血功能、肾功能、电解质均正常;血清肌钙蛋白I (cTnI)0.14ng/ml,NT-proBNP 6680ng/L,D-二聚体14400ng/mL;血气分析(鼻导管吸氧3L/min)PH7.49、PCO228mmHg、PO270mmHg、SO2c 96%、HCO3-21.3mmol/L、Lac2.5mmol/L;心电图(见图 3):房颤伴快速心室率。此次患者因呼吸困难入院,近期长时间卧床,体查肺部无啰音,NT-proBNP、D-二聚体明显升高,故高度怀疑急性PTE。立即行急诊肺部增强CT(见图 1):右肺动脉干、双上肺动脉主干及分支多发血栓形成,右下肺炎症,双侧胸膜增厚。急诊诊断为:急性PTE(中高危),冠心病、心肌缺血性PCI术后、房颤、心功能Ⅲ级,高血压病1级(很高危组),收入EICU住院进一步治疗。
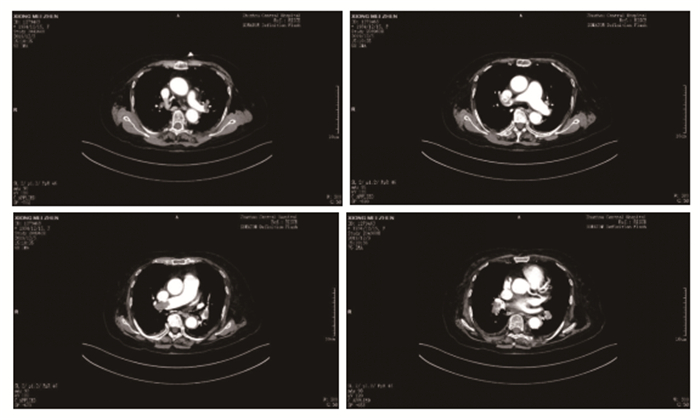
|
图 1 2019年12月3日肺部增强CT |
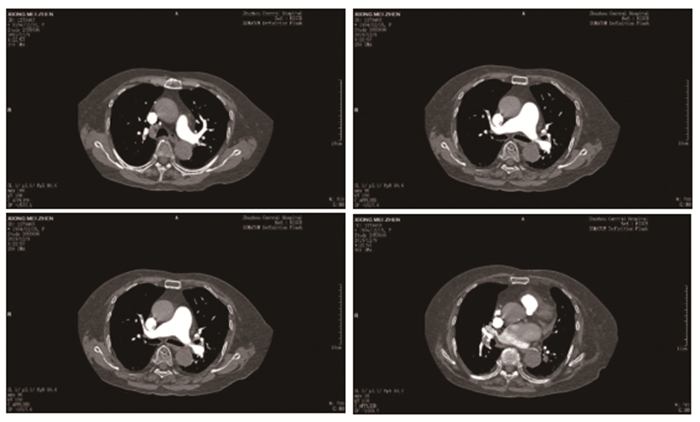
|
图 2 2019年12月10日肺部CTA |
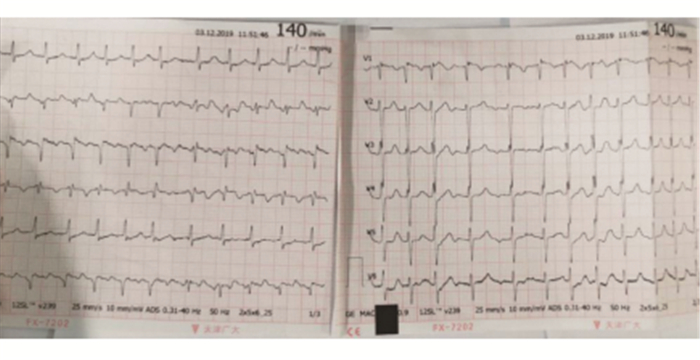
|
图 3 2019年12月3日11:51心电图 |
患者入EICU住院后,予以心电监护,鼻导管吸氧,依诺肝素4000iu皮下注射(Q12h),同时完善床旁心脏彩超:节段性室壁运动异常,三尖瓣及主动脉瓣轻度返流,左室收缩功能正常;双下肢血管彩超:双下肢动脉多发粥样硬化,下肢深静脉未见血栓;颈部血管彩超:颈部动脉粥样硬化,腹部彩超:肝胆脾胰无明显异常。2019年12月3日19:30分患者突发烦躁不安,诉胸背烧灼样痛,体查:R25次/min,HR51次/min,BP82/51mmHg, 神清,急性面容,双肺呼吸音清晰,未及明显干湿性啰音,房颤律,无明显杂音,心音稍低顿,腹部软,无压痛。复查血气分析(鼻导管吸氧3L/min):PH7.47、PCO230mmHg、PO265mmHg、SO2c93%、HCO3-16.0mmol/L、Lac5.6mmol/L;复查心电图(见图 4):心动过缓,交界性心律,前壁T波倒置。先暂给予间羟胺静脉泵入升压,同时快速再次评估患者,考虑急性PTE并梗阻性休克,有溶栓指征,经患者家属签字同意后行溶栓治疗。2019年12月3日21:10,予阿替普酶50mg加入50mL注射用水稀释混匀,选择单独静脉通道以25mL/h的输注速度匀速泵入,持续2h;溶栓治疗20min后患者胸背痛症状明显好转;溶栓治疗1h后,患者心率恢复至82次/min,予停用间羟胺,血压恢复维持在120/70mmHg水平左右;复查心电图(见图 5):窦性心律,Ⅰ度房室传导阻滞;2019年12月3日23:10,溶栓结束,患者胸背痛症状缓解,生命体征平稳,未见出血迹象。2019年12月4日,继续予以依诺肝素4000iu皮下注射(Q12h)。2019年12月7日,改依诺肝素为利伐沙班15mg口服抗凝(Bid),复查心脏彩超:肺动脉压45mmHg,血清肌钙蛋白I、NT-proBNP恢复正常,D-二聚体1570ng/mL,血气分析(未吸氧):PH7.47、PCO2 35mmHg、PO298mmHg、SO2c98%、HCO3-25.5mmol/L、Lac0.7mmol/L。2019年12月10日,复查肺部CTA(见图 2):右肺动脉干、双上肺动脉主干及分支多发血栓好转,右肺动脉干及双下肺动脉内血栓部分残留。2019年12月11日出院,继续口服利伐沙班抗凝。2019年12月25日电话随访,患者目前继续服用利伐沙班抗凝,生活可以自理。
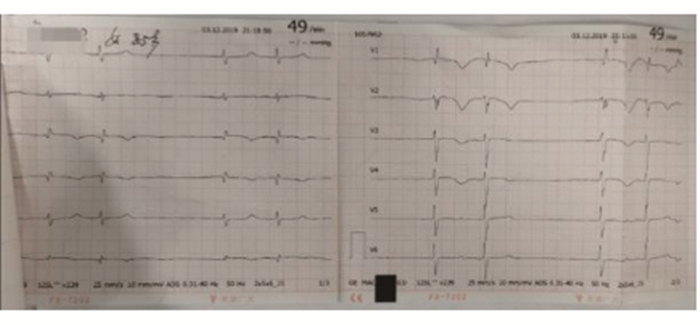
|
图 4 2019年12月3日21:18心电图 |
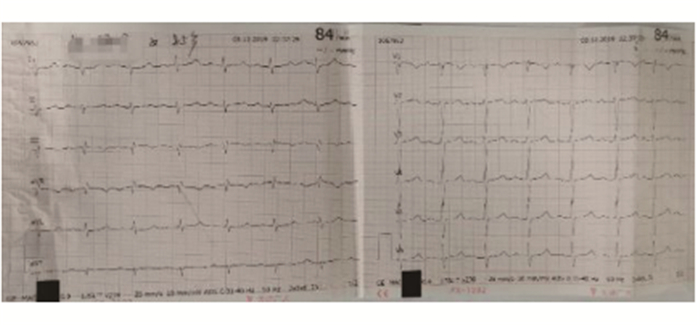
|
图 5 2019年12月3日22:37心电图 |
急性肺栓塞是以各种栓子阻塞肺动脉或其分支为其发病原因的一组疾病或临床综合征的总称,而血栓栓塞为肺栓塞最常见的类型。PTE是来自静脉系统或右心的血栓阻塞肺动脉或其分支所导致的以肺循环和呼吸功能障碍为主要临床和病理生理特征疾病。
高龄患者常常合并多种内科疾病,如冠心病、慢性阻塞性肺疾病、糖尿病、高血压等,因此老年人的肺栓塞发病率较年轻人高。年龄是肺栓塞的独立危险因素,据报道,PTE发病率随着年龄的增长而增加,年龄大于40岁者较年轻者发病风险也增高,大约每增加10年,其发病风险增加1倍,年龄80岁的个体发生静脉血栓栓塞的几率是50岁至80岁人群的8倍[4~6]。此例患者85岁,且合并有冠心病、高血压基础疾病,近期由于外伤后活动减少,以睡躺为主,血液瘀滞、血管内皮受损等均为其发生PTE的危险因素。
PTE常见的临床表现:呼吸困难、胸痛、晕厥、咯血、烦躁不安等,本例患者表现为突发的呼吸困难,不能用心衰及肺部感染等其他病因来解释,因此提醒临床医生接诊时要想到PTE的可能。该患者住院后出现胸背部痛伴烦躁不安、休克,心律由快速房颤变成缓慢型心律失常,考虑为急性肺动脉栓塞后导致右心功能障碍,遗憾当时未能及时对患者行床旁超声评估其右心功能。高龄合并冠心病、高血压等,心肺储备功能下降,也是该患者加重的因素,重新评估危险分层,将入院时的中高危升级为高危[3, 5],PTE严重指数评分(PESI评分)达110分,为高死亡风险[4]。高危患者及时溶栓治疗可以减少死亡率及改善远期肺功能[7]。有报道在中危组急性PTE患者中,小剂量阿替普酶溶栓治疗被认为是安全有效的,可以作为临床治疗的替代选择,但需要权衡溶栓药物所带来的风险与收益比[8]。
此例患者入院时诊断为急性PTE中高危组,按照治疗原则,给予依诺肝素抗凝治疗,在入院后病情恶化,出现休克、缓慢心律失常等急性右心功能障碍,评估危险分层升级后认为有溶栓指征,患者年龄85岁为相对禁忌证,而无绝对禁忌证,经过与患者家属积极沟通并取得同意后,给予小剂量阿替普酶静脉溶栓治疗并取得好的疗效。
急性PTE在临床上并不少见,尤其对于高龄合并慢性心血管疾病的患者而言,需要更加注意筛查,避免漏诊及延误诊治,治疗过程中应密切观察患者生命体征的变化,动态评估及调整治疗方案。
| [1] |
Raskob GE, Angchaisuksiri P, Blanco AN, et al. Thrombosis:a major contributor to global disease burden[J]. Thrombosis Research, 2014, 134(5): 931-938. DOI:10.1016/j.thromres.2014.08.014 |
| [2] |
周鹏, 杨慧, 陈咏华, 等. 老年急性肺栓塞心电图变化特点与临床预后的关系分析[J]. 中华全科医学, 2020, 18(1): 52-55. |
| [3] |
王辰, 翟振国, 钟南山, 等. 肺血栓栓塞症诊治与预防指南[J]. 中华医学杂志, 2018, 98(14): 1060-1087. DOI:10.3760/cma.j.issn.0376-2491.2018.14.007 |
| [4] |
Heit JA, Spencer FA, White RH. The epidemiology of venous thromboembolism[J]. J Thromb Thrombolysis, 2016, 41(1): 3-14. DOI:10.1007/s11239-015-1311-6 |
| [5] |
Warner JJ, Harrington RA, Sacco RL, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke:2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke[J]. Stroke, 2019, 50(12): 3331-3332. DOI:10.1161/STROKEAHA.119.027708 |
| [6] |
Zoller B, Li X, Sundquist J, et al. Age-and gender-specific familial risks for venous thromboembolism:a nationwideepidemiological study based on hospitalizations in Sweden[J]. Circulation, 201l, 129(9): 1012-1020. |
| [7] |
Kline JA, Nordenholz KE, Courtney DM, et al. Treatment of submassive pulmonary embolism with tenecteplase or placebo:cardiopulmonary outcomes at 3 months:multicenter double-blind, placebo-controlled randomized trial[J]. Journal of Thrombosis and Haemostasis, 2014, 12(4): 459-468. DOI:10.1111/jth.12521 |
| [8] |
Zhang LY, Gao BA, Jin Z, et al. Clinical efficacy of low dose recombinant tissue-type plasminogen activator for the treatment of acute intermediate-risk pulmonary embolism[J]. Saudi Med J, 2018, 39(11): 1090-1095. DOI:10.15537/smj.2018.11.22717 |
 2020, Vol. 4
2020, Vol. 4

