临时心脏起搏术是一项传统的急救技术。导致休克、晕厥等血流动力学异常的恶性心律失常发生时,如果不能快速给予药物纠正,或对药物反应不佳,则适用于临时心脏起搏[1, 2]。临时心脏起搏的常见适应证是心动过缓, 如房室传导阻滞(莫氏Ⅱ度或Ⅲ度)、病态窦房结综合征或窦性停搏;偶尔也用于对快速心律失常(如尖端扭转性室速)的超速抑制[3]。导致恶性心律失常常见的病因有:心肌缺血或心肌梗死、药物中毒或副作用、电解质或内环境紊乱、心肌炎[2]。艾司洛尔是常用静脉给药的短效β受体阻滞剂。本文报道1例临时心脏起搏联合艾司洛尔抢救因心肌梗死并发恶性心律失常(室速与逸搏快慢交替)所致心源性休克的抢救成功案例。
病例资料患者,男性,66岁。2018年6月6日因阵发性上腹钝痛7h急诊入院。到达本院急诊抢救室时症状已缓解。既往有高血压病史2年,半月前因急性非ST段抬高型心肌梗死经急诊住院,冠脉造影检查结论与建议:冠状动脉多支多处严重狭窄,建议药物治疗。出院规律服用阿司匹林、替格瑞洛、阿托伐他汀、依那普利,因平均心率53次/min,未予使用β受体阻滞剂。急诊查体:T 36.8℃,BP 130/70mmHg,HR 55次/min,R 18次/min,SPO2 99%。查体合作,心界叩诊不大,心律齐,各瓣膜听诊未闻及明显杂音,双肺无啰音,腹软无压痛。患者此次入急诊抢救室约15min,突感不适,随后意识丧失。床旁心电监护提示逸搏与室速交替,抓拍心电监护提示逸搏与室速交替,如图 1。
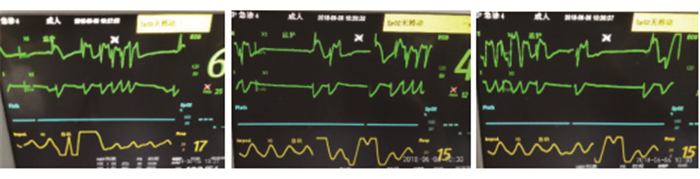
|
图 1 注:抓拍心电监护未见P波,QRS波宽大畸形,形态相似,提示室速与逸搏交替。 |
情况紧急,立即予以经静脉临时心脏起搏。团队紧急配合历时约3min完成经静脉临时心脏起搏安置:a(术者)穿好一次性无菌服,准备与打开中心静脉穿刺包,开始操作;b准备倒络合碘、撕血管鞘与起搏电极;c配肝素钠生理盐水;d连接心电图肢体电极,准备好桥接线连接起搏电极。在双极腔内心电图引导下,将临时起搏电极头端精准安置在右室心尖,并于心内膜恰当接触。设置起搏器参数如图 2:感知2~3mV之间,起搏3~5mA之间,频率60~70次/min之间(见图 2)[4]。连接起搏器与电极,同时将准备好的500mg艾司洛尔静脉推注100mg,继以200mg/h泵入,患者心率立即稳定下来,神志转清,艾司洛尔持续泵入,控制快速心室率,临时心脏起搏使得心率不低于设置的起搏频率(见图 3)。此时考虑患者为高危急性冠脉综合征,立即启动绿色通路,行急诊冠脉造影。检查报告结果提示:①冠状动脉分布:右冠优势型;②左主干:未见明显狭窄;③左前降支:近中段狭窄40%,中段收缩期狭窄50%,舒张期无狭窄,远端未见狭窄,第一对角支未见狭窄,远端血流TIMI3级;④左回旋支:较细小,远端狭窄50%,钝缘支未见狭窄,远端血流TIMI3级;⑤右冠状动脉:近段未见狭窄,中段未见狭窄,远段未见狭窄,后侧支远段狭窄60%,后降支未见狭窄,远端血流TIMI3级。冠脉造影结果与前次入院比较并无特殊变化,故考虑本次事件为心肌桥狭窄引起,未植入支架,继续强化药物治疗。当日造影术后查心脏彩超显示心功能正常(见图 4)。次日清晨抽血查肌钙蛋白(CTnI)0.163ng/mL(参考范围 < 0.034 ng/mL),BNP240pg/mL。3日后复查CTnI正常。拔除临时起搏器,患者住院1周后出院。
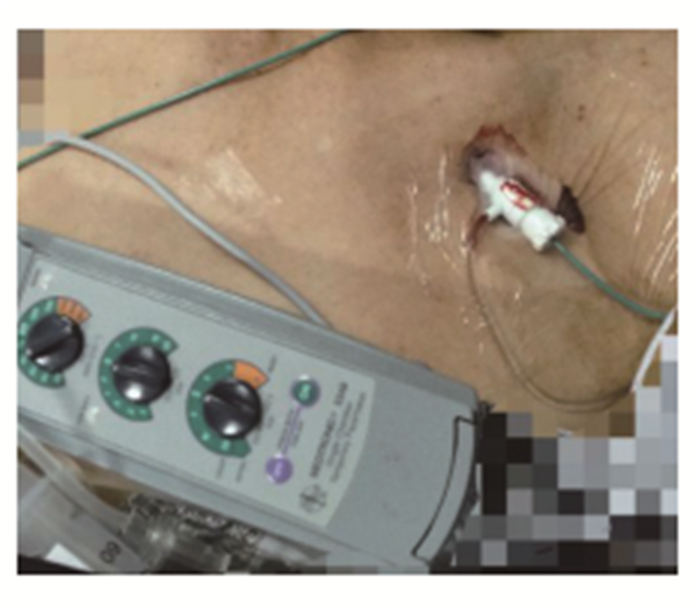
|
图 2 注:左锁骨下穿刺植入血管鞘与起搏电极,美敦力5348单腔起搏器参数设置:感知2~3mV之间,起搏3~5mA之间,频率60~70次/min之间。 |
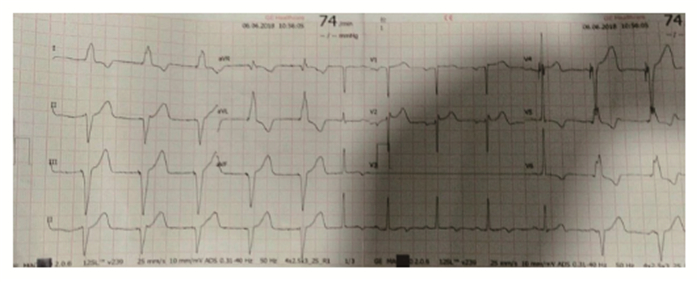
|
图 3 注:临时起搏术后心电图提示前5个与最后2个QRS波为起搏夺获,显示右心室心尖部起搏;中间5个为窦性心律,可见Ⅱ、aVF以及胸导联并无ST段抬高;V3导联脱落。 |
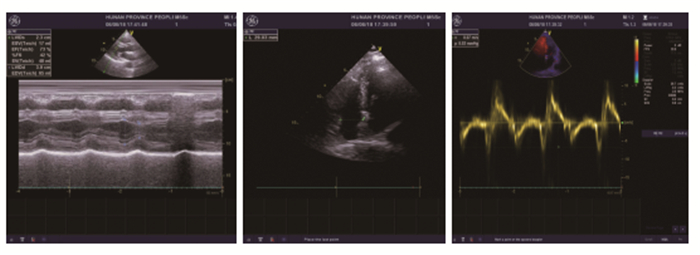
|
图 4 注:心脏彩超提示左房增大,室间隔增厚,EF值73%。 |
恶性心律失常在急诊并不罕见,但恶性心律失常是否得到快速有效的处置直接决定生死。伴有血流动力学异常时,电复律是终止快速恶性心律失常的首选方法[5]。伴有血流动力学异常心动过缓可以输入异丙肾上腺素或阿托品,植入临时心脏起搏[5]。从本例患者起病时心电监护分析为室速与逸搏交替,而从临床预后的角度来看则为临终前通常表现。针对室速,异丙肾上腺素或阿托品并不合适,而出现逸搏,电复律也有顾忌,斟酌利弊,急诊临时心脏起搏是可靠的选择。反复室速交感风暴,有明确的β受体阻滞剂的指征[5]。β受体阻滞剂主要受限于加重心力衰竭(从而血流动力进一步恶化)以及出现心动过缓两大潜在的风险, 临时心脏起搏保障了心率的底线,因此无需忌惮心动过缓[6, 7]。患者并非心力衰竭导致的心源性休克,而是恶性心律失常所致。室速如果不快速抑制,心源性休克也无法纠正,而且室颤停搏即将来临。β受体阻滞剂是防治室速室颤电风暴的第一选择。艾司洛尔是短效静脉β受体阻滞剂,适合急诊给药[5]。足量的艾司洛尔控制快速心率,临时心脏起搏保障最低心率底线, 联合使用可实现对心室率的绝对控制。
从病因的角度分析来看,根据心肌梗死全球统一定义,本例患者有CTnI升高超过参考范围并有动态变化(必要条件),加上严重心肌缺血的症状(一条次要条件),符合心肌梗死诊断标准[8]。按ST段变化属NSTEMI(见图 3)。患者冠脉造影结果没有发现急诊动脉粥样硬化血栓形成,考虑是前降支心肌桥血管压缩或痉挛导致冠脉血流减少导致的心肌氧供失衡,按心肌梗死全球统一定义属于2型心梗(与急性动脉粥样硬化性血栓形成无关,心肌供氧失衡所致的心梗),而β受体阻滞剂正是心肌桥的一线治疗[8, 9]。2型心梗的病因就在心肌氧供失衡,治疗在于供需两个方面:增加冠脉血流,降低心肌氧耗。心脏做功与血压、心率及心室壁张力呈正比。β受体阻滞剂降低室壁张力,并控制心率即是减少心脏做功,从而减少心肌耗氧。对于1型心梗,抗栓与开通病变血管是为了改善冠脉血流,从而增加心肌供氧。对于ST段抬高型心梗,恢复“犯罪”血管血供的再灌注治疗具有压倒式的重要性。而在降低心肌耗氧的措施上,β受体阻滞剂是一线方案, 心梗患者的抗心律失常研究(CAST)以及之后的系列研究发现:所有的能有效减少心律失常的药物都不降低病死率,唯有β受体阻滞剂虽然不减少心律失常,但是降低病死率,且从降低心脏做功与心肌耗氧就足以解释β受体阻滞剂的获益[10, 11]。
恶性心律失常诊治一直是急诊的棘手的问题,诊治往往很复杂,病因治疗是根本。针对心律失常本身而言,临时心脏起搏联合β受体阻滞剂实现对心率的控制,是急诊处置恶性心律失常的可选方案。
| [1] |
Zoll PM. Resuscitation of the heart in ventricular standstill by external electric stimulation[J]. N Engl J Med, 1952, 247(20): 768-771. DOI:10.1056/NEJM195211132472005 |
| [2] |
Gangathimmaiah V. Emergency transvenous cardiac pacing[J]. Emerg Med Australas, 2017, 29(2): 229-232. DOI:10.1111/1742-6723.12757 |
| [3] |
Gammage MD. Temporary cardiac pacing[J]. Heart, 2000, 83(6): 715-20. DOI:10.1136/heart.83.6.715 |
| [4] |
Liu M, Han X. Bedside temporary transvenous cardiac pacemaker placement[J].Am J Emerg Med, 2019, 9: S0735-6757(19)30804-6(Epub ahead of print).
|
| [5] |
Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death:Executive Summary[J]. Circulation, 2018, 138(13): e210-e271. |
| [6] |
Kusumoto FM, Schoenfeld MH, Barrett C, et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay:A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society[J]. Circulation, 2019, 140(8): e382-e482. |
| [7] |
Link MS, Berkow LC, Kudenchuk PJ, et al. Part 7:Adult Advanced Cardiovascular Life Support:2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care[J]. Circulation, 2015, 132(18 Suppl 2): S444-464. DOI:10.1161/CIR.0000000000000261 |
| [8] |
Thygesen K, Alpert JS, Jaffe AS, et al. Fourth Universal Definition of Myocardial Infarction (2018)[J]. Circulation, 2018, 138(20): e618-e651. |
| [9] |
Lee MS, Chen CH. Myocardial Bridging:An Up-to-Date Review[J]. J Invasive Cardiol, 2015, 27(11): 521-528. |
| [10] |
Amsterdam EA, Wenger NK, Brindis RG, et al. 2014 AHA/ACC Guideline for the Management of Patients with Non-ST-Elevation Acute Coronary Syndromes:a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines[J]. J Am Coll Cardiol, 2014, 64(24): e139-e228. DOI:10.1016/j.jacc.2014.09.017 |
| [11] |
Cardiac Arrhythmia Suppression Trial Ⅰ. Preliminary report:effect of encainide and flecainide on mortality in a randomized trial of arrhythmia suppression after myocardial infarction[J]. N Engl J Med, 1989, 321(6): 406-412. DOI:10.1056/NEJM198908103210629 |
 2019, Vol. 3
2019, Vol. 3

