2. 中日友好医院急诊科
2. China-Japan Friendship Hospital, Beijing, 100029, China
脓毒症是急性肾损伤的主要病因之一[1]。研究显示,超过20%的脓毒症患者会出现不同程度的急性肾损伤,而这组人群的病死率高达35%[2]。因此,脓毒症相关急性肾损伤的早期诊断具有重要临床意义。近些年,血清胱抑素C作为诊断急性肾损伤的早期标志物越来越多地应用于研究及临床[3],但对其在脓毒症相关急性肾损伤中的诊断价值,研究较少。本研究旨在评价血清胱抑素C对脓毒症相关急性肾损伤的早期诊断价值。
资料与方法 (一) 研究对象回顾分析2016年3月-2017年2月我院外科重症监护室连续收治的脓毒症患者159例。纳入标准:①年龄≥18岁;②住院时间>7天;③生存期>30天。排除标准:①孕产妇;②合并慢性肾脏病;③急性肾损伤的恢复期。见图 1。
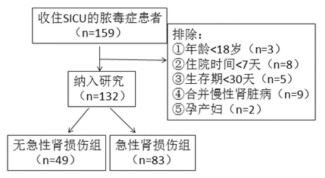
|
图 1 |
统计入科即刻、入科后第1天、第3天、第7天的血肌酐、胱抑素C及肾小球率过滤。并根据KDIGO标准[4]将患者分为急性肾损伤组和无急性肾损伤组,急性肾损伤组根据预后进一步分成恢复组、非恢复组。见图 1。
(三) 统计学处理采用SPSS 20.0统计软件处理,计量资料进行正态性检验,以均数±标准差(x±s)表示。两组间均数比较采用t检验(数据正态分布)或Mann-Whitney秩和检验(数据非正态分布)。两组间计数资料比较采用χ2检验。重复测量数据组间比较和组内动态变化采用线性混合模型分析。逻辑回归分析时,先进行单变量分析。使用前向逐步数据选择的方法进行多变量分析。使用Cox比例风险模型评估年龄、性别和SOFA评分的影响。计算危险比和95%可信区间。
结果一、基本资料比较
纳入研究的132例患者入院时的基本资料和临床特点见表 1。
| 表 1 入院时基本资料比较 |
二、急性肾损伤组和无急性肾损伤组之间肌酐及胱抑素C水平随时间的对比见图 2。可见入科即刻急性肾损伤组的胱抑素C水平已明显高于无急性肾损伤组,而肌酐在入科后第三天才出现显著差异。
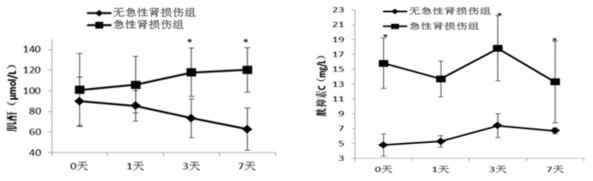
|
图 2 肌酐及胱抑素C水平在两组之间随时间变化曲线。 |
三、根据年龄、性别、APACHEⅡ评分、SOFA评分及合并症校正后分析,入科即刻的胱抑素C水平和急性肾损伤的发生密切相关[危险比=19.30;95%可信区间=2.58-144.50,p < 0.001]。见表 2。
| 表 2 入科即刻的胱抑素C对急性肾损伤的多变量分析(n=132) |
由于全身炎性反应、高代谢状态、组织低灌注和缺氧,肾脏在脓毒症早期即出现功能性改变[5, 6]。脓毒症肾损害的发病因素有:①炎性介质[7],如肿瘤坏死因子(TNF)、血小板激活因子(PAF)、一氧化氮(NO)、内皮素(ET)等,可激活白细胞产生氧自由基[8]、白细胞介素、前列腺素等炎症递质,损伤肾脏细胞;同时使微血管收缩,降低肾灌注压等;②凝血功能异常[9],脓毒症早期炎症递质的过度释放激活凝血系统,形成级联反应,导致肾小血管微血栓形成;③肾缺血/再灌注损伤[10],积极干预后肾脏血供恢复,可发生再灌注损伤,产生大量氧自由基,损伤细胞膜和线粒体膜;④细胞凋亡,脓毒症时Bcl-2基因表达降低,Bcl-2可通过抑制自由基的产生及细胞内钙超载、抑制线粒体膜的通透性[11]、阻止细胞色素C释放等机制抑制细胞凋亡;⑤内毒素[12],革兰阴性菌产生内毒素促使机体释放内源性血管活性因子,可引起系膜细胞收缩、肾小球血管阻力增加、滤过面积减少,还可损伤已缺血的肾小管,引起急性肾小管坏死。
早期预测肾功能受损并及时治疗能明显改善脓毒症患者的预后,具有重要的临床意义。肾小球滤过率是反映和评价肾功能变化的重要指标,但技术复杂、价格昂贵,临床应用受限[13]。血清肌酐和尿素氮是临床上最常用的肾功能测定指标,受肌容积、肾小管分泌量的变化、饮食、尿液收集过程中的误差、分析方法的干扰等多种肾外因素的影响[14],不能及时反映早期肾功能的改变。胱抑素C是一种含有122个氨基酸、分子量为13kD的非糖基化蛋白,属于半胱氨酸蛋白酶抑制剂超家族,在所有有核细胞表达的产物,其产生速率恒定,不受年龄、性别、炎症和身体质量指数的影响,经肾小球滤过,肾小管不分泌但可被重吸收并进行代谢[15, 16]。Mårtensson等发现,脓毒症诱发的全身炎症反应对血清胱抑素C的水平没有影响,说明胱抑素C可能是优于肌酐的肾损害标志物[17]。后续许多研究和荟萃分析均证实了胱抑素C较肌酐能更早地监测到肾小球滤过率的轻微改变[18, 19]。同样,在危重症病人群中的研究也证实了胱抑素C在急性肾损伤的早期诊断方面的优越性。Di Nardo团队在儿童脓毒症的研究中发现,合并急性肾损伤患儿的胱抑素C水平显著升高,这表明在胱抑素C是儿童脓毒症相关急性肾损伤的早期标志物[20]。本研究主要纳入成年患者,依然发现合并急性肾损伤时胱抑素C水平显著升高,且提前于肌酐。应用多变量分析,进一步确认了早期胱抑素C水平的升高对脓毒症相关急性肾损伤的诊断价值。Dai等人的研究发现,血清胱抑素C的水平和脓毒症患者急性肾损伤的进展有关[21],从侧面佐证了我们的研究。
综上,本研究结果表明胱抑素C能早期预测脓毒症患者肾功能不全的发生,优于临床上常用的肾功能测定指标(如血清肌酐),具有重要的临床意义。但本研究为单中心回顾性研究且纳入的病例数不多,有待进一步研究确认。
| [1] |
Zhang Z. Biomarkers diagnosis and management of sepsis-induced acute kidney injury:a narrative review[J]. Heart Lung Vessel, 2015, 7(1): 64-73. |
| [2] |
Schrier RW, Wang W. Acute renal failure and sepsis[J]. N Engl J Med, 2004, 351(2): 159-169. DOI:10.1056/NEJMra032401 |
| [3] |
Bagshaw SM, Bellomo R. Cystatin C in acute kidney injury[J]. Curr Opin Crit Care, 2010, 16(6): 533-539. DOI:10.1097/MCC.0b013e32833e8412 |
| [4] |
Zarbock A, John S, Jorres A, et al. New KDIGO guidelines on acute kidney injury[J]. Anaesthesist, 2014, 63(7): 578-588. DOI:10.1007/s00101-014-2344-5 |
| [5] |
Prowlw JR, Bellomo R. Sepsis-associated acute kidney injury:macrohemodynamic and microhemodynamic alterations in the renal circulation[J]. Semin Nephrol, 2015, 35(1): 64-74. DOI:10.1016/j.semnephrol.2015.01.007 |
| [6] |
Bellomo R, Kellum JA, Ronco C, et al. Acute kidney injury in sepsis[J]. Intensive Care Med, 2017, 43(6): 816-828. DOI:10.1007/s00134-017-4755-7 |
| [7] |
Dirkes S. Sepsis and inflammation:impact on acute kidney injury[J]. Nephrol Nurs J, 2013, 40(2): 125-132. |
| [8] |
Ge QM, Huang CM, Zhu XY, et al. Differentially expressed miRNAs in sepsis-induced acute kidney injury target oxidative stress and mitochondrial dysfunction pathways[J]. PLoS One, 2017, 12(3): e0173292. DOI:10.1371/journal.pone.0173292 |
| [9] |
Katayama S, Numomiya S, Koyama K, et al. Markers of acute kidney injury in patients with sepsis:the role of soluble thrombomodulin[J]. Crit Care, 2017, 21(1): 229. DOI:10.1186/s13054-017-1815-x |
| [10] |
Umbro I, Gentile G, Tinti F, et al. Recent advances in pathophysiology and biomarkers of sepsis-induced acute kidney injury[J]. J Infect, 2016, 72(2): 131-142. DOI:10.1016/j.jinf.2015.11.008 |
| [11] |
Hinkelbein J, Bohm L, Braunecker S, et al. Decreased tissue COX5B expression and mitochondrial dysfunction during sepsis-induced kidney injury in rats[J]. Oxid Med Cell Longev, 2017, 2017: 8498510. |
| [12] |
Peng ZY, Wang HZ, Srisawat N, et al. Bactercical antibiotics temporarily increase inflammation and worsen acute kidney injury in experimental sepsis[J]. Crit Care Med, 2012, 40(2): 538-543. DOI:10.1097/CCM.0b013e31822f0d2e |
| [13] |
Segarra A, Torre J, Ramos N, et al. Assessing glomerular filtration rate in hospitalized patients:a comparison between CKD-EPI and four cystatin C-based equations[J]. Clin J Am Soc Nephrol, 2011, 6(10): 2411-2420. DOI:10.2215/CJN.01150211 |
| [14] |
Bagshaw SM, Gibney RT. Conventional markers of kidney function[J]. Crit Care Med, 2008, 36(04): S152-158. |
| [15] |
Uchino S, Kellum JA, Bellomo R, et al. Acute renal failure in critically ill patients:a multinational multicenter study[J]. JAMA, 2005, 294(7): 813-818. DOI:10.1001/jama.294.7.813 |
| [16] |
Zhang Z, Lu B, Sheng X, et al. Cystatin C in prediction of acute kidney injury:a systemic review and meta-analysis[J]. Am J Kidney Dis, 2011, 58(3): 356-365. DOI:10.1053/j.ajkd.2011.02.389 |
| [17] |
Mårtensson J, Martling CR, Oldner A, et al. Impact of sepsis on levels of plasma cystatin C in AKI and non-AKI patients[J]. Nephrol Dial Transplant, 2012, 27(2): 576-581. DOI:10.1093/ndt/gfr358 |
| [18] |
Dharnidharka VR, Kwon C, Stevens G. Serum cystatin C is superior to serum creatinine as a marker of kidney function:a meta-analysis[J]. Am J Kidney Dis, 2002, 40(2): 221-226. DOI:10.1053/ajkd.2002.34487 |
| [19] |
Cruz DN, Geus HR, Bagshaw SM. Biomarker strategies to predict need for renal replacement therapy in acute kidney injury[J]. Semin Dial, 2011, 24(2): 124-131. DOI:10.1111/sdi.2011.24.issue-2 |
| [20] |
Di Nardo M, Ficarella A, Ricci Z, et al. Impact of severe sepsis on serum and urinary biomarkers of acute kidney injury in critically ill children:an observational study[J]. Blood Purif, 2013, 35(1): 172-176. |
| [21] |
Dai X, Zeng Z, Fu C, et al. Diagnostic value of neutrophil gelatinase-associated lipocalin, cystatin C, and soluble triggering receptor expressed on myeloid cells-1 in critically ill patients with sepsis-associated acute kidney injury[J]. Crit Care, 2015, 19: 223. DOI:10.1186/s13054-015-0941-6 |
 2017, Vol. 1
2017, Vol. 1

