2. 上海体育学院 学院办公室, 上海 200438
2. University Office, Shanghai University of Sport, Shanghai 200438, China
随着社会的进步与生活水平的提高, 人们所面临的健康问题也日益严重。据世界卫生组织(WHO)统计, 糖尿病已成为全球继癌症和心脑血管疾病之后的第3大疾病。2018年初, 国际糖尿病联盟(IDF)发布的全球第8版糖尿病地图显示, 全球糖尿病成人患者达4.25亿人, 平均每11个人中就有1人患病。其中, 中国患病人数达1.14亿人, 糖尿病负担最重[1]。糖尿病对中老年人群的生活质量造成非常大的影响。研究发现, 糖尿病可导致骨量减少, 引起骨质疏松症。该症是以低骨量和骨组织微结构破坏为特征, 导致骨质脆性增加和易于骨折的渐进性代谢疾病[2]。2型糖尿病(type 2 diabetes mellitus, T2DM)及其所致代谢紊乱可影响骨代谢过程。研究表明, 糖尿病患者群体与同年龄、同性别的正常人相比, 骨质减少及骨质疏松的发生率高[3]。更有研究显示, 糖尿病患者合并肾病时骨密度下降, 更容易发生骨质疏松[4]。而且, 糖尿病患者发生心脏病、脑卒中等大血管病变的风险比非糖尿病人群高2~4倍[5]。其中动脉僵硬度改变在心脑血管事件发生前往往已有发生, 动脉硬化早期诊断对预防和干预心脑血管疾病发生、发展有重要意义。
体适能是从体育角度评价健康的一个综合指标。通常指人体适应环境的一种能力。体适能分为健康体适能(Health-related physical fitness)和运动体适能(Sports-related physical fitness)。健康体适能包括心肺耐力、柔韧性、肌肉力量、身体成分等[6]。其水平的高低由各系统器官的功能强弱所决定。目前大多数文献都是针对糖尿病人中医体质的研究, 较少有对糖尿病患者的身体素质、体(适)能特征方面进行研究的文献, 也很少有关于T2DM患者的健康体适能特征和骨密度(BMD)及血管硬度之间关系的研究。本文通过对上海市120名T2DM患者的健康体适能指标、BMD和血管硬度进行测量, 对比不同性别、年龄群体的差异情况, 分析各项指标之间的相关性, 探讨T2DM患者的健康体适能特征及其对BMD和血管硬度的影响, 为运动干预糖尿病提供一定的参考。
2 研究对象与方法 2.1 研究对象以上海市杨浦区殷行社区医院的120名T2DM患者为测试对象, 研究受试者的健康体适能、BMD和血管硬度等指标及其关系。
2.2 实验方法 2.2.1 测试对象的纳入测试前告知受试者实验目的及实验过程, 采取自愿性原则参与实验测试并签署《知情同意书》。纳入标准:①实验对象符合1999年WHO糖尿病诊断标准, 且具有医院开具的T2DM诊断证明; ②年龄在50~70岁, 患病时长达1年以上且能独立完成测试; ③ 1年内病情控制稳定且未发生糖尿病急性代谢紊乱。排除标准:①具有严重的糖尿病并发症及体内含有金属物质(如心脏起搏器); ②具有严重的糖尿病肾病、糖尿病增值性视网膜病变及患有严重的高血压、心血管疾病和血糖极不稳定等。得到符合要求受试者120名(表 1)。
| 表 1 受试者基本信息(x±S) Table 1 Demographic information of subjects |
在上海体育学院市民体适能测试中心, 测量受试者的身高、体质量、BMI、体脂率、心率、血压、肺活量、闭眼单脚站立时、全身反应时、最大摄氧量等健康体适能指标, 以及baPWV和abi等血管硬度指标及BMD指标。
电脑录入受试者性别、年龄等基本信息并设定测试编号, 为每位受试者做1个记录卡记录保存其测试信息。身高体质量仪(日本TANITA公司, DC-250)测量身高、体质量、体脂率并自动计算BMI值(测试时要求受试者脱掉外套和鞋, 光脚脚尖朝外正直站立); 全自动血压计(日本爱鹿克, UDEX-TWINⅡ)测量收缩压、舒张压和心率; 肺功能测试仪(日本捷斯特, HI-101)测量最大肺活量, 要求3次最大程度吸气后呼气, 记录最大值; 握力测试仪(日本COMBI公司)测试双手握力, 要求左右手各测2次并记录下平均值; 闭眼单脚站立测试仪和反应时测量仪(日本COMBI公司)测量闭眼单脚站立时和全身反应时; 立式健身单车(美国MATRIX, U1x)骑行13 min测量最大摄氧量, 要求骑行保持在50 r/min的节奏, 双手握在扶手心率感应器的部位, 连续骑行13 min测出最大摄氧量; 应用动脉硬化检测仪(日本OMRON, BP-203RPEⅢ)测量受试者左右两侧baPWV(要求受检者保持仰卧位, 双手的手心朝上, 放在身体的两侧, 全身呈放松状态, 机器测量5 min并计算分析ba-PWV和abi值); 双能X线骨密度仪(美国GE)精确测量全身各骨头部位的BMD(患者平卧于检查床上, 要求不能佩戴金属物品, 扫描时间大约10 min, 测量并计算出全身BMD)。
2.2.3 统计学分析数据通过SPSS 22.0软件进行处理和分析, 所有数据均通过x±S来表示。通过独立样本t检验计算中老年T2DM患者不同性别、不同年龄段各项指标之间的差异性, 显著性水平为P < 0.05;通过相关分析分别找出不同性别和年龄与BMD、左右侧abi的相关关系; 通过多因素相关分析计算BMD、baPWV与健康体适能指标的相关关系。使用LMSchartmaker Light version 2.54绘制120名老年糖尿病人BMD和血管硬度随病程和年龄增长的变化曲线图。LMS法是用中位数M(mu)、变异系数S(sigma)及将资料转换成正态所需要的度量偏度的Box- Cox转换的幂L(lambda)。L、M、S这3个数值随年龄和病程变化, 特别是M随年龄变化的曲线就是第50个百分位数曲线。L、M和S有效自由度以3、5、3为初始设定值, 通过每次改变1个单位, 比较曲线的改变, 达到曲线改变最小最佳化, 经过模型调整和验证, 获得现有模型。
3 结果 3.1 受试者健康体适能、BMD及血管硬度比较对比不同性别受试者的身体机能各项指标发现, 男性在收缩压、舒张压、心率、右侧臂踝脉搏波传导速度(RbaPWV)以及左侧臂踝脉搏波传导速度(LbaPWV)等指标上稍劣于女性, 不具有显著性差异; 但在最大肺活量、最大摄氧量及BMD指标上男性受试者明显优于女性, 且差异具有高度显著性(P < 0.01)。在BMI、全身反应时和闭眼单脚站立时等指标上男女相差不大, 不存在显著性差异; 但在体质量、体脂率和握力等指标上, 男性明显优于女性, 且差异具有高度显著性(P < 0.01)(表 2)
| 表 2 不同性别受试者健康体适能、BMD及血管硬度比较 Table 2 Comparison of health-related physical fitness, BMD and vascular hardness between subjects of different sexes |
对比BMI、体质量、体脂率、心率、收缩压、舒张压、肺活量、握力、闭眼单脚站立时、最大摄氧量、BMD及RbaPWV和LbaPWV等各项指标, 除体脂率50~60岁患者高于61~70岁患者, 其余各项指标前者均好于后者, 但各项指标在2个年龄组之间不具有显著性差异(P>0.05)(表 3)。
| 表 3 不同年龄受试者健康体适能、BMD及血管硬度比较 Table 3 Comparison of health-related physical fitness, BMD and vascular hardness between subjects of different ages |
不同性别受试者的病程与其BMD、abi指标, 以及年龄与其BMD、abi指标具有一定的相关性。男性受试者的病程与其BMD和Labi呈负相关, 且具有显著性(P < 0.05), 与Rabi无显著性相关关系(P>0.05);女性受试者的病程与其BMD及左右侧abi均不具有显著相关关系(P>0.05)。男性受试者的年龄与其BMD和左右侧abi均不存在显著性的相关关系(P>0.05);但女性受试者的年龄与其BMD和左右侧abi均具有相关关系, 其中年龄与Rabi呈显著性负相关(P < 0.05);与Labi和BMD也呈显著性负相关(P < 0.01)(表 4)。
| 表 4 不同性别受试者病程、年龄与其BMD、血管硬度的关系 Table 4 The relationship between the course of T2DM, age and BMD, vascular hardness in different sexes |
从表 5可见, 受试者的BMD与体质量、BMI、握力和肺活量呈显著性正相关(P < 0.01);baPWV与肺活量和最大摄氧量间呈一定的负相关, 但不具有统计学意义。
| 表 5 受试者BMD、baPWV与其健康体适能指标的相关性 Table 5 BMD and baPWV in patients with T2DM and their correlation with health-related physical fitness |
对比握力水平≥24N和握力水平 < 24N的2个受试者群体的各项身体形态和身体机能指标发现, 握力≥24N的受试者在体质量、体脂率、最大肺活量、最大摄氧量及BMD指标与握力 < 24N的患者具有高度显著性的差异(P < 0.01);BMI、收缩压、舒张压、心率、RbaPWV和LbaPWV等指标的对比发现, 虽然握力≥24N的受试者在上述指标平均数值好于握力 < 24N的受试者, 但均不具有显著性差异(P>0.05)(表 6)。
| 表 6 不同握力水平受试者健康体适能、BMD及血管硬度比较 Table 6 Comparison of health-related physical fitness, BMD and vascular hardness among subjects with different grip strength levels |
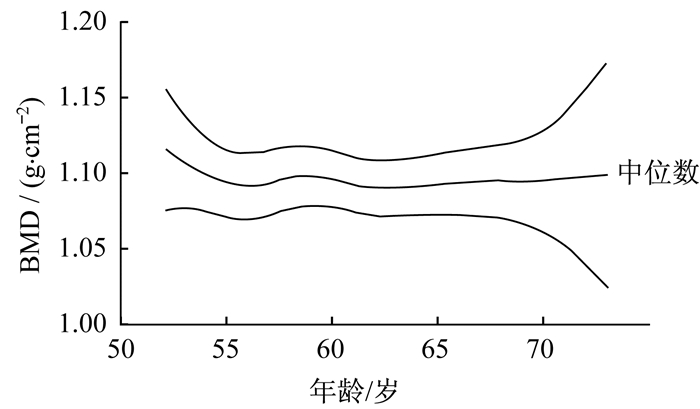
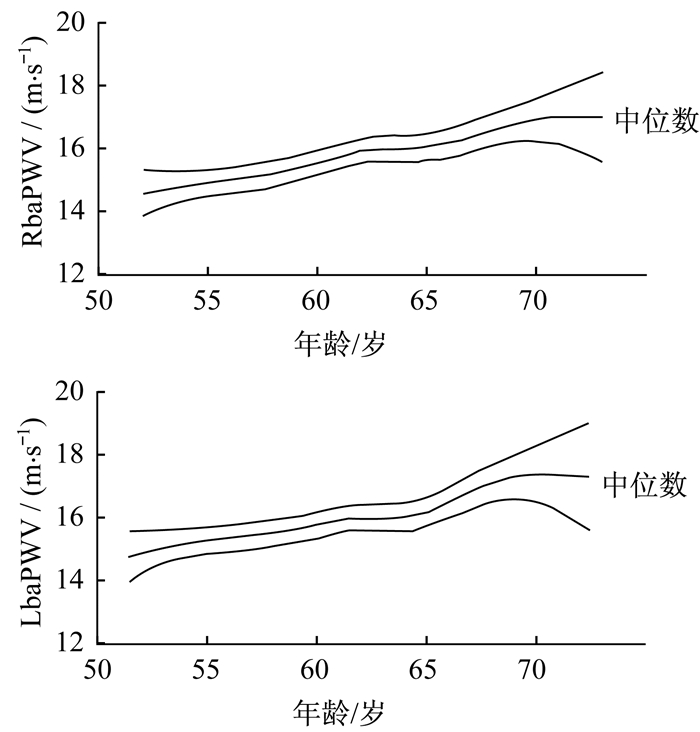
运用LMS法分析受试者BMD、血管硬度与年龄和病程之间的关系发现, 受试者在55岁前BMD下降较明显, 在55~60岁BMD甚至有略微上升, 60岁以后呈稳定状态(图 1)。受试者baPWV与年龄的关系表明, 受试者左右侧baPWV随着年龄的增长呈上升的趋势(图 2)。
|
图 1 BMD随年龄变化趋势 Figure 1 Trend of bone mineral density with age |
|
图 2 血管硬度随年龄变化趋势 Figure 2 Trend of vascular stiffness with age |
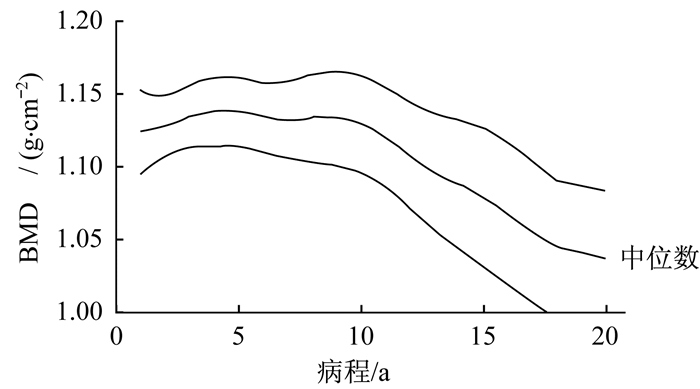
受试者BMD与病程间的关系表明, 病程在10年以内, 其BMD的降低速度不是特别明显; 但病程达到10年以上的患者其BMD的降低速度明显, 呈急速下降趋势(图 3)。
|
图 3 BMD随病程增长的变化趋势 Figure 3 Trend of bone mineral density with course of disease |
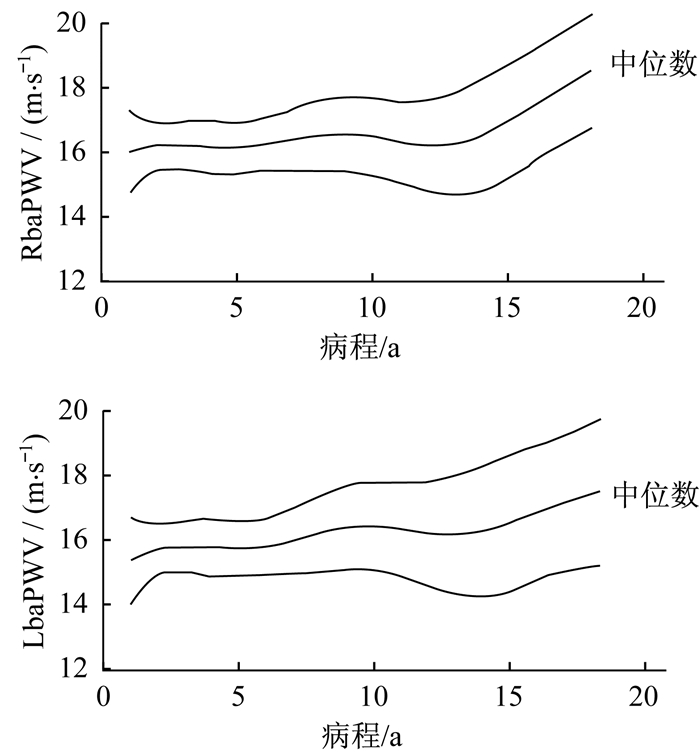
受试者baPWV与病程间的关系表明, 患者病程在15年以内的其左右侧baPWV随着病程的增长而缓慢上升, 但当患者的病程超过15年其baPWV随着病程的增长而急速升高, 患者baPWV整体随着病程的增长而上升(图 4)。
|
图 4 血管硬度随病程增长的变化趋势 Figure 4 Trend of vascular stiffness with course of disease |
本文中健康体适能指标主要有BMI、体质量、体脂率、心率、收缩压、舒张压、肺活量、握力、闭眼单脚站立时、最大摄氧量。BMI是反映人身体形态的一个重要指标, 是目前国际上常用的衡量人体胖瘦程度和是否健康的指标。心率和血压分别体现心脏搏动和血液对血管壁压力的情况, 是反映人体的心血管功能强弱的重要指标。最大肺活量和最大摄氧量则反映人体的心肺功能强弱水平。握力和闭眼单脚站立时分别反映人体的上肢肌肉力量和平衡能力。BMD是指骨骼矿物质密度, 全身BMD是反映全身整体骨骼强度的一个重要指标。脉搏波传播速度(PWV)作为评价外周血管僵硬程度的标志性指标[7], baPWV是反映动脉血管健康水平的一个重要指标。T2DM患者常合并大血管并发症, 动脉硬化为糖尿病患者大血管并发症的常见类型。动脉硬化出现早期临床症状仅表现为动脉弹性顺应性减退及僵硬度增加。PWV是一种无创、可重复性评估动脉僵硬度的经典指数之一[8], 已越来越广泛地应用于临床。测定T2DM患者的baPWV, 分析各种体成分变化对baPWV的影响, 对临床早期诊断和以运动方式治疗T2DM血管病变有重要参考价值。
4.1 性别、年龄及病程对中老年T2DM群体的体适能、BMD及血管硬度的影响不同性别的中老年T2DM群体间生理结构的差异可能会造成体适能指标和骨密度及血管硬度之间存在明显的差距。李俊华等[9]对805名老年人的身体机能的调查结果显示, 男性老年人呼吸系统功能要好于同龄女性老年人, 男性老年人的心血管功能要弱于女性老年人。本文中老年T2DM男性患者在心率、血压、baPWV的各项指标的均值上都要劣于女性, 但差异不具有显著性; 在最大摄氧量、最大肺活量等呼吸系统指标上男性受试者明显高于女性, 差异具有高度显著性, 与文献[9]研究结果一致。翟群等[10]在对489名60岁以上的老年人进行体适能特征分析结果表明, 在体质量、BMI、体脂率等身体形态和握力、全身反应时等身体素质指标上男性优于女性, 且存在显著性差异, 在平衡能力指标上二者不具显著性差异。本文中中老年T2DM患者在体质量、体脂率、握力指标上男性与女性存在显著性差异, 闭眼单脚站立时指标二者不具有显著性差异, 与上述研究结果相同。本文中的BMI和全身反应时男女间不存在显著性差异, 可能原因是:样本量偏小和糖尿病病因对受试者机体的影响, 从而导致这2个指标在男女之间趋于相似。总体上来说, 不同性别中老年T2DM患者体适能特征情况与老年人体适能特征相同。
Ding等[11]研究表明, 女性的骨峰较男性低, 且骨量丢失的速度和时间都要快于和早于男性; 因此, 男性的BMD较女性的高[12]。本文中老年T2DM患者的BMD男性明显高于女性, 且二者具有高度显著性差异, 和大多数的研究结果相同。孙仕华等[13]认为, 糖尿病妇女绝经后雌激素水平下降可能是骨量流失的主要原因。
随着年龄的增长, 人体的各项素质都会衰老或功能性下降, 体适能呈下降趋势[14]。刘德鹤[15]对60~69岁年龄段的老年群体的身体形态、身体机能和身体素质的研究结果表明:随着年龄的增大, 老年人心率和收缩压随之升高, 舒张压呈下降趋势, 心肺功能减弱, 肌肉力量和平衡能力降低。刁亚丽等[16]认为, 随着年龄的增加, 患者的糖耐量并未减少, 但胰岛素的抵抗则显著增加, 因此血糖也逐步上升。这和老年患者的体质及生理变化都显著衰退有关, 如老年人的运动量减少、新陈代谢功能显著下降, 进而导致患者的胰岛素分泌功能显著下降。本文对比50~60岁和60~70岁2个年龄段的T2DM群体的体适能发现:收缩压、最大摄氧量、最大肺活量、握力和闭眼单脚站立时等指标均值都随年龄的增大而上升, 心率、舒张压则随之下降, 但不具有显著性差异, 这可能是由于糖尿病的病因对上述指标造成的影响, 导致2个不同年龄群体的体适能指标值差异不明显。
随着年龄的增长, 人体BMD也会降低[17], 但T2DM患者群体有一定的规律。男性T2DM患者的BMD与年龄的相关性不显著; 女性T2DM患者的BMD与年龄的相关性具有高度显著性。本文显示, 50~55岁T2DM群体的BMD随着年龄的增长明显降低, 但是到55岁后BMD的降低速度逐渐趋于稳定(图 1)。关于血管硬度和年龄的关系, 普遍认为随着年龄的增长, 血管硬度增加[18], 本文也证实了T2DM患者血管硬度随着年龄的增长呈上升趋势, 尤其在65岁以后(图 2)。
关于病程的影响, 张洁等[19]的研究结果表明, 随着病程与年龄的增长, T2DM患者的BMD会降低。袁航等[20]研究证实年龄、病程是T2DM患者骨质疏松的危险因素。彭金兰等[21]研究结果表明, T2DM患者的病程、年龄与abi的降低有关。本文对病程、年龄与BMD和abi的相关分析得出:男性T2DM受试者的病程与全身BMD和Labi呈负相关(P < 0.05), 但与Rabi相关关系不显著(P>0.05);女性受试者病程与BMD和abi的相关关系不显著(P>0.05), 说明T2DM的病程增长可能会使男性患者的BMD和Labi值降低。这可能是由于男性患者经常性使用右侧手臂致使其血管硬度好于左侧, 因而病程对Rabi的影响不明显, 而病程对女性BMD和abi的影响均不明显。男性T2DM患者年龄与BMD和abi的相关关系不显著(P>0.05), 而女性的年龄与BMD和abi呈负相关(P < 0.05), 说明年龄的增长会使女性T2DM患者的BMD降低, 血管变硬, 年龄对男性T2DM患者的BMD和abi影响不大, 这可能是由于男性受试者运动习惯好于女性造成的。本实验的结果也与上述的研究结果接近。本文同时还发现, T2DM患者BMD患病时长越长对患者BMD的影响越大(图 3), 提示在较长病程的T2DM患者中, 要加强教育, 辅助运动手段对其进行干预, 尤其应加强以抗阻方式进行运动, 刺激BMD稳定。
王维敏等[22]报道, T2DM患者病程与BaPWV呈显著正相关, 病程>10年的T2DM患者BaPWV显著高于初发、病程<5年及5~10年的患者。提示餐后2 h血糖与BaPWV存在相关性, 说明血糖控制不佳, 尤其是餐后高血糖状态, 易形成糖基化终产物, 血管收缩, 血液黏稠度增高, 形成血栓, 导致动脉粥样硬化。对于餐后血糖控制, 应加强餐后运动介入的时机和强度研究。严格控制血糖可预防潜在心脑血管疾病的发生。BaPWV与T2DM患者的病程、动脉血压、餐后2 h血糖和甘油三酯存在显著性正相关, 早期检测并干预亚临床的血管病变, 如严格控制血压、血糖、血脂, 对减少心脑血管事件的发生发展有积极意义[23]。研究[24]显示, 糖尿病随着病程的逐渐延长, 大血管粥样病变的可能性也就变大, 病程越长的患者中患有大血管病变的比例越高。张弢等[25]发现, T2DM病程越长, 冠状动脉发生病变的可能性越大。文献[26-27]中研究发现, 糖尿病病程与冠心病的风险呈正相关关系。病程增加患大血管病变风险的机制, 可能是因为长期的脂类代谢异常和糖尿病的不良影响, 虽然很难确定病程是一个独立的因素, 但是病程的延长确实增加了T2DM患大血管病变的风险[28]。本文证实了病程在15年以后的T2DM患者BaPWV显著增高(图 4), 提示针对长病程的患者, 应加强对心脑血管病变的监控, 并在继续鼓励患者进行有氧运动的基础上, 增加一些高强度间歇运动的活动手段, 提高大动脉的弹性, 提升心肺功能。
4.2 中老年T2DM患者健康体适能对BMD及血管硬度的影响健康体适能包括心肺功能、力量、平衡、柔韧等方面, 是人体在遗传变异与后天获得性的基础上, 在其机能和形态上所表现出相对稳定的特征, 直接反映出机体各系统、器官功能的强弱。从健康体适能指标能够了解人体健康状况, 以及身体运动发展的情况[29]。
有氧耐力的强弱能反映人体心肺功能的强弱。Wei等[30]在对8 633名非糖尿病患者的追踪调查中发现, 心肺功能低下是T2DM的高危因素。最大摄氧量作为评定心肺适能的金标准[31], 通过对最大摄氧量的监控可了解其心肺功能的强弱, 增强最大摄氧量能够改善心肺功能从而降低患病风险。本文通过探讨T2DM最大摄氧量与BMI、最大肺活量和握力之间的关系发现, 最大肺活量与三者都具有高度显著相关性。最大摄氧量与BMI呈负相关, 与最大肺活量和握力呈正相关, 说明减小BMI和增加最大肺活量、握力指标值能够提高最大摄氧量, 增强心肺功能, 可能会改善T2DM患者的血糖指标。
握力的大小能很好地反映人体上肢肌肉能力的强弱, 是一种能直观评定上肢肌肉力量的简易指标, 也是反映全身各个肌群与总体肌肉力量的一个重要指标[32]。吴红梅[33]研究发现, 老年人的握力与心血管疾病具有相关性。Matos等[34]研究了18岁以上的住院患者握力水平, 提出握力可单独、高效地筛查出营养风险患者。说明握力这一测量指标具有较广泛的适用性。Wang等[35]研究表明, 握力与糖尿病有较显著的关系, 可作为监控糖尿病的一个重要指标。老年(65岁以上)T2DM患者出现行走速度变慢与T2DM对肌肉功能损伤有潜在的关联[36]。Kim等[37]实验发现, 60岁以上T2DM患者肌肉力量减小, 少肌症的发病率男性占27%, 女性占19%。本文进一步对比了握力水平不同的2个T2DM群体的体适能指标及BMD和血管硬度指标发现:握力>24 N的T2DM患者的体质量、体脂率、最大肺活量、最大摄氧量及BMD指标与握力水平在24 N以下的群体存在高度显著性差异, 握力水平越高这些指标越好。
综上, T2DM患者握力水平越高者其体内脂肪含量可能越低, 呼吸系统功能和骨骼硬度越好。提示T2DM患者应注重通过抗阻运动发展肌肉力量对抗高血糖对机体的不利影响。
5 结论(1) 中老年T2DM男性患者在呼吸系统、BMD、体脂含量及上肢力量方面优于女性。
(2) 随着年龄增长, 中老年T2DM患者的身体形态、身体机能和身体素质方面的体适能指标都会下降, 骨密度减少、血管变硬; 其增龄体适能变化特征与正常老年人相似。
(3) 增强中老年T2DM患者的肌肉力量可能会改善患者呼吸系统功能, 降低体脂含量并提高骨骼矿物质含量, 改善患者体适能水平。
(4) 中老年T2DM患者病程和年龄对BMD和血管硬度的影响会因性别的差异而不同, 病程对男性的影响较大, 增龄性变化对女性体适能影响明显。
(5) 通过增强力量和心肺功能的锻炼, 降低体质量可能会稳定中老年T2DM患者的血糖水平, 促进体适能水平的提升。
| [1] |
世界卫生组织.全球糖尿病报告[EB/OL].[2018-11-02]. http://www.who.int/diabetes/global-report/zh/
(  0) 0)
|
| [2] |
李恒, 郝文庆, 张利红, 等. 新诊断2型糖尿病患者骨密度与骨代谢指标相关性研究[J].
临床医学研究与实践, 2017, 32(2): 4-6 (  0) 0)
|
| [3] |
胡彩虹, 徐坤, 孙静, 等. 2型糖尿病患者骨质疏松发生率及骨代谢特征调查分析[J].
解放军预防医学杂志, 2017, 35(10): 1221-1223 (  0) 0)
|
| [4] |
高明, 王涤非, 林奕辰, 等. 糖尿病肾病患者骨密度及骨代谢标志物的临床研究[J].
中国骨质疏松杂志, 2014, 20(2): 166-170 (  0) 0)
|
| [5] |
中华医学会糖尿病学分会. 中国2型糖尿病防治指南:2013年版[J].
中国医学前沿杂志, 2015, 7(3): 26-89 DOI:10.3969/j.issn.1674-7372.2015.03.007 (  0) 0)
|
| [6] |
谌晓安, 王人卫, 白晋湘. 体力活动、体适能与健康促进研究进展[J].
中国运动医学杂志, 2012, 31(4): 363-372 DOI:10.3969/j.issn.1000-6710.2012.04.016 (  0) 0)
|
| [7] |
秦杨.臂踝脉搏波传导速度与2型糖尿病早期肾病的相关性[D].大连: 大连医科大学, 2015: 6-7
(  0) 0)
|
| [8] |
谢晓亮, 李觉, 胡大一. 脉搏波传导速度测定方法及临床意义[J].
中国心血管病研究杂志, 2007, 5(6): 465-468 DOI:10.3969/j.issn.1672-5301.2007.06.026 (  0) 0)
|
| [9] |
李俊华, 屈杰, 燕小妮, 等. 怀化市60~69岁城乡老年人身体机能对比研究[J].
怀化学院学报, 2011, 30(S1): 49-52 (  0) 0)
|
| [10] |
翟群, 袁永红, 李张廉, 等. 澳门老年人体质发展的性别和年龄特征分析[J].
体育学刊, 2004(5): 61-64 DOI:10.3969/j.issn.1006-7116.2004.05.022 (  0) 0)
|
| [11] |
DING Z H, DU J M, WANG L Z. The etiology and risk factors of primaryosteoporosis[J].
Chinese Journal of Osteoporosis, 2012, 8(10): 965-968 (  0) 0)
|
| [12] |
宋红, 黄华, 王伟, 等. 不同性别及年龄因素对原发性骨质疏松症骨代谢指标、血清骨保护素及骨密度影响的研究[J].
中国骨质疏松杂志, 2015, 21(10): 1163-1164 (  0) 0)
|
| [13] |
孙仕华, 席永斌, 王经韬. 绝经后2型糖尿病患者糖化血红蛋白及尿白蛋白与骨密度变化的关系研究[J].
甘肃科技纵横, 2017, 46(12): 84-86 DOI:10.3969/j.issn.1672-6375.2017.12.025 (  0) 0)
|
| [14] |
代俊. 不同性别、年龄及体力活动对老年人体质的影响[J].
首都体育学院学报, 2015, 27(4): 380-384 (  0) 0)
|
| [15] |
刘德鹤.江西省60~69岁老年人体质现状以及对比分析[D].南昌: 江西师范大学, 2013: 51-53
(  0) 0)
|
| [16] |
刁亚丽, 徐明付. 2型糖尿病患者慢性并发症临床特点及相关因素[J].
当代医学, 2018, 24(2): 16-18 DOI:10.3969/j.issn.1009-4393.2018.02.006 (  0) 0)
|
| [17] |
李生强, 谢冰颖, 谢丽华, 等. 年龄、身高、体质量、体质量指数对福州地区中老年男性骨密度的影响[J].
中国骨质疏松杂志, 2012, 18(11): 1021-1024 DOI:10.3969/j.issn.1006-7108.2012.11.013 (  0) 0)
|
| [18] |
姬乐, 房加雄, 郁鹏, 等. 年龄相关性血管硬度与血压的关系研究[J].
实用心脑肺血管病杂志, 2016, 24(2): 32-35 DOI:10.3969/j.issn.1008-5971.2016.02.009 (  0) 0)
|
| [19] |
张洁, 沈默宇, 成金罗. 2型糖尿病患者骨密度的相关因素[J].
中国老年学杂志, 2012, 32(15): 3186-3188 DOI:10.3969/j.issn.1005-9202.2012.15.023 (  0) 0)
|
| [20] |
袁航, 朱宝, 王俊超, 等. 2型糖尿病患者骨密度与相关因素分析[J].
中国辐射卫生, 2014, 23(6): 489-492 (  0) 0)
|
| [21] |
彭金兰, 邓春地, 丁伊玲, 等. 2型糖尿病住院患者踝肱指数异常情况及其影响因素分析[J].
中国全科医学, 2014, 17(9): 996-1000 DOI:10.3969/j.issn.1007-9572.2014.09.006 (  0) 0)
|
| [22] |
王维敏, 胡云, 李莉蓉, 等. 2型糖尿病患者脉搏波传导速度及其相关危险因素分析[J].
临床内科杂志, 2011, 28(10): 672-674 (  0) 0)
|
| [23] |
朱丽娟, 柴加文. 2型糖尿病患者动脉弹性变化及相关性分析[J].
大家健康(学术版), 2016, 10(1): 107-108 (  0) 0)
|
| [24] |
SHAH A S, DOLAN L M, KIMBALL T R, et al. Influence of duration of diabetes, glycemic control, and traditional cardiovascular risk factors on early atherosclerotic vascular changes in adolescents and young adults with type 2 diabetes mellitus[J].
The Journal of Clinical Endocrinology and Metabolism, 2009, 94(10): 3740-3745 DOI:10.1210/jc.2008-2039 (  0) 0)
|
| [25] |
张弢, 刘宏斌, 巩维如, 等. 2型糖尿病病程与冠心病病变程度的相关性分析[J].
中国康复理论与实践, 2008(2): 173-174 DOI:10.3969/j.issn.1006-9771.2008.02.029 (  0) 0)
|
| [26] |
SILBERNAGEL G, ROSINGER S, GRAMMER T B, et al. Duration of type 2 diabetes strongly predicts all-cause and cardiovascular mortality in people referred for coronary angiography[J].
Atherosclerosis, 2012, 221(2): 551-557 (  0) 0)
|
| [27] |
WANNAMETHEE S G, SHAPER A G, WHINCUP P H, et al. Impact of diabetes on cardiovascular disease risk and all-cause mortality in older men:Influence of age at onset, diabetes duration, and established and novel risk factors[J].
Archives of Internal Medicine, 2011, 171(5): 404-410 (  0) 0)
|
| [28] |
黄伟煌, 张丽菊, 井立鹏, 等. 2型糖尿病大血管病变风险及其交互作用分析[J].
中华疾病控制杂志, 2015, 19(1): 13-16 (  0) 0)
|
| [29] |
郭振东, 孔亚静. 体质与体育项目关系分析研究[J].
今日中国论坛, 2013(8): 167-168 (  0) 0)
|
| [30] |
WEI M, GIBBONS L W, MITCHELL T L, et al. The association between cardiorespiratory fitness and impaired fasting glucose and type 2 diabetes mellitus in men[J].
Annals of Internal Medicine, 1999, 130(2): 89-96 DOI:10.7326/0003-4819-130-2-199901190-00002 (  0) 0)
|
| [31] |
孙景权, 上官若男, 严翊, 等. 心肺适能和炎症标志物的相关性及其机制的研究进展[J].
中国康复医学杂志, 2016, 31(2): 228-234 DOI:10.3969/j.issn.1001-1242.2016.02.022 (  0) 0)
|
| [32] |
RANTANEN T, ERA P, HEIKKINEN E, et al. Maximal isometric strength and mobility among 75-year-old men and women[J].
Age and Ageing, 1994, 23(2): 132-137 DOI:10.1093/ageing/23.2.132 (  0) 0)
|
| [33] |
吴红梅.握力与心血管疾病的关联及其影响因素的分析[D].天津: 天津医科大学, 2017: 57-71
(  0) 0)
|
| [34] |
MATOS L C, TAVARES M M, AMARAL T F. Handgrip strength as a hospital admission nutritional risk screening method[J].
European Journal of Clinical Nutrition, 2007, 61(9): 1128-1135 DOI:10.1038/sj.ejcn.1602627 (  0) 0)
|
| [35] |
WANG A Y, SEA M M, HO Z S, et al. Evaluation of handgripstrength as a nutritional marker and prognostic indicator inperitoneal dialysis patients[J].
American Journal of Clinical Nutrition, 2005, 81(1): 79-86 DOI:10.1093/ajcn/81.1.79 (  0) 0)
|
| [36] |
VOLPATO S, BIANCHI L, LAURETANI F, et al. Role of muscle mass and muscle qualityin in the association between diabetes and gait speed[J].
Diabetes Care, 2012, 35(8): 1672-1679 DOI:10.2337/dc11-2202 (  0) 0)
|
| [37] |
KIM T N, PARK M S, YANG S J, et al. Prevalence and determinant factors of sarcopenia in patients with type 2 diabetes:The Korean Sarcopenic Obesity Study (KSOS)[J].
Diabetes Care, 2010, 33(7): 1497-1499 DOI:10.2337/dc09-2310 (  0) 0)
|
 2019, Vol. 43
2019, Vol. 43


