在我国,自由就医模式导致了“顶端聚集”的就医结构失衡,使得居民的医疗服务利用呈现“倒金字塔”结构,医疗资源浪费严重(高秋明、王天宇,2018)。一方面,患者出于对优质医疗资源的偏好主动“向上就医”,造成大型医院门庭若市,小病大治,资源过度利用,医疗拥挤成本增加(杨耀宇、付梦媛,2019);另一方面,基层医疗机构门庭冷落,大量医疗设备与人力资源被闲置(孙慧哲、刘永功,2017)。这样的就医结构失衡实质是对基层医疗机构与大型医院医疗资源的双重浪费(姚中杰等,2011)。
分级诊疗作为行之有效的缓解“看病贵、看病难”问题的制度设计,以医疗服务纵向整合为基础,推动资源共享共用,重点建设初级卫生保健能力与医疗机构合作机制,构建有序就医格局(张述存,2018;Valentijn et al., 2013)。分级诊疗能为民众提供可及、全面、连续、协调的医疗服务(Kringos et al., 2013),体现出服务供给的公平性与责任感(Riad et al., 2003)。实行分级诊疗的核心意义是按照疾病的严重程度以及治疗的难易程度进行分级,通过基层首诊、上下协作、严格转诊以重塑就医秩序(Sepulveda et al., 2008),医疗服务体系由“以疾病为中心”转向“以患者健康为中心”(Phillips and Bazemore, 2010),使患者在充分利用医疗资源的同时得到合理分流,不同层级医疗机构职能分开、专业化服务(Faber,2012)。
因此,新医改以来分级诊疗始终作为核心内容被谋划与推进。2009年《中共中央国务院关于深化医药卫生体制改革的意见》提出引导一般诊疗下沉到基层,逐步实现社区首诊、分级医疗和双向转诊。2013年《中共中央关于全面深化改革若干重大问题的决定》明确提出完善合理分级诊疗模式,建立社区医生和居民契约服务关系。2015年国务院办公厅发布《关于推进分级诊疗制度建设的指导意见》,标志着分级诊疗制度作为新医改的核心内容在全国范围正式推广。2016年8月,全国卫生与健康大会将分级诊疗定位为5项基本医疗卫生制度之首。2017年国务院印发《“十三五”深化医药卫生体制改革规划》明确2020年基本建立符合国情的分级诊疗制度。
分级诊疗的顺利推进必须依赖于合理的治理主体与利益主体之间互利、共赢的协调机制(唐绍洪等,2017)。分级诊疗的治理模式包括三种类型:行政治理、市场治理以及职业治理(姚泽麟,2016),政府、市场以及专业权威分别在分级诊疗的实践中发挥主导作用(李银才,2015)。如英国的NHS系统依靠政府力量执行强制性的基层首诊制与转诊制度(李丹、邬力祥,2019),每一位居民的就医必须依靠全科医生(GPs)进行就医决策(Marinoso and Jelovac, 2003)。在美国,以市场主导的成熟商业医疗保险制度(HMO模式)纵向整合各类医疗机构,建立一体化的服务网络(林闽钢、张瑞利,2014),差异化的自付额度与医疗小组使得居民严格遵守分级就医秩序(Palmer and Reid, 2001;Van et al., 2012)。而日本、韩国、德国、加拿大的分级诊疗高效运转则是依托于社会医疗保险与全科医生的专业权威(Abelson et al., 2009;Kim et al., 2013)。而我国分级诊疗的“在地化”实践建立在居民自愿、利益协调的基础之上,围绕慢性病管理、双向转诊、信息化、基层医疗能力、医保激励等重点(姜洁、李幼平,2017),重构医疗服务纵向整合的长效激励机制(迟沫涵、尚杰,2016;黄严、张璐莹,2019),形成以医联体建设为基础,对口支援、远程医疗、家庭医生签约制度、医保差异支付相互配合的推进方式(高和荣,2017;申曙光、杜灵,2019)。
分级诊疗实质是三维的控制模型,包含准入控制、动态控制和激励控制,强制性或诱导性的策略必然会对医疗资源配置和医疗服务利用产生影响(孙慧哲、刘永功,2018)。部分发达国家分级诊疗发展成熟,并逐步形成了“正三角形”的有序医疗服务利用结构(刘兰秋,2018)。在英美等国,全科医生作为“守门人”掌握转诊权限,管理就医服务,显著减少了人均卫生支出与医疗支出(Dixon et al., 1998;Baicker and Chandra, 2004)。强大的医疗转诊协作机制会减少后续相对昂贵的医疗项目(Friedmann et al., 2006)。
但是,与英国、美国等一些西方国家采取的强制性分级诊疗不同,我国分级诊疗具有以下特点:在医疗服务提供方面,通过行政主导,增强基层医疗服务能力的同时发展医联体促进不同层级医疗机构的合作;在医疗服务购买方面,医保基金差异化报销引导群众自愿参与。这种行政主导下非强制性的分级诊疗,是否能实现节约医疗资源利用的预期效果呢?当前学界对我国分级诊疗模式的质疑与批评比较多,大量学者认为我国的分级诊疗成效低微,甚至是无效的(李海明、徐颢毓,2018;张录法,2020),徒有其形,而未得其实(廖藏宜,2020),具体表现为大多数地区基层门诊、住院份额并未显著提升,三级医院的门诊住院服务增长率仍然最快(李菲,2014),病人及医保资金仍被大医院“虹吸”(高传胜、雷针,2019)。
虽然上述研究围绕制度设计、流程管理、绩效评估、激励机制等重点,对分级诊疗的实施效果作了一定评价,但是结论是基于理论假设、案例分析或描述性统计之上得出的,量化证据支撑不足。因此,本研究区别于以往文献的小样本时间序列分析或者理论模型推导方法,突出我国分级诊疗模式的特殊性,基于2008-2014年城市层面的面板数据,运用双重差分这一定量方法科学评估分级诊疗效果,试图回答以下3个问题:(1)新医改背景下我国行政主导下的非强制性分级诊疗模式的实施是否实现了节约医疗资源的目的?(2)根据广义的“罗默法则”,医生供给创造医疗需求,医疗资源越丰富,过度医疗可能越严重。各地医疗生产要素规模的不同,会导致分级诊疗政策效果的差异吗?(3)因老龄人口大多有慢性病,人口老龄化程度越深,医疗服务利用越多,自由就医可能导致医疗资源浪费越严重。不同地区老龄化程度不同,会导致分级诊疗政策效果的差异吗?
经研究发现,分级诊疗的实施显著节约了门急诊与住院资源利用。进一步分析表明,医疗生产要素规模越大,分级诊疗对门急诊服务资源的节约效应越强;人口老龄化水平越高,分级诊疗对住院服务资源的节约效应越强。在人口老龄化背景下,完善分级诊疗制度可以优化医疗资源配置,提升医疗服务利用效率,但是必须平衡不同层级医疗机构之间的利益关系,实现不同层级医疗机构从利益竞争到分工合作。
本文的边际贡献主要体现在两方面:第一,创新性地运用2014版Andersen模型中“情境特征”与“医疗服务利用”之间的关系作为本研究的逻辑基础,构建2008-2014年126个城市的面板数据量化评估我国分级诊疗模式的实施效果,排除其他因素的干扰,科学识别分级诊疗与医疗资源利用之间的因果关系,科学论证了我国分级诊疗模式能有效节约门急诊与住院服务资源利用;第二,首次检验了医疗生产要素规模、人口老龄化程度在分级诊疗对医疗资源利用影响中的调节作用,为人口老龄化背景下分级诊疗模式的完善提供理论指导。
二、研究假设新制度经济学派认为,市场交易会产生大量的交易成本,如缔约成本、信息成本、实施成本等(方钦,2018)。在信息不对称的医疗服务市场中,患者作为需求方为寻求高质量医疗服务,付出了昂贵的交易成本,造成了不必要的医疗资源浪费。但是政府行为决定的正式制度安排可以发挥传递信息的功能,弥补高昂信息成本所造成的不良后果。因此,如果在资源整合的基础上由政府主导建立无限期或半永久性的医疗层级制度、组织,可以取代市场或者价格机制,就能达到减少交易成本的目的。分级诊疗通过技术、产权或者患者为纽带,促进了医疗机构的纵向整合、协同合作(韩优莉、常文虎,2017),发挥规模经济,医联体、医疗集团等组织形式激励不同层级的医疗机构实现内部资源共享、服务一体化(陈叶烽、姚沁雪,2018),在交易成本理论视角下,制度内部进行交易可以有效节约成本,减少资源浪费。因此,本文提出如下假设:
假设1:我国行政主导下的非强制性分级诊疗模式能够显著节约医疗资源利用,包括门急诊与住院资源。
Shain and Roemer(1959)研究发现床位供给的增加会导致床位利用的增加,此规律被称为“罗默法则”。基于此引申的广义的“罗默法则”认为医生供给创造医疗需求,如果某一地区的医生数量增加,那么医疗需求量和医疗价格都会随之增加。这样的结论实质上是基于医生具有诱导需求的动机与能力的假设得出的,其内在逻辑是医疗生产要素规模的扩大会加剧同质化服务的竞争,产生较大的供方道德风险。但有研究认为政府干预能有效解决医疗领域由于生产要素规模扩大所导致的严重道德风险问题(吕国营,2009)。因此,医疗生产要素规模越大的城市,诱导需求行为所导致的过度医疗现象可能更为严重。而分级诊疗作为一种政府干预手段实施后,若能够有效遏制严重的供方道德风险,在诱导需求频发地区应产生更显著的资源节约效果,集中表现为更大幅度的门急诊服务数量的下降。这说明医疗生产要素规模不同的地区,由于实施分级诊疗模式的迫切程度不同,政策效果的相对大小也存在差异。据此,本研究提出第二个假设:
假设2:地区医疗生产要素规模越大,分级诊疗实施对门急诊资源利用的节约效应越强。
Grossman健康投资理论认为,人的健康资本储蓄能力会随着年龄的增加而减少,老年人健康资本折旧率较高。因此,为了提高或者维持稳定的健康资本,医疗需求必然增加。在我国人口老龄化日趋严重的背景下,大量研究表明老龄化程度显著增加了地区整体的医疗服务利用(李乐乐、杨燕绥,2017;詹国辉、张新文,2017)。老龄化程度较深的地区医疗需求更大,医疗服务利用的增长部分除了由老年人出于对健康资本的理性投资组成以外,其中非理性的医疗行为如“压床”等所导致的资源浪费现象也较为严重。若分级诊疗能够引导患者、尤其是老年患者理性择医、规范就医,在老龄化水平较高的地区会节约更多的住院资源。相较于其他地区,人口老龄化程度更深的地区推进分级诊疗的必要性也更大,分级诊疗体系建设需慎重考虑地区老龄化特征,做到系统规划、科学布局。据此,本研究提出第三个假设:
假设3:地区人口老龄化水平越高,分级诊疗实施对病人平均住院天数的资源节约效应越强。
三、新医改以来我国分级诊疗实践模式 (一) 探索创新地方分级诊疗模式(2012年)在新医改方案的方针指导下,中央鼓励各地开展分级诊疗实践创新,但遗憾的是并未有行之有效的改革措施切实落地。直到2012年,少部分地区先于其他地区探索出各有侧重的分级诊疗模式,如北京市、江苏省、上海市、浙江省、厦门市等,这些地区的分级诊疗模式均采取非强制性原则,增强基层医疗能力,通过发展医联体等促进不同层级医疗机构的合作,医保差异化报销引导居民有序就医。其中江浙沪地区的分级诊疗实践模式发展如表 1所示。
| 表 1 江浙沪三地分级诊疗模式实践 |
2013年,党的十八届三中全会审议通过《中共中央关于全面深化改革若干重大问题的决定》,要求“完善合理分级诊疗模式,建立社区医生和居民契约服务”。基层医疗服务能力建设基础薄弱,直接影响到基层首诊的可行性。因此,在2013年至2014年期间,提升基层医疗服务能力成为分级诊疗实践重点,江浙沪等地区陆续推出“全面推广家庭医生(全科医生)签约制度、二三级医疗机构与基层医疗机构资源共享、对口支援”等举措。
(三) 全国推广分级诊疗服务体系(2015年)2015年,基于各地分级诊疗的实践成果与成功经验,国务院办公厅发表了《关于推进分级诊疗制度建设的指导意见》(下文简称《意见》),首次颁布以“分级诊疗”为核心的政府文件,在此文件中国家明确了分级诊疗的目标任务、建设重点、组织实施以及试点工作的评价考核标准。同年,相关部门采取了一系列休戚相关的政策举措与分级诊疗配合推进,引导居民自愿有序就医,包括社区卫生服务提升工程、城市公立医院综合改革、“互联网+”益民服务、慢性病分级诊疗试点工作等。截止到2015年底,已有16个省份、173个地市、688个县启动了分级诊疗试点(申曙光、张勃,2016)。
(四) 持续推进分级诊疗服务体系(2016年至今)2016年,国卫医发布了《关于推进分级诊疗试点工作的通知》,确定了4个直辖市以及266个地级市作为试点地区开展分级诊疗工作。2017年,国务院办公厅发布《关于推进医疗联合体建设和发展的指导意见》,要求以医联体为载体推进分级诊疗,科学实施双向转诊,明确双向转诊服务流程。2018年,国卫医在《关于进一步做好分级诊疗制度建设有关重点工作的通知》中着重强调医联体规划建设、分级诊疗的“四个分开”(区域分开、城乡分开、上下分开和急慢分开)保障政策完善等方面的重点举措。
四、模型与数据 (一) 理论框架本文在评估分级诊疗对于居民医疗资源利用的影响时,为了得到政策净效应,尽可能排除其他因素对居民医疗服务利用行为的干扰,应用了2014年版本的安德森医疗服务利用模型作为理论分析框架以及变量设置的依据(Andersen et al., 2014)。
2014年的安德森模型在初始模型的基础上,构建了“个人特征”“情境特征”、“医疗行为”与“医疗结果”四个一级指标。“个人特征”指标的研究单位为个人,但是“情境特征”的分析对象为集成单位,如社区、社会、国家。由于本研究以各城市作为分析的基本单位,符合“情境特征”的基本要求,所以“情境特征”与“医疗行为”之间的关系是本研究的逻辑基础。模型具体内容如图 1:
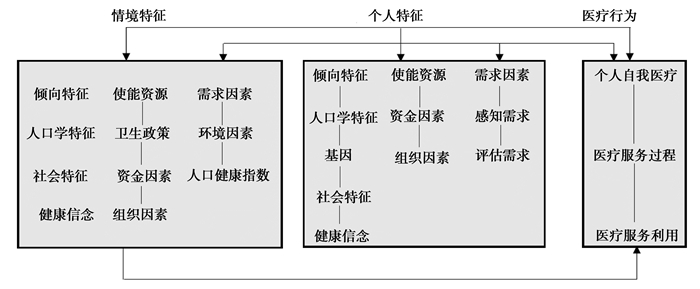
|
图 1 2014版安德森医疗服务利用模型 |
“情境特征”下的倾向特征因素包括人口学特征、社会特征以及健康信念。人口学特征包括年龄结构、性别和婚姻状况的构成。社会特征描述了人们所处集成单位可能对他们的健康和卫生服务可及性的影响,具体因素包括教育水平、民族和种族构成、空间隔离措施、就业水平和犯罪率。健康信念指潜在的社区或组织价值观、文化规范、主流政治观点。因此,本研究选取常住人口数量、老龄化率、城镇化率、教育水平、城镇登记失业率作为实证模型中的倾向特征因素。
“情境特征”下的使能资源包括卫生政策、资金以及组织。卫生政策对于医疗服务有权威性、强制性的影响,分级诊疗作为本研究的核心解释变量,属于卫生政策的范畴。资金因素指一系列潜在的可用于支付医疗服务的资源。组织因素指医疗服务设施、人员以及服务结构。本研究选取人均GDP、第二、三产业占比每万人拥有医生数、每万人拥有床位数作为代表性的使能资源因素。
情境特征下的需求因素包括环境与人口健康指数。环境因素主要指物理环境健康测度:其中包括住房、水和空气的质量;人口健康指数指更一般的健康指标,包括一般死亡率与特定条件下的死亡率。本研究选取城镇生活污水处理率与生活垃圾无害化处理率作为代表性的需求因素。
(二) 实证模型1.模型介绍
分级诊疗作为一种行政干预手段,可被视为外生变量。由于医疗服务利用行为受到多重因素的影响,为了得出分级诊疗的“政策处理效应”,采用双重差分法这一常用政策评估方法,通过分级诊疗实施前后实验组与控制组的医疗服务利用差异比较反映政策效果。如上文所述,在2012年部分地区率先开展了分级诊疗实践,而此时全国大多数地区没有采取措施,直到2015年各级政府才在中央政府的号召下,开始探索分级诊疗实践。各地区分级诊疗实施的时间差,为其效果评估创造了有利的“准自然实验”情境。
由于北京市分级诊疗初步试点范围较小且于2012年年底正式起步,政策效果无法体现于本年度医疗数据;而厦门市的分级诊疗是自2008开始的持续性完善过程,于2012年进行了模式改革创新,政策评估难以分离既往措施的滞后效应。因此,本研究将自2012年起在本地区大范围推广分级诊疗的江苏省、浙江省的各地级市以及上海市作为实验组;同时,限制于较多城市医疗统计数据的严重缺失,研究仅将2014年及以前未实施分级诊疗的重庆市、河北省、陕西省、四川省、江西省的全部地级市以及广东省、河南省、湖南省、湖北省的部分地级市作为控制组①。同时2012年至2014年设置为实验期,2008年至2011年为非实验期(对照时期),构建标准双重差分模型。
① 是否实施分级诊疗以地方政府是否出台官方政策文件为准。广东省、河南省、湖南省、湖北省部分地级市的医疗统计数据存在严重缺失,仅保留了少部分城市作为控制组样本。
2.模型设计
| $ Y_{i t}=\alpha_{0}+\beta_{1} time_{t}+\beta_{2} treated_{i}+\beta_{3} time_{t} \cdot treated_{i}+\gamma X_{i t}+\delta_{i}+\lambda_{t}+\varepsilon_{i t} $ | (1) |
Yit是本文的因变量即患者的医疗资源利用情况,本研究用门急诊总人次、人均门急诊次数、人均住院天数、人均住院费用来表示。实验组虚拟变量treatedi表示是否为分级诊疗试点地区的虚拟变量。如果是分级诊疗试点地区则取值为1,反之为0。因此,江苏、浙江的地级市以及上海市为实验组,其他省份的地级市为控制组。实验期虚拟变量timet,表示此时点是否实施分级诊疗制度。timet变量取值如下:由于江浙沪三地均在2012年实施分级诊疗制度,政策实施之前的2008-2011年timet取值为0,政策实施后的2012-2014年取值为1;控制组城市2008-2014年timet均取值为0。timet·treatedi表示每一年的实验期虚拟变量与实验组变量的交互项。β3是我们最关心的系数,它度量了排除其他因素干扰后分级诊疗对医疗资源利用的净影响。如果系数β3为负,表示在实施政策后实验组地区节约了医疗资源。Xit是我们需要控制的其他影响医疗资源利用的因素,以Andersen医疗服务利用模型作为理论框架,包括使能资源、倾向特征、需求因素三方面。下标i、t分别表示地区和时间,δi表示城市固定效应,λt表示年份固定效应,εit为随机误差项。
同时,本研究进一步分析了医疗生产要素规模和人口老龄化程度在分级诊疗对居民医疗资源利用影响中的调节效应。构建如下调节效应检验模型:
| $ Y_{i t}=\alpha_{0}+\beta_{1} time_{t}+\beta_{2} treated_{i}+\beta_{3} d i d_{i t}+\beta_{4} M_{i t}+\beta_{5} d i d_{i t} \cdot M_{i t}+\gamma X_{i t}+\delta_{i}+\lambda_{t}+\varepsilon_{i t} $ | (2) |
其中didit=timet·treatedi,Mit为调节变量,didit·Mit为分级诊疗与调节变量的交互项,以检验若干调节变量在分级诊疗与医疗资源利用之间的调节作用,因此β5为最关键的系数,若显著则说明调节变量对政策效果有较强的调节作用。调节变量包括每万人拥有医生数以及老龄化程度,并事先对相关变量进行了中心化处理。
3.变量和数据说明
本文样本为2008年至2014年126个城市的平衡面板数据,数据来源于《中国城市统计年鉴》、《中国卫生年鉴》、《中国区域经济统计年鉴》、各省市统计年鉴以及各省市卫生年鉴①。由于城市一级的老龄化数据仅在“人口普查”与“全国1%人口抽样调查”的主要年份有资料记录,而其他年份资料缺失,因此本研究采用线性插值法填补了缺失年份数据。
① 所有数据来源均为各类统计年鉴,为网上公开数据资源,最终研究数据由作者手动整理所得。
为排除其他因素对分级诊疗政策效果评估的干扰,本研究在2014版安德森模型的框架下对相关变量进行了设置及定义,具体内容如表 2所示。
| 表 2 变量说明表 |
被解释变量:包括医疗资源利用的四个方面:医疗机构门急诊总人次(Lnop)、人均门急诊次数(aop)、人均住院天数(Lnvt)、人均住院费用(Lnvc)②。
② 限于较多地区统计年鉴中没有“人均住院费用”这一指标,最终整理只得样本378个。样本地区包括上海市、重庆市、江苏省、广西省、四川省的全部地级市以及广东省、山东省的部分地级市。
核心解释变量:分级诊疗实验期虚拟变量与实验组虚拟变量的交乘项(timet·treatedi)。
控制变量:包括实验期虚拟变量、实验组虚拟变量、人口学特征变量:常住人口数量(LnRP)、老龄化率(AP)、城镇化率(UR);社会特征变量:每万人大学生数(LnCS)、城镇登记失业率(UM);使能资源:人均GDP(LnGDP)、第二产业占比(SI)、第三产业占比(TI)、每万人拥有医生数(ND)、每万人拥有床位数(NS);环境变量:城镇生活污水处理率(DS)、生活垃圾无害化处理率(DW)。
其中对医疗机构门诊总人次、人均住院天数、人均住院费用、常住人口数量、每万人大学生数以及人均GDP进行了对数化处理。
主要变量的描述性统计结果如表 3所示:
| 表 3 主要变量描述性统计 |
表 4为分级诊疗对医疗资源利用的影响的双重差分结果。模型(1)表示加入控制变量后,分级诊疗在1%的水平下显著减少了门急诊总人次,回归系数为-0.333。同样地,模型(2)表示在加入控制变量后,分级诊疗均在1%的水平下显著减少了人均门急诊次数,回归系数为-1.335。上述结果表明,分级诊疗的实施显著节约了门急诊服务资源,提升了门急诊医疗资源的利用效率。在模型(3)中分级诊疗的实施显著减少了人均住院天数,模型(4)显示推行分级诊疗降低了人均住院费用。分级诊疗对人均住院天数与人均住院费用的回归系数分别为-0.057与-0.148,这说明分级诊疗的实施分别使人均住院天数下降约5.54%(1-e-0.057),人均住院费用下降约13.76%(1-e-0.148)。上述实证结果初步验证了假设1中分级诊疗医疗资源利用的节约效应。
| 表 4 双重差分基本结果 |
在控制变量中,第二产业占比的提升会对居民的门急诊资源利用产生负向影响。而每万人医生数增加能够显著促进居民的门急诊资源利用行为,较丰富的医疗资源使得居民就医可及性大幅提高。城镇登记失业率在10%的置信水平下减少了门急诊总人次数量,失业率越高,门急诊资源利用水平越低。生活垃圾无害化处理率作为衡量物理居住环境的变量,对门急诊资源利用存在显著的负向效应。生活垃圾无害化处理率越高,居住环境越好,居民的身心健康也会得到改善,从而使居民的门急诊资源利用减少。人均GDP与老龄化程度越高,人均住院天数越短。这可能是因为经济较发达与老龄化较严重的地区,医疗需求较大,为了尽快满足患者的医疗需求,必须加快医疗资源循环速度,减少医疗拥挤程度。
(二) 稳健性检验实证分析的可信度取决于估计的有效性。因此,除了基准回归以外,还需对结果进行稳健性检验。本文在双重差分的基础上,采取平行性检验、安慰剂检验与PSM-DID三种方法重复检验假设1是否成立。
1.平行趋势检验
双重差分作为“准自然实验”研究方法,其估计有效性的前提之一是必须满足平行趋势假设,即实验组与控制组在实施政策之前医疗资源利用数量保持相同或相似的变化趋势,而在政策实施后才发生明显的差异。因此,本研究通过平行趋势图以直观的方式呈现实验组与控制组之间的平行趋势特征。
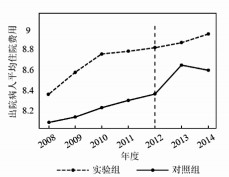
图 2至图 5分别为门急诊总人次、人均门急诊次数、人均住院天数与人均住院费用这四个被解释变量的平行趋势图。如图 2内容所示,非实验期(2008年-2011年)内,实验组与控制组的门急诊总人次都保持大致相同的变化趋势,逐年稳定上升;但自2012年开始,与2011年相比两组样本的门急诊总人次变化趋势出现了较大差异,控制组继续稳定上升的同时,实验组出现了大幅的下降。图 3、图 4具有类似的变化特征。图 5稍有不同,住院费用在实验期分级诊疗实施后,控制组的人均住院费用上升幅度远高于实验组,即实验组的人均住院费用与控制组相比,相对降低了较大幅度。
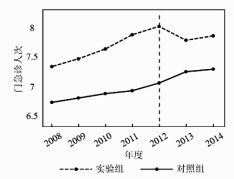
|
图 2 门急诊总人次平行趋势图 |
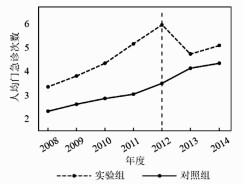
|
图 3 人均门急诊次数平行趋势图 |
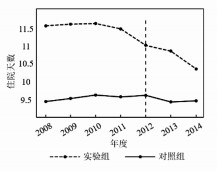
|
图 4 人均住院天数平行趋势图 |
|
图 5 人均住院费用平行趋势图 |
由平行趋势图可知,在分级诊疗政策实施之前,控制组和实验组的医疗资源利用数量大致保持相同增长趋势,在分级诊疗实施后,实验组和控制组的增长趋势才出现明显的变化,满足平行趋势假设这一前提条件。因此,本研究使用DID模型估计分级诊疗对医疗资源利用的影响具有科学性与有效性。
2.安慰剂检验
在估计分级诊疗对医疗资源利用的影响时,可能会受到其他不可观测因素的干扰,从而使分级诊疗的政策处理效应被高估或者低估。因此,为了进一步求证分级诊疗的政策效果,本研究还需进行安慰剂检验,包括设置虚拟政策时点与虚拟实验组两种检验方法,结果如表 5所示。
| 表 5 安慰剂检验结果 |
(1) 设置虚拟政策节点。将分级诊疗的政策时点设定在2012年之前,如果回归结果仍旧显著,则说明并非分级诊疗的实施造成控制组与实验组医疗资源利用的差异,而是其他因素所致,原估计结果过存在偏误。本研究将虚拟政策时点设置为2009年,再对分级诊疗效果进行估计。结果如模型(5)至(8)所示,四个被解释变量的回归系数均不显著,验证了实验组医疗资源利用变化是受到2012年分级诊疗政策的影响。
(2) 虚拟实验组。假定部分未受到政策影响的控制组样本为虚拟实验组,与其他控制组样本进行比较分析,如果双重差分估计系数仍然显著,则说明控制组与实验组之间医疗资源利用的差异,并不一定是分级诊疗政策引起,而是地区之间的固有特征差异导致的。因此,在检验门急诊总人次、人均门急诊次数以及人均住院天数三个变量时,假设重庆、广东、山东的地级市为处理组,河南、湖南、湖北、广西的地级市为控制组,结果如表 5模型(9)~(11)所示,回归系数均不显著。由于人均住院费用总样本量较小,因此仅假设广西为处理组,四川为控制组,对其进行检验,结果如模型(12)所示,回归系数也不显著。因此,可以证明分级诊疗实施对居民的医疗资源利用变化产生了作用。
3.PSM-DID
实验组与控制组的分配可能并非完全随机,即可能存在样本自选择问题,直接对两组样本进行比较会造成回归偏误,而医疗服务利用的显著变化可能是两组样本的异质性差异导致。因此,为了排除系统性差异对实证分析的干扰,仍需通过PSM-DID方法再次进行检验。
因此,本研究首先构建logit模型,以常住人口(LnRP)、每万人大学生数(LnCS)、城镇化率(UR)、人均GDP(LnGDP)、第二产业占比(SI)、每万人医生数(ND)、生活垃圾无害化处理率(DW)共7个可观测协变量进行倾向得分估计。估计模型如下:
| $ \mathrm{P}\left(X_{i}\right)=P_{r}\left(D_{i}=1 \mid X_{i}\right)=\left(\frac{ exp \left(\beta X_{i}\right)}{1+ {\mathit{exp}} \left(\beta X_{i}\right)}\right) $ | (3) |
再采取半径匹配方法对实验组与控制组进行配对,半径设定为0.1。绝大多数样本都在共同取值范围内,并将不满足共同区域假定的观测值删除。匹配结果的平衡性检验如表 6所示,匹配前实验组与控制组的协变量存在显著的系统性差异;但是匹配后两组协变量的标准化偏差大幅下降,减幅在47.8%~99.9%之间,符合一般平衡性检验标准化偏差不超过10%的标准,并通过了T检验,两组协变量匹配后不存在显著差异。其次,在PSM匹配样本的基础之上进行双重差分,结果如表 7所示。模型(13)至(16)的自变量回归系数均显著为负,再次验证了假设1,分级诊疗确实具有节约医疗资源利用的政策效应。
| 表 6 PSM协变量平衡性检验结果 |
| 表 7 PSM匹配后双重差分结果 |
4.剔除直辖市样本
由于城市行政等级与医疗资源优势等因素的影响,较之于其他地级市,直辖市的医疗资源利用更不易受到外部行政手段的干预而减少,将直辖市纳入样本可能会低估分级诊疗的政策效果。因此,需将上海、重庆直辖市样本剔除,再次进行稳健性检验,结果如表 8所示,仍然表明分级诊疗具有显著的医疗资源节约作用。
| 表 8 剔除直辖市后双重差分结果 |
1.医疗生产要素规模的调节效应
本研究以每万人拥有医生数作为衡量医疗生产要素规模的关键指标,分析了医疗生产要素规模在分级诊疗对医疗资源利用影响之间是否产生调节作用。检验结果如表 9所示,模型(21)、(22)中分级诊疗变量与每万人医生数的交互项系数在1%的显著性水平下为负,与主效应项系数符号保持一致,表明每万人医生数在分级诊疗与门急诊资源利用之间有显著的调节作用,每万人医生数越多,地区诱导需求更严重,实施分级诊疗所产生的门急诊资源利用的节约效应越强,验证了假设2的内容。
| 表 9 调节效应检验结果 |
2.人口老龄化程度
本研究以60岁以上老年人口比例作为衡量老龄化程度的关键指标,检验了人口老龄化程度是否在分级诊疗与医疗资源利用之间产生调节作用。结果如表 9所示,模型(27)中分级诊疗变量与老龄化率的交互项在1%的显著性水平下为负,系数为-0.008,与模型中主效应项系数符号相一致。因此,老龄化程度在分级诊疗与人均住院天数之间有显著的调节作用,老龄化程度越高,实施分级诊疗产生的医疗资源节约效应越强,平均住院日减少幅度越大,验证了假设3的内容。这可能是因为老龄化程度较高的地区医疗总需求更大,其中非理性的医疗需求如“压床”行为所导致的医疗资源浪费现象更为严重,而分级诊疗引导患者(尤其是老年患者)理性就医,规范就医,优化了资源配置,减少了非理性医疗需求。
六、结论与讨论 (一) 研究结论分级诊疗是我国新医改的核心,分级诊疗效果直接关系到医改成败。本文在Andersen医疗服务利用模型的理论框架下,首次基于全国126个城市2008-2014的面板数据构建双重差分模型,评估了我国行政主导下的非强制性分级诊疗模式对居民医疗资源利用的影响。研究发现:(1)分级诊疗有效地节约了医疗资源:在门诊服务方面,分级诊疗实施后门急诊总人次与人均门急诊次数均显著下降;在住院服务方面,人均住院天数约下降5.54%,人均住院费用约下降13.76%。(2)分级诊疗对医疗资源利用的影响受到了医疗生产要素规模和人口老龄化的调节作用。医疗生产要素越丰富,分级诊疗对门急诊资源利用的节约效果越强;人口老龄化程度越深,分级诊疗对住院资源利用的节约效果越强。
我国的分级诊疗模式在医疗服务供给侧采取行政主导的方式:一方面加大投入增强基层医疗服务能力,一方面发挥三级公立医疗机构的作用,采取医联体等方式促进层级医疗机构的合作优化医疗资源的配置。在行政主导下,强大的执行力可以实现不同层级医疗机构联合互补、共享生产要素、统一服务管理流程、交流医疗技术与信息资源等,有助于发挥规模经济和范围经济的优势,提升资源配置效率,降低组织成本与医疗成本。同时,我国通过差异化的医疗保险报销制度,能在一定程度上引导患者合理就医。因此,我国采取行政主导下的非强制性的分级诊疗模式,能在一定程度上有效节约医疗资源利用。
医疗生产要素规模会在分级诊疗与门急诊医疗服务利用之间产生显著的调节作用,而人口老龄化程度则会显著调节分级诊疗对病人住院时间的影响。广义的“罗默法则”认为医生供给创造医疗需求,如果某一地区的医生数量增加,那么医疗需求量和医疗价格都会随之增加。因此,每万人医生数越多的地区诱导需求更严重,而分级诊疗有效校正了这些地区的过度医疗与无序医疗现象,门急诊资源利用的节约效应相对更大。老龄化程度较深的城市医疗需求更大,其中非理性的医疗行为如“压床”所导致的医疗资源浪费现象更为严重,而分级诊疗优化引导患者理性就医、规范就医,减少了住院服务资源的浪费。这意味着随着我国人口老龄化程度的加深,分级诊疗显得日益重要。
(二) 政策建议分级诊疗是优化医疗资源配置的过程,但也是利益重新调整的过程。在我国,高等级公立医疗机构仍垄断了大部分医疗资源,获得了较高的垄断利润。行政主导下发挥高等级公立医疗机构的作用实现分级诊疗,虽然在一定程度上能发挥作用,但是,随着改革的深入,阻力可能会逐步加大,分级诊疗改革边际效益可能会逐步递减甚至衰弱。因此,我国深化分级诊疗改革,必须平衡不同层级医疗机构之间的利益关系,打破当前高等级医疗机构的垄断地位,实现不同层级医疗机构从利益竞争到分工合作。在加大财政投入增强基层医疗服务机构服务能力并充分调动基层医务人员积极性的基础上,发挥市场在资源配置中的作用,促进层级医疗机构的合作,真正引导优质医疗资源下沉,实现分级诊疗的目标。
(三) 有待进一步研究本研究将“分级诊疗”作为一个整体概念进行实证分析,并没有深入探究分级诊疗对医疗服务利用的内在影响路径。“分级诊疗”内涵丰富,其节约医疗资源的路径具有多样性,医联体、家庭医生签约制度、慢性病管理、医保差异支付等都可能成为减少医疗资源浪费的实现路径。但是,由于数据信息的局限性,难以从分级诊疗的总效应中分离出各路径的效果,无法进一步比较采用何种方式推进分级诊疗效果更好。因此,在今后的研究中,应挖掘更多有效信息,厘清各类分级诊疗模式在医疗资源节约中所发挥的作用。
| [] |
陈叶烽、姚沁雪, 2018, “医生薪酬激励的行为和实验经济学研究进展”, 《南方经济》, 第 4 期, 第 58-72 页。 |
| [] |
迟沫涵、尚杰, 2016, “城乡医疗卫生服务体系纵向整合的实践过程——基于政策网络理论视角的分析”, 《学习与探索》, 第 10 期, 第 74-78 页。DOI:10.3969/j.issn.1002-462X.2016.10.013 |
| [] |
方钦, 2018, “经济学制度分析的源流、误识及其未来”, 《南方经济》, 第 12 期, 第 98-128 页。 |
| [] |
高传胜、雷针, 2019, “高质量发展阶段分级诊疗政策的效果与走向”, 《中州学刊》, 第 11 期, 第 65-72 页。DOI:10.3969/j.issn.1003-0751.2019.11.013 |
| [] |
高和荣, 2017, “健康治理与中国分级诊疗制度”, 《公共管理学报》, 第 139-144+159 页。 |
| [] |
高秋明、王天宇, 2018, “差异化报销比例设计能够助推分级诊疗吗?——来自住院赔付数据的证据”, 《保险研究》, 第 7 期, 第 89-103 页。 |
| [] |
韩优莉、常文虎, 2017, “区域医疗服务体系纵向整合效应研究——不完全契约理论模型及应用”, 《中国行政管理》, 第 11 期, 第 128-134 页。DOI:10.3782/j.issn.1006-0863.2017.11.20 |
| [] |
黄严、张璐莹, 2019, “激励相容: 中国'分级诊疗'的实现路径——基于S县医共体改革的个案研究”, 《中国行政管理》, 第 7 期, 第 115-123 页。 |
| [] |
姜洁、李幼平, 2017, “我国分级诊疗模式的演进及改革路径探讨”, 《四川大学学报(哲学社会科学版)》, 第 4 期, 第 29-35 页。DOI:10.3969/j.issn.1006-0766.2017.04.004 |
| [] |
李丹、邬力祥, 2019, “基于医联体的重大疾病单病种协作体系的路径探索与分析”, 《湖南社会科学》, 第 3 期, 第 76-82 页。 |
| [] |
李菲, 2014, “我国医疗服务分级诊疗的具体路径及实践程度分析”, 《中州学刊》, 第 11 期, 第 90-95 页。DOI:10.3969/j.issn.1003-0751.2014.11.017 |
| [] |
李海明、徐颢毓, 2018, “医保政策能否促进分级诊疗的实现: 基于医疗需求行为的实证分析”, 《经济社会体制比较》, 第 1 期, 第 28-35 页。 |
| [] |
李乐乐、杨燕绥, 2017, “人口老龄化对医疗费用的影响研究——基于北京市的实证分析”, 《社会保障研究》, 第 3 期, 第 27-39 页。 |
| [] |
李银才, 2015, “制度结构视角下的分级诊疗形成机制改革”, 《现代经济探讨》, 第 7 期, 第 53-57 页。DOI:10.3969/j.issn.1009-2382.2015.07.011 |
| [] |
廖藏宜, 2020, “我国分级诊疗秩序难形成的体制机制原因”, 《中国医院院长》, 第 9 期, 第 80-82 页。 |
| [] |
林闽钢、张瑞利, 2014, “医疗服务体系的纵向整合模式及其选择”, 《苏州大学学报(哲学社会科学版)》, 第 4 期, 第 15-20 页。 |
| [] |
刘兰秋, 2018, “分级诊疗视角下德国的医疗供给侧改革研究”, 《中国行政管理》, 第 12 期, 第 83-88 页。 |
| [] |
吕国营, 2009, “罗默法则的政策指向性”, 《财政研究》, 第 3 期, 第 22-24 页。 |
| [] |
申曙光、杜灵, 2019, “我们需要什么样的分级诊疗?”, 《社会保障评论》, 第 4 期, 第 70-82 页。 |
| [] |
申曙光、张勃, 2016, “分级诊疗、基层首诊与基层医疗卫生机构建设”, 《学海》, 第 2 期, 第 48-57 页。 |
| [] |
孙慧哲、刘永功, 2017, “以分级诊疗破解看病难看病贵困局——基于供给-需求视角”, 《理论探索》, 第 4 期, 第 93-98 页。 |
| [] |
孙慧哲、刘永功, 2018, “三维控制模型视角下分级诊疗制度的完善”, 《理论探索》, 第 5 期, 第 80-84 页。 |
| [] |
唐绍洪、崔垚、刘屹, 2017, “分级诊疗制度关涉主体的利益冲突与协调”, 《中州学刊》, 第 2 期, 第 70-75 页。 |
| [] |
杨耀宇、付梦媛, 2019, “分级诊疗的制度效果评估”, 《统计与决策》, 第 23 期, 第 105-108 页。 |
| [] |
姚泽麟, 2016, “行政、市场与职业: 城市分级诊疗的三种治理模式及其实践”, 《社会科学》, 第 6 期, 第 84-93 页。 |
| [] |
姚中杰、尹建中、徐忠欣, 2011, “我国看病难、看病贵的形成机理解析”, 《山东社会科学》, 第 9 期, 第 134-137 页。 |
| [] |
詹国辉、张新文, 2017, “人口老龄化与基本医疗费用支出的关联效应测度——基于全国省级数据的实证考察”, 《上海行政学院学报》, 第 6 期, 第 68-77 页。 |
| [] |
张录法, 2020, “后疫情时代城市分级诊疗体系: 改革方向与治理策略”, 《南京社会科学》, 第 4 期, 第 7-13 页。 |
| [] |
张述存, 2018, “新医改背景下医疗资源整合模式研究”, 《东岳论丛》, 第 11 期, 第 76-82+191 页。 |
| [] |
Abelson J., Miller F. A., Giacomini M., 2009, "What Does It Mean to Trust A Health System? A Qualitative Study of Canadian Healthcare Values". Health Policy, 91(1), 63–70.
|
| [] |
Andersen R. M., Davidson P. L., Baumeister S E., 2014, Improving Access to Care: Changing the US Health Care System: Key Issues in Health Services Policy and Management, San Francisco: Jossey-Bass Press.
|
| [] |
Baicker K., Chandra A., 2004, "Medicare Spending, the Physician Workforce, and Beneficiaries' Quality Of Care: Areas with A High Concentration of Specialists Also Show Higher Spending and Less Use of High-Quality, Effective Care". Health Affairs, 23(3), 184–197.
|
| [] |
Dixon J., Holland P., Mays N., 1998, "Primary Care, Core Values Developing Primary Care: Gatekeeping, Commissioning, and Managed Care". Bmj, 317(7151), 125–128.
|
| [] |
Faber M. J., Burgers J. S., Westert G P., 2012, "A Sustainable Primary Care System: Lessons from the Netherlands". The Journal of Ambulatory Care Management, 35(3), 174–181.
|
| [] |
Friedmann P. D., Hendrickson J. C., Gerstein D. R., Zhang Z., Stein M. D., 2006, "Do Mechanisms That Link Addiction Treatment Patients to Primary Care Influence Subsequent Utilization of Emergency and Hospital Care?". Medical Care, 99(8), 8–15.
|
| [] |
Kim K., L., S., Park H., 2013, "Reforming Medical Education for Strengthening Primary Care". Journal of the Korean Medical Association, 56(10), 891–898.
|
| [] |
Kringos D., Boerma W., Bourgueil Y., Cartier T., Dedeu T., 2013, "The Strength of Primary Care in Europe: An International Comparative Study". British Journal of General Practice, 63(616), 742–750.
|
| [] |
Marinoso B. G., Jelovac I., 2003, "GPs' Payment Contracts and Their Referral Practice". Journal of Health Economics, 22(4), 617–635.
|
| [] |
Palmer G., Reid B., 2001, "Valuation of the Performance of Diagnosis-Related Groups and Similar Casemix Systems: Methodological Issues". Health Services Management Research, 14(2), 71–81.
|
| [] |
Phillips J. R. L., Bazemore A. W., 2010, "Primary Care and Why It Matters for US Health System Reform". Health Affairs, 29(5), 806–810.
|
| [] |
Riad S. F., Dart J. K. G., Cooling R. J., 2003, "Primary Care and Ophthalmology in the United Kingdom". British Journal of Ophthalmology, 87(4), 493–499.
|
| [] |
Sepulveda M. J., Bodenheimer T., Grundy P., 2008, "Primary Care: Can it Solve Employers' Health Care Dilemma?". Health Affairs, 27(1), 151–158.
|
| [] |
Shain M., Roemer M. I., 1959, "Hospital costs relate to the supply of beds". Journal of Occupational and Environmental Medicine, 1(9), 518.
|
| [] |
Valentijn P. P., Schepman S. M., Opheij W., Bruijnzeels M. A., 2013, "Understanding Integrated Care: A Comprehensive Conceptual Framework Based on the Integrative Functions of Primary Care". International Journal of Integrated Care, 13(1), 1–10.
|
| [] |
Van W. C., Schers H., Timmermans A., 2012, "Health Care in the Netherlands". The Journal of the American Board of Family Medicine, 25(1), S12–S17.
|



