2. 310014 杭州,浙江省人民医院骨质疏松诊疗中心;
3. 100730 北京,中国医学科学院 北京协和医学院 北京协和医院放射科;
4. 100050 北京,中国疾病控制中心 慢性非传染性疾病预防控制中心;
5. 310014 杭州,浙江省人民医院骨科;
6. 100730 北京,中国医学科学院 北京协和医学院 北京协和医院内分泌科
2. Center of Osteoporosis, Zhejiang Provincial People's Hospital, Hangzhou 310014, China;
3. Department of Radiology, Peking Union Medical College Hospital, Chinese Academy of Medical Science & Peking Union Medical College, Beijing 100730, China;
4. The National Center for Chronic and Noncommunicable Disease Control and Prevention, the Chinese Center for Disease Control and Prevention, Beijing100050, China;
5. Department of Orthopedics, Zhejiang Provincial People's Hospital, Hangzhou 310014, China;
6. Department of Endocrinology, Peking Union Medical College Hospital, Peking Union Medical College & Chinese Academy of Medical Science, Beijing 100730, China
骨质疏松症是一种常见的老年人群骨病,随年龄的增长,其患病的风险增加。随着人口快速老龄化的进程,我国的骨质疏松症患者数量急剧增加,骨质疏松症已成为越来越严重的公共卫生问题[1]。早期检出或诊断骨质疏松人群无疑对骨质疏松的防治起着重要作用。目前,双能X线吸收检测法(dual-energy X-ray absorptiometry, DXA)测量结果是公认的骨质疏松诊断指标,但现今我国应用的DXA仪器几乎均为进口产品,设备费用相对昂贵,测量和分析也较为复杂。因此,研发简易、廉价且能反映人体骨密度变化的测量方法备受关注。数字X射线骨密度检测系统力求在简化骨密度测量的基础上,使其测量的前臂骨密度结果应用于反映人体骨密度和/或骨质疏松状况,以满足临床应用的需求。本研究首次将数字X射线骨密度检测系统应用于由中国疾病预防控制中心慢性非传染性疾病预防控制中心与中华医学会骨质疏松和骨矿盐疾病学分会联合进行的全国骨质疏松流调研究中,并对从11个省(市)流调点获得的前臂桡骨骨密度测量结果进行分析。
资料与方法 调查对象本研究纳入的研究对象,均严格按照11个省(市)的12个流调点的纳入及排除标准。所有受试者均完成全国流行病学调查问卷,并否认曾患有影响骨骼代谢性的疾病、服用激素等影响骨代谢的药物,否认前臂骨折外伤史、肿瘤及各种手腕关节炎等病史。12个参研单位流调点参与受试者共计5 027例,其中45例因图像不良原因(即投照体位不正)予以剔除,共纳入受试志愿者4 982人,其中男性2 110人,平均年龄(54.8±14.2)岁(20~89岁);女性2 872人,平均年龄(55.5±13.0)岁(20~89岁)。分别将所有男、女受试志愿者按10岁间隔划分各年龄组。本研究通过中国疾病预防控制中心慢性非传染性疾病预防控制中心的伦理论证,所有受试志愿者对此项骨密度测量均知情同意。
骨密度设备本研究采用的前臂骨密度测量仪由浙江康源医疗器械有限公司提供,为数字X射线骨密度检测系统。12个流调点的X线设备均为DR数字X射线机,前臂投照条件:55 kVp,10 mAs,X射线源与影像接受器的距离(source to image receptor distance, SID)=1.0 m,无附加滤波片。
骨密度测量方法本研究各流调点统一X-射线影像设备的曝光技术参数(55 kVp,10 mAs)并参照文献[1]计算出每次前臂桡骨骨密度测量时的辐射有效剂量约为1.0 μSv。测量部位和感兴趣区为非优势侧前臂桡骨远端1/3处;骨密度测量结果用g/cm2表示。
质控方法流调开始前对各流调点的操作者(均有X线摄影经验)进行有关前臂桡骨摄影和X线骨密度测量的培训。流调期间,各流调点均应用康源公司提供的体模进行横向及纵向校准,纵向质控的评估方法为:采用各流调点的QA模块进行10次重新摆位拍片及计算10次的平均基线值,流调期间各流调点流调日测量的QA模块值与各自的平均基线值相比较;横向质控校准方法为:各流调点均已知骨密度值的横向体模进行摄片并测量骨密度值,用横向体模已知骨密度值对各流调点测量值进行统一比较校准。上述所有流调点的前臂桡骨摄影和骨密度测量结果均由测量中心统一评估其摄取影像的体位和感兴趣区的定位,摄取影像的体位不正者给予除外,感兴趣区的定位不准确者,重新定位使之定位准确,上述诸例评估合格后,选取桡骨1/3处骨密度测量结果用于最后的统计分析。
统计学方法采用SPSS 19.0统计软件包进行统计分析,计量资料以均数±标准差(x±s)表示。相关数据经过方差齐性检验,可以进行方差检验。采用t检验比较男性、女性两组之间前臂桡骨骨密度间的差异,以及两组组内各年龄组间前臂桡骨骨密度间的差异,P<0.05为差异有统计学意义。
结果两组前臂桡骨骨密度峰值骨量均位于30~40岁年龄组,男性骨峰值(0.990±0.118)g/cm2显著高于女性(0.844±0.100)g/cm2(P<0.001);峰值后,两组的骨密度均随年龄组的增加而下降,女性下降率均高于男性,50~60岁期间女性骨密度下降速率最明显(-12.87%/10年)。
各流调点QA模块10次重新摆位拍片的测量基线均值和测量变异系数见表 1,流调期间,各流调点流调测量日的QA体模测量结果的纵向波动范围为0.30%~0.83%。经过横向校正后,4 982例男、女不同年龄组的前臂桡骨骨密度测量结果见表 2。
| 流调点 | 10次测量平均值(g/cm2) | SD(g/cm2) | CV(%) |
| 北京朝阳医院 | 1.325 | 0.004 | 0.30 |
| 山西省人民医院 | 1.325 | 0.003 | 0.22 |
| 吉林大学第四医院 | 1.328 | 0.004 | 0.30 |
| 南京鼓楼医院 | 1.321 | 0.005 | 0.38 |
| 江苏省人民医院 | 1.323 | 0.002 | 0.15 |
| 舟山市普陀医院 | 1.327 | 0.004 | 0.30 |
| 赤壁市疾控中心 | 1.330 | 0.005 | 0.38 |
| 湘潭市中心医院 | 1.324 | 0.003 | 0.22 |
| 惠州市第三人民医院 | 1.321 | 0.004 | 0.30 |
| 自贡市第四人民医院 | 1.328 | 0.008 | 0.60 |
| 重庆市陈家桥医院 | 1.321 | 0.007 | 0.53 |
| 陕西核工业215医院 | 1.326 | 0.006 | 0.45 |
| SD:标准差;CV:变异系数 | |||
| 年龄组(岁) | 性别 | n | 骨密度(x±s,g/cm2) | 10年变化率(%) |
| 20~ | 男 | 165 | 0.938±0.111 | - |
| 女 | 165 | 0.815±0.102*** | - | |
| 30~ | 男 | 180 | 0.990±0.118 | 5.54### |
| 女 | 189 | 0.844±0.100*** | 3.56## | |
| 40~ | 男 | 401 | 0.975±0.109 | -1.52 |
| 女 | 578 | 0.843±0.095*** | -0.12 | |
| 50~ | 男 | 509 | 0.944±0.124 | -3.18### |
| 女 | 793 | 0.769±0.129*** | -8.78### | |
| 60~ | 男 | 604 | 0.916±0.125 | -2.97### |
| 女 | 857 | 0.670±0.135*** | -12.87### | |
| 70~ | 男 | 214 | 0.859±0.126 | -6.22### |
| 女 | 247 | 0.611±0.138*** | -8.81### | |
| 80~ | 男 | 37 | 0.840±0.132 | -2.21 |
| 女 | 43 | 0.606±0.167*** | -0.82 | |
| 同一年龄组男性与女性患者比较,***P<0.001;与上一个年龄组相比,##P<0.01,###P<0.001 | ||||
两组受试者自20岁年龄组至30岁年龄组非优势前臂骨密度均为上升趋势,男性骨密度上升(变化率/10年为5.54%)较女性(变化率/10年为3.56%)明显。30岁年龄组男性峰值骨密度高于女性峰值(P<0.001);30岁年龄组至70岁年龄组,两组受试者骨密度均随年龄增加而下降,女性诸年龄组骨密度下降的幅度(变化率/10年)均大于男性,女性诸年龄组骨密度下降中,50~60岁年龄组的下降幅度最大(-12.87%/10年);70~80岁年龄组,两组的骨密度虽也有下降趋势,但下降幅度均较小,与前一年龄组(60~70岁)比较,差异无统计学意义(P>0.05)(表 1、2和图 1)。
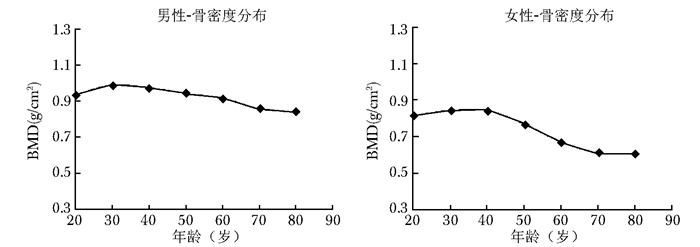
|
| 图 1 受试者非优势侧前臂骨密度测量结果 Figure 1 Bone mineral density of non-dominant forearm BMD:骨密度 |
目前骨密度测量方法较多,包括DXA和定量计算机断层照相术(quantitative computed tomography, QCT)。虽然DXA的腰椎、股骨近端和前臂桡骨的骨密度测量结果是公认的诊断骨质疏松症的指标,但DXA骨密度测量费用相对较高、设备体积相对较大、且需专有设备房间和专有的操作者,QCT的骨密度测量同样依赖大型设备CT才可完成。且应用DXA和QCT检测骨密度,均有一定的辐射剂量,因此在客观上限制了其广泛推广和应用。而本研究所采用的数字X射线骨密度检测系统,其摄取前臂影像所接受的辐射剂量仅约为1.0 μSv,相较于DXA的笔束和扇束的腰椎正位骨密度测量的有效剂量分别为0.5 μSv[2]和6.7 μSv[3],QCT测量的有效剂量约60 μSv以及腰椎侧位X线的有效剂量约为60~70 μSv[4],具有较小的辐射剂量。且测量不需专有房间,仅需用在X线DR设备基础上,常规摄取前臂线X线影像、并通过同一工作站及软件处理计算出桡骨远端1/3处骨密度[5]。由此可见,同目前常用的扇束DXA和QCT比较,数字X射线骨密度检测系统检测前臂桡骨骨密度具有辐射剂量较低、操作相对简易等优势,尤其在目前DR普及率远高于DXA和QCT的情况下,其不失为一种的简易可行的骨密度测量方法。
骨密度测量的变异系数是评估测量设备可行性的重要指标之一[6],本研究测量12个流调点前臂体模测量的变异系数均<1%,流调期间各流调点每日前臂体模的纵向测量的波动范围也均>1%。本研究50~80岁受检者前臂骨密度每年的下降率均在3%以上,其结果表明该测量结果的重复性与以往DXA腰椎体模测量的重复性(<1.5%)[7]相似,进而可从测量设备评估方面证实该测量方法可满足观测老年人前臂桡骨骨量丢失的变化。本研究仅从前臂桡骨体模测量的重复性以及纵向测量,评估了该骨密度测量方法的可行性。笔者以往还综合评估了采用该方法评估活体受检者前臂桡骨骨密度测量的重复性及其最小有意义变化,结果证实了该方法在临床上用于观察前臂桡骨骨密度的变化或治疗效果的可行性。笔者还通过对比该测量方法与DXA测量结果,进一步证实了其临床应用的可行性[8]。
但临床上骨质疏松的诊断,是依据相关测量方法的正常人群相应部位骨密度测量的数据库而设定的[9-10],因此,在临床应用该方法诊断骨质疏松前,建立其相关正常人群的数据库至关重要。本研究采用并分析了全国骨质疏松流调中的12个不同地区各年龄组的前臂桡骨骨密度的测量结果,完善了该测量方法的正常人群前臂桡骨骨密度的数据库,并分析了前臂桡骨骨密度的年龄变化趋势。
正常人不同部位、不同测量方法以及骨密度的年龄性分布或变化特点有所不同[11-16],这对临床上骨质疏松的评估也至关重要。有关国人正常女性腰椎、股骨近端骨密度的年龄性分布已有许多报道[14-16],虽也有关于前臂骨密度的年龄性分布的报道,但尚未见到有关全国范围男、女两性前臂骨密度年龄性分布的流行病学报道。而全国流行病学流调的前臂骨密度年龄与性别分布报道较某一地区的报道应更具有代表性。本研究中男性与女性前臂骨密度测量结果的增龄性变化趋势与以往腰椎和股骨近端的年龄变化趋势相似[12-16],男性、女性骨密度峰值均约在30~40岁的年龄组,男性峰值骨密度高于女性;骨峰值后骨密度均呈增龄性下降,女性增龄性骨密度下降的幅度显著大于男性,特别是50~60岁年龄组下降的幅度为著,女性该年龄段正是女性绝经后雌激素下降最为明显的阶段[12-16]。因此,本流调的这些前臂桡骨骨密度测量结果所示的年龄性变化趋势同DXA腰椎和股骨近端骨密度测量结果所见年龄性变化趋势相似。这不仅显示前臂桡骨骨密度年龄性分布的特点,也可从前臂桡骨骨密度测量结果表明,数字X射线骨密度检测系统测量的正常不同性别、不同年龄人群的前臂桡骨骨密度可反映人体骨密度增龄性变化的趋势,并可间接地评估腰椎和/或股骨骨密度的增龄性变化,可为临床上评估骨密度下降的状况提供客观依据。
本研究结果发现,两组受试者70岁后及80岁后年龄组的骨密度结果均相似,且两组骨密度均值比较差异均无统计学意义(P>0.05),这与以往文献报道的腰椎和股骨略有不同,既往研究表明上述年龄段的骨密度仍进一步下降[11-16]。其差异的原因,是本研究中受试者桡骨骨密度的特点,还是由于两组受试者例数有限而导致的选择偏倚,仍有待于进一步研究证实。
本研究的主要局限性为:本研究采用的流调中的前臂桡骨骨密度测量结果,为横向流调结果,同其他流调结果相似,前臂桡骨骨密度增龄性变化的结果分析尚难以反映实际纵向的前臂桡骨骨密度增龄性变化。虽然大样本的全国性纵向流调的骨密度测量更可反映实际的骨密度年龄性变化,但其实施难度较大。另外,本研究所采用的测量方法,尚不能测量桡骨超远端的骨密度,而以往许多前臂桡骨骨密度测量不仅可以测量前臂桡骨远端1/3处的骨密度,还可测量桡骨超远端的骨密度[17-24],因桡骨超远端含有较多的松质骨,故其测量结果可更好地反映代谢敏感、变化和丢失较快的松质骨状况[25]。虽然目前桡骨超远端的骨密度尚不作为骨质疏松症诊断指标[9-10, 25],但是桡骨超远端骨密度的测量仍备受研究者的关注。
总之,本研究采用的数字X线前臂骨密度检测系统的测量结果,为临床前臂桡骨骨密度的评估提供了较为完善的正常人数据库。其前臂桡骨骨密度的测量结果可反映骨密度增龄性变化和老年人群骨密度不同程度下降的状况,该测量方法可为临床上骨密度的检测和评估骨密度增龄性丢失提供较为简易、可行的手段。
| [1] | Valentin J. The 2007 Recommendations of the international commission on radiological protection[J]. ELSEVIER:The International Commission on Radiological Protection, 2007: 23. |
| [2] | Lewis MK, Blake GM, Fogelman I. Patient dose in dual X-ray absorptiometry[J]. Osteoporos Int, 1994, 4: 11–15. DOI:10.1007/BF02352255 |
| [3] | Patel R, Lewis MD, Blake GM, et al. New generation DXA scanners increase dose to patient and staff, in current research in osteoporosis and bone mineral measuremets Ⅳ[J]. London: British Institute of Radiology, 1996: 99. |
| [4] | Bonnick SL.Bone densitiometry in clinical practice[M]. New Jersey: Humana Press, 2010. |
| [5] | 陈建锋, 范运洲, 李鹏, 等. 智能放射吸收法的临床应用——人体手臂骨骨密度的测量及其骨质疏松的评估[J]. 中国医疗设备, 2018, 33: 31–35. |
| [6] | 余卫, 林强, 于晓波, 等. 双能X线骨密度仪iDXA机型测量的精确性评估[J]. 中华放射学杂志, 2009, 43: 1291–1294. DOI:10.3760/cma.j.issn.1005-1201.2009.12.014 |
| [7] | Bonnick SL.Bone densitometry techniques in modern medicine[M]. New Jersey: Humana Press, 1996. |
| [8] | 应奇峰, 陈锦平, 郑嘉寅, 等. 数字X射线骨密度检测系统前臂桡骨测量结果的评估[J]. 中华骨质疏松和骨矿盐疾病杂志, 2019, 12: 39–43. |
| [9] | Kanis JA, Melton LJ, Christainsen C, et al. The diagnosis of osteoporosis[J]. J Bone Min Res, 1994, 9: 1137–1141. |
| [10] | Baim S, Binkley N, Bilezikian JP, et al. Official Positions of the International Society for Clinical Densitometry and executive summary of the 2007 ISCD Position Development Conference[J]. J Clin Densitom, 2008, 11: 75–91. DOI:10.1016/j.jocd.2007.12.007 |
| [11] | 秦明伟, 余卫, 孟迅吾, 等. 正常人腰椎骨密度变化——445例QCT测量分析[J]. 中国医学科学院学报, 1996, 18: 439–443. DOI:10.3321/j.issn:1000-503X.1996.06.013 |
| [12] | 余卫, 秦明伟, 徐苓, 等. 正常人腰椎骨密度变化[J]. 中华放射学杂志, 1996, 30: 625–629. DOI:10.3760/j.issn:1005-1201.1996.09.012 |
| [13] | 余卫, 秦明伟, 徐苓, 等. 正常人股骨近端骨密度变化[J]. 中华放射学杂志, 1998, 32: 2326. |
| [14] | Zhu H, Fang J, Luo X, et al. A survey of bone mineral density of healthy Han adults in China[J]. Osteoporos Int, 2010, 21: 765–772. DOI:10.1007/s00198-009-1010-2 |
| [15] | Liao EY, Wu XP, Deng XG, et al. Age-related bone mineral density, accumulated bone loss rate and prevalence of osteoporosis at multiple skeletal sites in chinese women[J]. Osteoporos Int, 2002, 13: 669–676. DOI:10.1007/s001980200091 |
| [16] | Cheng XG, Yang DZ, Zhou Q, et al. Age-related bone mineral density, bone loss rate, prevalence of osteoporosis, and reference database of women at multiple centers in China[J]. J Clin Densitom, 2007, 10: 276–284. DOI:10.1016/j.jocd.2007.05.004 |
| [17] | Chang YJ, Yu W, Lin Q, et al. Forearm bone mineral density measurement with different scanning positions. a study in right-handed Chinese using dual-energy X-ray absorptiometry[J]. J Clin Densitom, 2012, 15: 67–71. DOI:10.1016/j.jocd.2011.08.005 |
| [18] | Boyanov M. Diagnostic discrepancies between two closely related forearm bone density measurement sites[J]. J Clin Densitom, 2001, 4: 63–71. DOI:10.1385/JCD:4:1:63 |
| [19] | Pearson D, Horton B, Green DJ. Cross calibration of Hologic QDR2000 and GE Lunar Prodigy for forearm bone mineral density measurements[J]. J Clin Densitom, 2007, 10: 306–311. DOI:10.1016/j.jocd.2007.05.003 |
| [20] | Cui LH, Shin MH, Kweon SS, et al. Relative contribution of body composition to bone mineral density at different sites in men and women of South Korea[J]. J Bone Miner Metab, 2007, 25: 165–171. DOI:10.1007/s00774-006-0747-3 |
| [21] | Sherk VD, Palmer IJ, Bemben MG, et al. Relationships between body composition, muscular strength, and bone mineral density in estrogen-deficient postmenopausal women[J]. J Clin Densitom, 2009, 12: 292–298. DOI:10.1016/j.jocd.2008.12.002 |
| [22] | Heilmann P, Wuster C, Prolingheuer C, et al. Measurement of forearm bone mineral density. comparison of precision of five different instruments[J]. Calcif Tissue Int, 1998, 62: 383–387. DOI:10.1007/s002239900449 |
| [23] | Nakayama H, Toho H, Sone T. Utility of radius bone densitometry for the treatment of osteoporosis with once-weekly teriparatide therapy[J]. Osteoporosis Sarcop, 2018, 4: 29–32. DOI:10.1016/j.afos.2018.02.001 |
| [24] | Rosen EO, McNamara EA, Whittaker LG, et al. Effect of positioning of the ROI on BMD of the forearm and its subregions[J]. J ClinDensitom, 2018, 21: 529–33. |
| [25] | Black DM, Greenspan SL, Ensrud KE, et al. The effects of parathyroid hormone and alendronate alone or in combination in postmenopausal osteoporosis[J]. N Engl J Med, 2003, 349: 1207–1215. DOI:10.1056/NEJMoa031975 |
| (收稿日期:2019-06-18) |

