患者,女,76岁,因“双腿疼痛20余年,抽搐伴胸闷1周”于2014年2月15日就诊于北京协和医院急诊及内分泌门诊。患者近20年常有骨痛及关节疼痛,伴有乏力,外院就诊,曾诊断为“风湿病”,给予“双氯灭痛片”等药物间断服用,以缓解疼痛。亦曾因“骨痛”就诊,被诊断为“骨质疏松症”,未予特殊药物治疗。患者近10余年来逐渐驼背,身高变矮5~6 cm。经常跌倒,于8年前平地跌倒后出现右前臂骨折。近几个月来常出现双下肢抽搐,手足麻木,骨痛逐渐加重,影响日常活动,食欲差,进食少。近1周来频繁出现双手及眼睑部抽搐,并有双肋部“抽搐”感,伴有胸前区不适、呼吸困难。急诊就诊时血压98/60 mmHg(1 mm Hg=0.133 kPa),SO2 96%,心率 89次/min,肝肾功能正常,血钙 1.21 mmol/L,心肌酶:肌酸激酶(creatine kinase,CK)376 U/L(18~198 U/L),肌酸激酶MB质量(CKMB-mass)0.5 μg/L(0~3.6 μg/L),心肌肌钙蛋白(cardiac troponin Ⅰ,cTnI)0.001 μg/L(0~0.056 μg/L)。予静脉补钙治疗,次日复查血钙1.6~1.8 mmol/L,心肌酶CK 357 U/L,其余正常范围内。患者近1年来日照和户外活动极少,体质量减轻3 kg。
既往史:否认肝肾疾病史,慢性腹泻,肾结石病史等,否认毒物、药物、放射线接触史;个人史:自幼素食;月经史:17岁初潮,50岁绝经。孕7产7。家族史:否认家族骨折史。患者轮椅入室,体型中等,身材矮小,驼背畸形,甲状腺未触及肿大,双肺呼吸音清,未闻及干湿性啰音及胸膜摩擦音。心率 90次/min,心律齐,各瓣膜听诊区未闻及杂音,腹软,无压痛及反跳痛,肝脾未及肿大,双下肢无浮肿。查血钙1.63 mmol/L,血磷0.8 mmol/L,碱性磷酸酶482 U/L,血肌酐44 μmol/L,血钾 3.8 mmol/L,血钠137 mmol/L,血糖6.0 mmol/L,肌钙蛋白0.001 μg/L(0~0.056 μg/L)。诊断考虑低钙血症,维生素D缺乏,骨软化症,严重骨质疏松症。
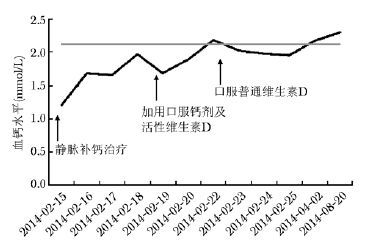
诊治经过:由于患者发作抽搐和严重低钙血钙,急诊予以静脉补钙后,予碳酸钙 0.6 g Qd,骨化三醇 0.25 μg,每天2次口服治疗。2~3 d后,患者无抽搐,胸闷气促减轻,血钙波动在1.63~2.05 mmol/L,肌酸激酶下降至正常CK 163 U/L。4 d后仍有骨痛,但双手、眼脸抽搐明显好转。复查血钙 1.99~2.04 mmol/L,血磷 0.94 mmol/L,血碱性磷酸酶 484 U/L,肌酐 44 μmol/L,24 h尿钙0.82 mmol,24 h尿磷1.05 mmol。25羟维生素D(25-hydroxyvitamin D,25OHD) <2.5 ng/mL;1,25双羟维生素D[1,25(OH)2D] 68.93 pg/mL,血甲状旁腺素(parathyroid hormone,PTH)255 pg/mL,β-CTX 0.5 ng/mL;血气分析pH 7.413,二氧化碳分压36.2 mmHg,氧分压79.3 mmHg,实际碳酸氢根浓度22.7 mmol/L;红细胞沉降率10 mm/h。心电图:窦性心律,大致正常心电图;双能X线骨密度仪检查:股骨颈,大粗隆,全髋,腰椎1~4骨密度分别为:0.345 g/cm2,0.446 g/cm2、0.439 g/cm2、0.668 g/cm2,T评分分别为:-4.9,-2.8,-4.1,-3.7。胸腰椎侧位相提示:胸腰椎后凸畸形;胸腰椎骨质稀疏,骨质增生;胸腰椎多发压缩性骨折;骨盆相提示:骨盆及双髋关节组成骨骨质稀疏;左坐骨支可见“假骨折”,双髋关节内侧间隙狭窄。诊断为:“维生素D缺乏,骨软化症,继发性甲状旁腺功能亢进症,严重骨质疏松症?”。予胆维丁乳(英康利,维生素D3)7.5万IU/周×2周,3.75万IU/10 d×4个月;碳酸钙0.6 g每天1次,骨化三醇0.25 μg每天2次口服;无抽搐发作,骨痛好转,可逐渐拄拐行走。治疗3个月后骨痛消失,可慢速步行。1个月后复查血钙正常,血25OHD 35.5 ng/mL(图1,表1)。
|
| 图1 患者血钙变化趋势图 Fig.1 Blood calcium trend of patient |
| 日期 | 血钙(mmol/L) | 血25OHD(ng/mL) | 血PTH(pg/mL) | 钙剂和维生素D制剂 |
| 2014-02-15 | 1.21 | 急诊予静脉补钙 | ||
| 2014-02-16 | 1.6 | |||
| 1.8 | 急诊静脉补钙,元素钙约400 mg/d | |||
| 2014-02-17 | 1.67 | |||
| 2014-02-18 | 1.91 | |||
| 2.05 | ||||
| 2014-2-19 | 1.76 | |||
| 1.63 | ||||
| 2014-02-20 | 1.90 | 255 | 内分泌科门诊治疗方案:骨化三醇 0.25 μg每天2次碳酸钙600 mg每天1次 | |
| 2014-02-22 | 2.14 | |||
| 1.88 | ||||
| 2.10 | ||||
| 1.96 | ||||
| 2014-02-23 | 2.04 | <2.5 | ||
| 2014-02-24 | 1.99 | 维生素D约7.5万IU/周×2周;约3.75万IU/10 d×4个月骨化三醇 0.25 μg每天2次碳酸钙 600 mg每天1次 | ||
| 2014-02-25 | 1.97 | |||
| 2014-04-02 | 2.19 | 35.3 | 79.2 | |
| 2014-08-20 | 2.31 | 26.5 | 66 | |
| 25OHD:25羟维生素D; PTH:甲状旁腺素 | ||||
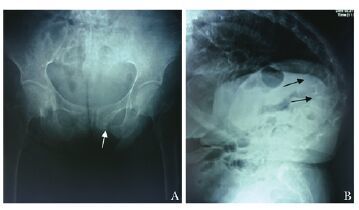
本病例特点:患者为老年女性,慢性病程,逐渐加重。主要临床表现为骨痛20余年,身高变矮,驼背等骨骼畸形,脆性骨折,近几个月出现抽搐,胸闷和呼吸困难。血液生化检查示血钙明显降低,血磷稍降低,血碱性磷酸酶升高,心肌酶正常,25OHD <2.5 ng/mL。X线片及骨密度检查提示骨质疏松(图2)。
|
| 图2 骨骼的X线表现 Fig.2 X-ray films of bones A: 骨盆相见假骨折(箭头示);B:胸腰椎侧位相可见脊柱后凸畸形、椎体压缩性骨折(箭头示) |
患者病情复杂,诊断思路从抽搐入手,血液生化检查结果提示存在严重的低钙血症,故考虑为低钙血症引起的抽搐。常见的低钙血症原因分为,伴有PTH降低的低钙血症:甲状旁腺功能减退症、骨饥饿综合征等;伴有PTH增高的低钙血症:维生素D不足,维生素D抵抗,甲状旁腺素抵抗,骨吸收抑制剂、双膦酸盐等药物引起的低钙血症,肾脏疾病,肿瘤、急性胰腺炎、急性呼吸性碱中毒引起的循环丢失钙等。患者PTH增高,无维生素D抵抗或假性甲状旁腺功能减退症的特殊体征,无特殊药物服用史,无肾脏疾病、肿瘤等。血液生化检查25OHD<2.5 ng/mL,提示维生素D严重缺乏。患者成年起病,慢性病程,日照及室外活动极少,自幼素食,有维生素D缺乏的高风险因素,且存在骨痛、骨骼畸形、活动障碍,血磷稍低,血碱性磷酸酶、PTH升高,符合骨软化症的临床表现,低钙血症病因为维生素D缺乏。
本例患者最主要的临床特点在于维生素D缺乏引起低钙血症及抽搐,这在当今社会发展水平下少见,易被忽视,往往在早期不能得到准确的诊疗。维生素D3主要由体内的7-脱氧胆固醇在吸收紫外线(290~310 nm)光子的能量转变而来,维生素D2主要由富含维生素D2的食物供给。维生素D经血液循环,经肝脏和肾脏两步酶促羟化反应,依次转化为中间产物25OHD和活性代谢产物1,25(OH)2D[1]。患者近1年日照及室外活动极少,维生素D3合成严重不足,自幼素食,食物中摄取维生素D不足。由于维生素D缺乏,加之饮食中钙摄入不足和吸收减少,最终导致低钙血症。低钙血症使神经兴奋性增加,出现口周、手足麻木,严重时出现手足搐溺,与本患者临床表现相符。
本例患者能否明确诊断维生素D缺乏?维生素D缺乏能否解释患者全部症状呢?维生素D缺乏的界值不一,有研究认为25OHD在20 ng/mL以下为维生素D不足,在10 ng/mL以下为缺乏[2]。在2012年的美国医学研究所(Institute of Medicine,IOM)提出的指南中,建议正常人群维生素D水平保持30 ng/mL以上,20 ng/mL可认为维生素D缺乏[3]。维生素D缺乏与种族相关,亚裔人群中患病率稍高,但亚洲人群肝肾中促进维生素D活化的酶功能无异常,其维生素D缺乏更可能与日照少有关[4]。中国的部分城市维生素D水平的调查发现,中国人群维生素D水平较低,绝经后妇女平均水平在13.2±5.4 ng/mL[5]。本例患者25OHD <2.5 ng/mL,可明确诊断为严重维生素D缺乏。维生素D通过增加肠钙吸收、尿钙回收升高血钙水平,促进骨骼钙化。长期维生素D缺乏,骨矿化不足可引起骨软化症。患者出现骨痛、骨骼畸形、假骨折,血清ALP增高,均符合骨软化症的临床表现,此外,维生素D还影响肌肉的功能。人骨骼肌肉组织中存在维生素D受体(vitamin D receptor,VDR)[6]。维生素D水平与肌力正相关,维生素D缺乏轻症患者会诉肌肉乏力或疼痛,而较高的维生素D水平可减少肌肉无力及摔倒风险[7, 8, 9, 10]。本例患者有乏力,同时存在呼吸困难的症状,测心肌酶正常。这可能与呼吸时胸廓骨骼疼痛,肌肉乏力有关。另外,严重维生素D缺乏和低钙血症的患者会出现神经肌肉过于敏感,包括麻木、肌肉痉挛、喉痉挛、手足抽搐和癫痫,亦有低钙导致的扩张型心肌病报道。而此时仅补充钙磷并不能完全恢复机体的钙磷平衡。
本例患者重要的临床特点在于严重的维生素D缺乏导致低钙血症,出现抽搐。低钙血症出现抽搐的机制在于较低的细胞外钙离子浓度可降低轴突去极化的阈值,神经过于兴奋,可出现癫痫,或者肌肉的强直型收缩。而实际上,低钙血症时,动作电位幅度下降,心肌细胞和骨骼肌细胞的收缩能力是下降的。这也是低钙血症患者出现扩张性心肌病的原因。维生素D缺乏出现低钙抽搐的病案报道在各年龄段均有报道,主要出现在婴幼儿时期。由于维生素D缺乏患儿出生后,血钙快速下降,早期出现低钙血症至癫痫、抽搐报导较常见[11, 12, 13, 14, 15]。也有很多年长婴儿因喂养不当出现维生素D缺乏性佝偻病致癫痫抽搐的病例[16, 17, 18, 19, 20]。在英国一项调查中,,发现因维生素D缺乏出现低钙性抽搐、癫痫的儿童(0~15岁)年患病率可达3.49/1 000 000。两年的调查共筛查出91例患儿。其中,27%为新生儿,87%在1岁以下。种族、喂养方式与维生素D缺乏性抽搐有关,白种人发病率低,82%的患儿为非白种人;55%的患儿为母乳喂养,但饮用配方奶的患儿也可出现低钙性抽搐。另外,维生素D缺乏患儿的影像学检查率低,虽然77%患儿出现了佝偻病的证据,但仅有23例有影像学资料[11, 21]。这些严重维生素D缺乏的患儿中25OHD水平为4.4 ng/mL。
除了婴幼儿,维生素D缺乏在青少年中也较为常见,但认识度不高。调查发现女性更易出现维生素D缺乏,占亚临床维生素D缺乏相当大的比例[22, 23]。北美一项涵盖307人的横断面调查发现24%的青少年存在维生素D缺乏,且黑人所占比例较高。这可能与青春期快速生长有关[24, 25]。青少年佝偻病和骨软化症的临床表现不典型,可能无明显症状或以低钙血症为主要或者首发表现,如手足痉挛,肢体疼痛或者乏力[25],癫痫罕见。骨骼影像学检查常常未见或少见典型佝偻病或者骨软化的特征性改变。老年女性维生素D缺乏的比例较高,常常与骨质疏松及骨折相关,有维生素D缺乏的老年患者出现低钙血症的病例报道,但临床表现多以乏力、发现继发性甲状旁腺功能亢进为主,少有抽搐的报导[26, 27, 28]。
本例患者PTH升高,系继发性甲状旁腺功能亢进。维生素D缺乏的老年女性患者中甲旁亢比例可达17.1%,且更易出现肌力减低[29]。在髋部骨折的患者中,76.7 % 血清25OHD<20 ng/mL,而68.9%会继发甲状旁腺功能亢进症。另一方面,老年人维生素D水平与骨折及骨密度相关,给予维生素D补充治疗,可减少骨折率。25OHD水平<12 ng/mL时,骨密度(bone mineral density,BMD)就与之正相关,但高于这一水平之后相关性消失[30]。中老年妇女人群中,也观察到了25OHD水平与髋骨BMD的正相关[31]。当给予维生素D 800 IU+元素钙1200 mg,非椎体骨折下降32%,髋部骨折下降43%[32]。
对于维生素D缺乏引起的低钙性抽搐治疗,包括短期和长期治疗两方面。短期治疗包括静脉输注钙剂,口服活性维生素D,目的是使血钙快速恢复正常;而长期治疗为佝偻病和骨软化症的治疗,包括口服钙剂和普通维生素D,为了达到维生素D和骨钙足够的储存量,治疗时间至少3个月。若有癫痫发作,可使用抗癫痫药物防止癫痫持续性发作。但在低钙血症纠正后,可停止服用抗癫痫药,因为低血钙所致的癫痫发作是可逆的。低钙血症抽搐或癫痫期间前3个月的推荐维生素D治疗剂量为:1岁以下儿童2 000 IU/d;1~12岁3 000~6 000 IU/d;>12岁,6 000 IU/d。3个月之后的维持剂量可为400 IU/d[33];哺乳期妇女建议维生素D供给量4 000~6 400 IU/d;老年女性维持剂量600~800 IU/ d[3]。 本例患者在抽搐发作期使用静脉补钙和活性维生素D后,血钙基本正常后,给予普通维生素D 治疗,之后采用维持剂量。患者的抽搐症状很快缓解,骨痛逐渐减轻和消失,活动能力恢复。说明维生素D治疗和钙剂补充是治疗严重维生素D缺乏,骨软化症的主要手段。
本患者系老年女性,BMD测量提示明显减低,椎体楔形变,可能还存在原发性骨质疏松症,此种情况国外研究者称为“骨质松软症(osteoporomalcia)”。但是该患者主要骨骼病变以骨软化症为主,因此在补充维生素D和钙剂后,临床症状逐渐缓解,骨量恢复。对于某些骨质疏松症和骨软化症并存,且骨质疏松症为骨质主要病变者,可以考虑采用积极的抗骨质疏松症的治疗,两种治疗可能会产生叠加的良好效果。
综上所述,本文报道了1例罕见的因严重维生素D缺乏出现低钙血症抽搐的老年女性。患者因维生素D缺乏出现骨软化症的表现,如骨痛、骨骼畸形、活动障碍,存在血钙降低,血ALP升高,但这些症状未能引起足够重视。症状逐渐加重,低钙血症引起抽搐后就诊,才考虑到维生素D缺乏、骨软化症的诊断。虽然在目前生活条件下,维生素D严重缺乏致低钙血症及骨软化症少见,但在临床工作中仍需根据可能的危险因素及时识别严重维生素D缺乏的患者,及时补充维生素D和钙剂治疗。
| [1] | 周学瀛,夏维波. 维生素D到底是什么?[J]. 中华骨质疏松和骨矿盐疾病杂志,2015,8:90-92. |
| [2] | Mosekilde L. Vitamin D and the elderly[J]. Clin Endocrinol:Oxf,2005,62:265-81. |
| [3] | Rosen CJ,Abrams SA,Aloia JF,et al. IOM Committee embers respond to Endocrine Society Vitamin D Guideline[J]. J Clin Endocrinol Metab,2012,97:1146-1152. |
| [4] | Stanbury SW,Torkington P,Lumb GA,et al. Asian rickets and osteomalacia:patterns of parathyroid response in vitamin D deficiency[J]. Proc Nutr Soc,1975,34:111-117. |
| [5] | Zhao J,Xia W,Nie M,et al. The levels of bone turnover markers in Chinese postmenopausal women:Peking Vertebral Fracture Study[J]. Menopause,2011,18:1237-1243. |
| [6] | Bischoff HA,Borchers M,Gudat F,et al. In situ detection of 1,25-dihydroxyvitamin D3 receptor in human skeletal muscle tissue[J]. Histochem J,2001,33:19-24. |
| [7] | Bischoff HA,Stahelin HB,Urscheler N,et al. Muscle strength in the elderly:its relation to vitamin D metabolites[J]. Arch Phys Med Rehabil,1999,80:54-58. |
| [8] | Priemel M,Von Domarus C,Klatte TO,et al. Bone mineralization defects and vitamin D deficiency:histomorphometric analysis of iliac crest bone biopsies and circulating 25-hydroxyvitamin D in 675 patients[J]. J Bone Miner Res,2010,25:305-312. |
| [9] | Bischoff-Ferrari HA,Dawson-Hughes B,Staehelin H B,et al. Fall prevention with supplemental and active forms of vitamin D:a meta-analysis of randomised controlled trials[J]. BMJ,2009,339:b3692. |
| [10] | Murad MH,Elamin KB,Abu Elnour NO,et al. Clinical review:the effect of vitamin D on falls:a systematic review and meta-analysis[J]. J Clin Endocrinol Metab,2011,96:2997-3006. |
| [11] | Gross ML,Tenenbein M,Sellers EA. Severe vitamin D deficiency in 6 Canadian First Nation formula-fed infants[J]. Int J Circumpolar Health,2013,72:20-44. |
| [12] | Hatun S,Ozkan B,Orbak Z,et al. Vitamin D deficiency in early infancy[J]. J Nutr,2005,135:279-282. |
| [13] | Erdeve O,Atasay B,Arsan S,et al. Hypocalcemic seizure due to congenital rickets in the first day of life[J]. Turk J Pediatr,2007,49:301-303. |
| [14] | Soliman A,Salama H,Alomar S,et al. Clinical,biochemical,and radiological manifestations of vitamin D deficiency in newborns presented with hypocalcemia[J]. Indian J Endocrinol Metab,2013,17:697-703. |
| [15] | Thomas TC,Smith JM,White P C,et al. Transient neonatal hypocalcemia:presentation and outcomes[J]. Pediatrics,2012,129:e1461-1467. |
| [16] | Ahmed I,Atiq M,Iqbal J,et al. Vitamin D deficiency rickets in breast-fed infants presenting with hypocalcaemic seizures[J]. Acta Paediatr,1995,84:941-942. |
| [17] | Robinson PD,Hogler W,Craig ME,et al. The re-emerging burden of rickets:a decade of experience from Sydney[J]. Arch Dis Child,2006,91:564-568. |
| [18] | Ladhani S,Srinivasan L,Buchanan C,et al. Presentation of vitamin D deficiency[J]. Arch Dis Child,2004,89:781-784. |
| [19] | Orbak Z,Karacan M,Doneray H,et al. Congenital rickets presenting with hypocalcaemic seizures[J]. West Indian Med J,2007,56:364-367. |
| [20] | Al-Atawi MS,Al-Alwan IA,Al-Mutair AN,et al. Epidemiology of nutritional rickets in children[J]. Saudi J Kidney Dis Transpl,2009,20:260-265. |
| [21] | Basatemur E,Sutcliffe A. Incidence of hypocalcemic seizures due to vitamin D deficiency in children in the United Kingdom and Ireland[J]. J Clin Endocrinol Metab,2015,100:E91-95. |
| [22] | Lehtonen-Veromaa M,Mottonen T,Irjala K,et al. Vitamin D intake is low and hypovitaminosis D common in healthy 9-to 15-year-old Finnish girls[J]. Eur J Clin Nutr,1999,53:746-751. |
| [23] | Das G,Crocombe S,Mcgrath M,et al. Hypovitaminosis D among healthy adolescent girls attending an inner city school[J]. Arch Dis Child,2006,91:569-572. |
| [24] | Moncrieff MW,Lunt HR,Arthur LJ. Nutritional rickets at puberty[J]. Arch Dis Child,1973,48:221-224. |
| [25] | Narchi H,El Jamil M,Kulaylat N. Symptomatic rickets in adolescence[J]. Arch Dis Child,2001,84:501-503. |
| [26] | Avery PG,Arnold IR,Hubner PJ,et al. Cardiac failure secondary to hypocalcaemia of nutritional osteomalacia[J]. Eur Heart J,1992,13:426-427. |
| [27] | Aldasouqi S,Glassy CM,Glassy MS,et al. Asymptomatic severe hypocalcemia secondary to vitamin d deficiency in an elderly patient[J]. Case Rep Endocrinol,2011,2011:830952. |
| [28] | Rimaniol JM,Authier FJ,Chariot P. Muscle weakness in intensive care patients:initial manifestation of vitamin D deficiency[J]. Intensive Care Med,1994,20:591-592. |
| [29] | De Souza Genaro P,De Medeiros Pinheiro M,Szejnfeld VL,et al. Secondary hyperparathyroidism and its relationship with sarcopenia in elderly women[J]. Arch Gerontol Geriatr,2015,60:349-353. |
| [30] | Ooms ME,Lips P,Roos JC,et al. Vitamin D status and sex hormone binding globulin:determinants of bone turnover and bone mineral density in elderly women[J]. J Bone Miner Res,1995,10:1177-1184. |
| [31] | Holick MF. High prevalence of vitamin D inadequacy and implications for health[J]. Mayo Clin Proc,2006,81:353-373. |
| [33] | Chapuy MC,Arlot ME,Duboeuf F,et al. Vitamin D3 and calcium to prevent hip fractures in the elderly women[J]. N Engl J Med,1992,327:1637-1642. |
| [33] | Hogler W. Complications of vitamin D deficiency from the foetus to the infant:one cause,one prevention,but who's responsibility?[J]. Best Pract Res Clin Endocrinol Metab,2015,29:385-398. |
| (收稿日期:2016-02-05) |

