扩展功能
文章信息
- 杨驰, 洪文明, 周律, 程宏伟, 王斌
- 颅眶沟通脑膜瘤的显微外科治疗
- 国际神经病学神经外科学杂志, 2019, 46(6): 662-664
-
文章历史
收稿日期: 2019-08-28
修回日期: 2019-10-12
颅眶沟通脑膜瘤是最常见的颅眶沟通肿瘤。患者常呈现眼球突出、视力下降等症状。因为该脑膜瘤颅眶沟通,手术难度更大,熟练的显微外科手术可有效切除肿瘤,改善患者症状。本文回顾性分析2018年1月至2019年7月安徽医科大学第一附属医院神经外科3例颅眶沟通脑膜瘤患者的临床资料,并结合文献探讨颅眶沟通脑膜瘤的影像学特征、治疗策略及患者预后情况。现将结果总结如下。
1 资料与方法 1.1 临床资料(见表 1):| 例 序 |
性 别 |
年龄 (y) |
临床症状 | 病程 (月) |
肿瘤大小 (mm×mm×mm) |
(手术方式) | 术后病理 | MRI随访 时间(月) |
结果 |
| 1 | 女 | 78 | 右眼突出伴视力下降 | 24 | 44×37×40 | 额颞眶颧入路 | 脑膜瘤 | 10 | 无复发 |
| 2 | 女 | 51 | 右眼球突出 | 6 | 17×14×21 | 眶额颧入路 | 倾向于脑膜瘤 | 4 | 无复发 |
| 3 | 女 | 41 | 右眼球突出伴眼睑下垂视力下降 | 72 | 14×22×10.8 | 额颞眶颧入路 | 脑膜瘤 | 4 | 无复发 |
3例颅眶沟通脑膜瘤患者,均为女性;年龄为41~78岁,平均年龄56.7岁。病程时间6~72月,平均病程34个月。临床表现均有眼球突出。术前均行头颅CT及MRI检查,明确为颅眶沟通肿瘤。其中2例行眶部CT三维重建,备导航用。其中1例CT显示眶壁骨质增厚,其余2例CT显示眶壁骨质完整,未见破坏。另外,其中1例长入眶内的蝶骨脊内侧脑膜瘤患者还接受了头颅MRA检查,显示病灶累及右侧海绵窦,大脑中动脉及颈外动脉对肿瘤供血。MRI结果显示肿瘤最大径为21 mm~44 mm, 肿瘤呈颅内沟通团块、条索状信号。增强扫描可见其明显均匀强化。其中颅内部分位于蝶骨脊2例,鞍区1例。肿瘤侵入眶内部分包绕视神经1例,压迫视神经2例。
病人在全麻下进行开颅肿瘤显微切除术。患者手术体位均为仰卧位,根据肿瘤生长特点选择具体手术入路:2例患者采取额颞眶颧入路,1例采取眶额颧入路。颅内部分肿瘤显微切除后,高速磨钻磨开视神经管显露视神经管内肿瘤。另通过铣刀离断颧弓,铣开眶部骨质,获得眶内操作空间,通过分离眶筋膜,显露肿瘤眶内部分。对眶内脑膜瘤进行显微切除。人工免缝合补片等对颅底缺损部分进行修补。术毕,还纳颧弓及眶部骨瓣,通过连接片进行修复固定。
2 结果3例颅眶沟通脑膜瘤均成功实施肿瘤显微切除。2例肿瘤全切,1例肿瘤近全切除。术后病理均证实为脑膜瘤。术后患者眼球突出改善均明显改善;患者视力改善2例,视力较术前无明显改善1例。术后未见脑脊液漏,颅内感染等严重并发症。术后随访4~10个月,平均6个月,未见肿瘤复发。典型病例见图 1,2。
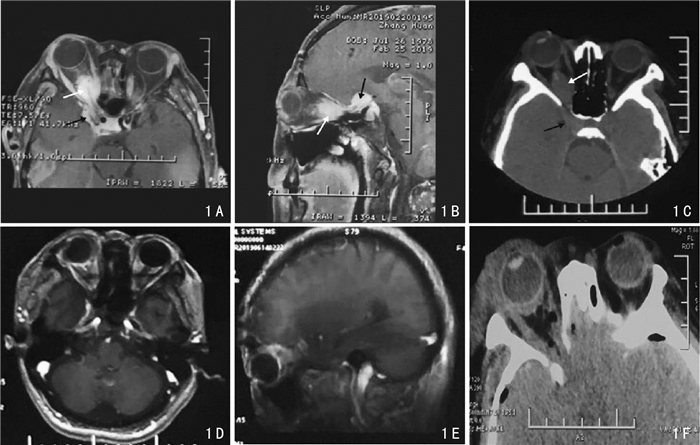
|
| 图 1 典型病例一颅眶沟通脑膜瘤患者手术资料 |
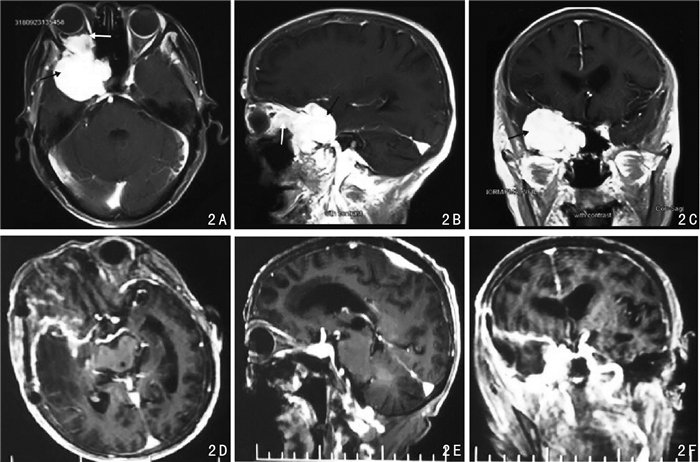
|
| 图 2 典型病例二颅眶沟通脑膜瘤患者手术资料 |
图 1患者,女,41岁,主诉:右眼球突出伴视力下降7年。图A.B.C为术前影像资料,其中图A, B, C黑色箭头指示肿瘤颅内部分,白色箭头指示肿瘤眶内部分,其二者通过视神经管相延续,且在眶内有占位效应,右侧眼球较对侧突出明显;图D.E.F为术后影像学检查,显示肿瘤全切,术区干净。
图 2患者,女,78岁,主诉:头痛头晕伴右眼睑下垂2年。图A.B.C为术前影像资料,其中图A, B, C黑色箭头指示肿瘤颅内部分,白色箭头指示肿瘤眶内部分,二者相互沟通,且眶内占位效应明显,右侧眼球突出;图D.E.F为术后影像学检查,显示肿瘤近全切除。患者术后平稳恢复,顺利出院。
3 讨论颅眶沟通脑膜瘤患者常因眼球突出、视力下降、眼球活动障碍、视野受损等症状就诊[1-3]。仅仅关注眼部症状,容易漏诊、误诊。本组3例患者均有不同程度的眼球突出,因此,可建议眼球突出患者行颅脑CT及MRI检查,以明确患者是否存在颅眶沟通肿瘤[4]。
而在颅眶沟通肿瘤中,除本组中报道的脑膜瘤外,还有神经鞘瘤、纤维瘤等良性肿瘤,以及胶质瘤、泪腺癌、转移瘤、肉瘤等有恶性肿瘤[1, 5, 6]。回顾性分析近两年来我科收治的颅眶沟通肿瘤,显示脑膜瘤约达80%,支持文献报道的观点:颅眶沟通肿瘤中最常见的病理类型是脑膜瘤[1, 7]。文献报道所报道的胶质瘤等恶性肿瘤[8],未见相关病例,显示了颅眶肿瘤相对较好的预后。
明确诊断的颅眶沟通脑膜瘤,首选手术治疗[9, 10]。手术切除肿瘤释放眶内容积,降低颅眶压力,解除眼球及视神经的压迫,从而改善眼球突出及视力下降的问题。但颅眶沟通肿瘤,涉及颅底及眼眶,眼眶病变处理经验的欠缺可能是制约神经外科医生切除肿瘤的一个重要因素。因此必要时可联合眼科一起手术。手术入路包括翼点入路、眶额入路和眶颧入路[5, 11-13]。其中翼点入路可有效磨除前床突、蝶骨脊、眶顶外侧壁,显露视神经孔、眶上裂等结构,适用于位于中颅窝、蝶鞍区和眶外侧部的肿瘤;眶额入路可扩大暴露眶部及前颅底外还能通过打开眶上壁,对眶内充分减压,改善眼球压迫,可用于位于颅眶内侧、眶顶外侧和前颅底肿瘤;眶颧入路则可通过铣刀铣开额颞部、眶上及眶外侧壁、颧弓骨质,获得广泛操作空间,适用于颞下窝、海绵窦、脚间池的肿瘤[13-15]。本组3例患者根据术前影像资料,选择了相应的手术方式,手术结果总体较满意。术毕,重建术中磨开的颅底,以减少脑脊液漏、颅内感染的发生。颧弓、眶上壁等骨瓣复位、固定牢靠,可以减少骨质缺损所造成的眼球移动、皮肤塌陷等问题。为了减少患者并发症,混合现实技术有助于获得更好的手术效果[16]。另外,随着神经内镜技术的发展,通过内镜扩大经鼻入路可以处理一部分颅眶沟通脑膜瘤。此手术主要适用于位于蝶骨平台、鞍结节及中线部前颅底部位肿瘤。肿瘤长入视神经管部分,可通过磨钻磨开后予以切除。但受限于内镜学习曲线的过程,此手术对术者要求极高。且内镜扩大磨除颅底骨质,术后颅底重建修补要求高,以减少术后脑脊液漏,颅内感染等风险。
颅眶沟通脑膜瘤是最常见的颅眶沟通肿瘤,经颅眶显微外科切除肿瘤是其首选治疗方式,合理的入路选择可有效切除病变,改善患者症状。确切的颅底重建及骨瓣复位可减少术后并发症的发生。
| [1] |
吴桐, 孙丰源, 唐东润, 等. 颅眶交界性肿瘤的临床特征及治疗[J]. 中华眼科杂志, 2013, 49(6): 531-535. DOI:10.3760/cma.j.issn.0412-4081.2013.06.012 |
| [2] |
He H, Li W, Cai M1, et al. Outcomes After Pterional and Supraorbital Eyebrow Approach for Cranio-Orbital Lesions Communicated via the Supraorbital Fissure-A Retrospective Comparison[J]. World Neurosurg, 2019, 129: e279-e285. DOI:10.1016/j.wneu.2019.05.128 |
| [3] |
张晓斌, 王泰敏, 王浩, 等. 鼻侧切开额眶联合入路治疗鼻颅眶沟通肿瘤[J]. 中国耳鼻咽喉头颈外科, 2010, 17(11): 607-608. |
| [4] |
姚树勋. 颅眶沟通肿瘤(附33例报告)[J]. 中国神经精神疾病杂志, 1991, 17(6): 343-345. |
| [5] |
Liu Y, Ma JR, Xu XL. Transcranial surgery through pterional approach for removal of cranio-orbital tumors by an interdisciplinary team of nurosurgeons and ophthalmologists[J]. Int J Ophthalmol, 2012, 5(2): 212-216. |
| [6] |
邓跃飞, 陈斌, 吴锦铨, 等. 颅鼻眶恶性沟通瘤显微手术12例[J]. 中华显微外科杂志, 2012, 35(4): 334-336. DOI:10.3760/cma.j.issn.1001-2036.2012.04.027 |
| [7] |
Twaij S, Viswanathan P, Page AB. Acute traumatic orbital cerebrospinal fluid cystocele mimicking orbital abscess[J]. J AAPOS, 2009, 13(5): 491-493. DOI:10.1016/j.jaapos.2009.05.014 |
| [8] |
He H, Li W, Liang C, et al. Eyebrow Incision for Combination Supraorbital Minicraniotomy with Orbital Osteotomy: Application to Cranio-Orbital Lesions[J]. World Neurosurg, 2018, 114: e631-e640. DOI:10.1016/j.wneu.2018.03.043 |
| [9] |
Dehdashti AR, Ganna A, Witterick I, et al. Expandedendoscopic endonasal approach foranterior cranial baseand suprasellar lesions: indications and limitations[J]. Neu-rosurgery, 2009, 64: 677-687. |
| [10] |
Rose GE, Gore SK, Plowman NP. Cranio-orbital Resection Does Not Appear to Improve Survival of Patients With Lacrimal Gland Carcinoma[J]. Ophthalmic Plast Reconstr Surg, 2019, 35(1): 77-84. DOI:10.1097/IOP.0000000000001177 |
| [11] |
Jian T, Sun F, Tang D, et al. Clinical analysis of transcranial orbitotomy approach on cranio-orbital tumors[J]. J Craniofac Surg, 2015, 26(2): 441-446. DOI:10.1097/SCS.0000000000001346 |
| [12] |
Fliss DM, Zucker G, Cohen A, et al. Early outcome and complications of the extended subcranial approach to the anterior skull base[J]. Laryngoscope, 1999, 109: 153-160. DOI:10.1097/00005537-199901000-00029 |
| [13] |
Rohde V, Schaller K, Hassler W. The combined pterional and orbitocygomatic approach to extensive tumours of the lateral and latero-basal orbit and orbital apex[J]. Acta Neurochir, 1995, 132(1-3): 127-130. DOI:10.1007/BF01404859 |
| [14] |
杜长生, 李钟铭, 王建祯, 等. 颅眶沟通性肿瘤显微手术探讨[J]. 中华神经外科杂志, 2018, 24(12): 897-899. |
| [15] |
刘志雄, 刘运生, 袁贤瑞, 等. 颅眶沟通瘤的显微手术治疗及颅底缺损修复[J]. 中国现代医学杂志, 2009, 19(12): 1832-1834. DOI:10.3969/j.issn.1005-8982.2009.12.019 |
| [16] |
张越琦, 李学军. 混合现实技术辅助神经外科精准手术研究进展[J]. 国际神经病学神经外科杂志, 2019, 46(2): 217-222. |
 2019, Vol. 46
2019, Vol. 46



