扩展功能
文章信息
- 高辉, 李君, 陈鑫, 刘劲芳, 曹浪平, 何世花, 胡玲
- GAO Hui, LI Jun, CHEN Xin, LIU Jing-Fang, CAO Lang-Ping, HE Shi-Hua, HU Ling
- 护士为主导的多学科团队协作营养管理模式在神经重症患者中的应用
- Nutritional management by a nurse-led multidisciplinary team in neurocritical care patients
- 国际神经病学神经外科学杂志, 2019, 46(6): 657-661
- Journal of International Neurology and Neurosurgery, 2019, 46(6): 657-661
-
文章历史
收稿日期: 2019-08-17
修回日期: 2019-10-12
神经外科重症患者(如颅脑创伤、脑肿瘤、脑血管病、颅内炎性病等),具有起病急、病情重、预后不良等特点,机体处于高代谢、高分解状态,机体消耗急剧增大,常出现明显的负氮平衡,严重者可导致全身炎症反应,导致病死率和致残率增加[1-2]。患者多因意识障碍不能自主进食,只能依靠肠内营养与肠外营养提供营养。早期肠内营养支持是改善神经科重症患者营养状况、优化治疗的重要措施[3-4]。在临床工作中,主治医生更专注于患者的诊疗方案,营养师无法及时了解患者需求,护士作为重症患者的直接照顾者,在营养风险筛查、持续评估、营养支持实施和效果评价中发挥重要作用。本院自2017年1月对神经外科重症患者采用护士主导的MDT营养管理模式进行营养支持治疗,获得良好效果,现将结果报告如下。
1 资料与方法 1.1 一般资料选择2017年1月至2018年12月在我院就诊的神经外科重症患者作为研究对象,纳入标准:①符合神经外科疾病的诊断标准,无其他部位严重多发伤,入院24h内格拉斯哥昏迷评分(Glasgow Coma Scale, GCS)3~8分;②年龄≥18岁,性别不限;③患者入住ICU时间>1周;④患者直系亲属对研究知情并签署知情同意书。排除标准:①合并营养代谢类疾病;②入组前1周内合并严重感染性疾病;③合并完全性肠梗阻、严重的短肠综合征、肠弛缓、胃肠道出血或缺血、各种休克患者;④有胃肠手术史者;共纳入患者81例,对照组39例,其中男22岁,女17例;年龄(47.13±12.69)岁;颅脑创伤16例,脑出血13例,脑脓肿2例,脑肿瘤4例,脑积水4例;治疗方式:手术治疗32例,非手术治疗7例。研究组42例,其中男25例,女17例;年龄(48.06±13.74)岁;颅脑创伤14例,脑出血16例,脑肿瘤7例,脑积水4例,颅内感染1例;治疗方式:手术治疗35例,非手术治疗7例。两组患者一般资料相比较差异均无统计学意义(P>0.05)。
1.2 研究方法对照组予以常规的肠内营养支持,由主治医师对患者进行营养风险筛查及营养评定,再根据患者病情判定营养介入时机、制定营养方案,护理人员严格遵循医嘱,在肠内营养过程中观察有无误吸、反流、腹泻、呕吐等并发症的发生。
研究组给予护士为主导的MDT营养管理模式,具体实施方案为:①组建MDT营养管理团队由护理部主任担任组长,成员由医师、护理人员、营养师、药师、各科专家和康复治疗师组成。管床医师负责病例资料的汇总和筛选,主治医师协调营养师、药师、其他科室专家及康复治疗师完成病情评估和营养方案制定,病房护士长承担协调护士责任,负责MDT会议总调度和沟通,营养专科护士负责MDT讨论结果记录及患者的营养实施。②小组成员培训营养师和各科专家开展对组员的临床营养指南、营养基础知识、筛查、营养评估、营养支持知识教育和培训,培训后对组员进行理论考核。③MDT管理流程见图 1患者入院8h内由护理人员和主治医师完成NRS2002的初步筛查和最终筛查,综合护士和医师筛查结果,对NRS2002评估≥3分者完成营养评定、误吸风险、胃肠道功能评估等,综合医护评估结果确定是否需要MDT会诊。需要MDT会诊者由协调护士完成会诊组织工作。根据MDT的最终诊疗意见,营养护士负责诊疗营养支持方案落实,实施过程中医护紧密配合,持续动态评估患者营养状态及肠内营养的耐受性,根据评估结果,确定是否需要MDT再次会诊。
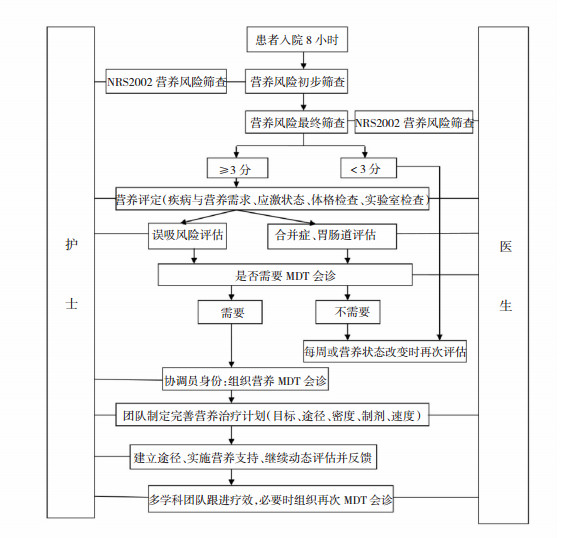
|
| 图 1 MDT管理流程 |
① 两组患者NRS20002营养风险筛查率,定义为实施人数/总人数×100%;②两组肠内营养治疗的时间和早期肠内营养(24~48 h开启肠内营养)实施率;③两组营养前和营养后2周时患者Hb、Alb、PAB水平;④两组治疗期间并发症发生率,包括误吸、返流、腹泻、呕吐、消化道出血;⑤两组患者实施期间的患者家属满意度,采用单维度评分,分非常满意、满意、基本满意和不满意4个选项,非常满意和满意患者所占百分比定义为满意度。
1.4 统计学方法采用SPSS 23.0进行统计学数据分析,计量资料采用均数±标准差表示,组间比较采用独立样本t检验,组内比较采用配对t检验,计数资料采用率或百分比表示,采用χ2检验比较,P < 0.05为差异有统计学意义。
2 结果 2.1 两组患营养风险筛查率相比较对照组营养风险筛查率为61.54%,研究组42例患者均完成营养风险筛查,两组营养风险筛查率相比较差异有统计学意义(P < 0.05)。见表 1。
| 组别 | n | 营养风险 筛查/例 |
无营养风险 筛查/例 |
营养风险 筛查率/% |
| 对照组 | 39 | 13 | 26 | 61.54 |
| 研究组 | 42 | 42 | 0 | 100 |
| χ2 | 14.294 | |||
| P | < 0.001 |
研究组肠内营养实施时间短于对照组,早期肠内营养实施率高于对照组,差异均有统计学意义(P < 0.05)。见表 2。
| 组别 | 例数 | 营养实施时间(h) | 早期肠内营养实施率[例(%)] |
| 对照组 | 39 | 42.37±13.86 | 31(79.49) |
| 研究组 | 42 | 36.24±8.76 | 41(97.62) |
| t/χ2 | 3.997 | 5.021 | |
| P | < 0.001 | 0.025 |
干预前,2组患者ALB、Hb、PAB水平相比较差异均无统计学意义(P>0.05),干预后研究组ALB、Hb、PAB水平均高于对照组,差异均有统计学意义(P < 0.05)。见表 3。
| 组别 | 例数 | 时间 | ALB(g/L) | Hb(g/L) | PAB(mg/L) |
| 对照组 | 39 | 干预前 | 39.13±5.42 | 128.49±10.67 | 259.12±41.67 |
| 干预后 | 32.13±4.08① | 111.65±11.47① | 228.24±32.85① | ||
| 研究组 | 42 | 干预前 | 39.81±5.87 | 129.08±12.65 | 262.47±38.65 |
| 干预后 | 38.02±5.13② | 126.38±12.05② | 258.03±36.24② | ||
| 注:与干预前相比较,①P < 0.05;与同期对照组相比较,②P < 0.05。 | |||||
研究组误吸、反流、腹泻、呕吐发生率低于对照组,差异有统计学意义(P < 0.05),研究组消化道出血低于对照组,但差异无统计学意义(P>0.05)。见表 4。
| 组别 | 例数 | 误吸 | 反流 | 腹泻 | 呕吐 | 消化道出血 |
| 对照组 | 39 | 18(46.15) | 13(33.33) | 15(38.46) | 9(23.08) | 3(7.69) |
| 研究组 | 42 | 6(15.38) | 3(7.69) | 5(12.82) | 1(2.56) | 0(0.00) |
| χ2 | 9.850 | 8.751 | 7.670 | 6.206 | 1.545 | |
| P | 0.002 | 0.003 | 0.006 | 0.013 | 0.214 |
研究组患者家属满意率显著高于对照组,差异有统计学意义(P < 0.05)。见表 5。
| 组别 | 例数 | 非常满意 | 满意 | 基本满意 | 不满意 | 满意率 |
| 对照组 | 39 | 14(35.90) | 16(41.03) | 8(20.51) | 1(2.56) | 30(76.92) |
| 研究组 | 42 | 28(66.67) | 13(30.95) | 1(2.38) | 0(0.00) | 41(97.62) |
| χ2 | 6.206 | |||||
| P | 0.013 |
多项研究均显示[5-7],合理的肠内营养支持有利于神经外科重症患者全身营养状态和神经功能恢复,减少治疗期间各种并发症。2008年国家有关文件指出完整的临床营养工作步骤,应包括营养筛查、实验室检查、营养评价、营养诊断、营养支持和治疗效果评价等步骤[8],这样复杂而连续的营养支持和营养管理需要多学科来完成,以对患者提供精准化和个体化的营养支持治疗。
MDT是一种新的管理思路,对患者的管理由个体转为团队,以患者为核心,以循证医学为理念,多学科发挥基础作用,团队合作推动多学科发展[9]。既往研究[10-12]显示,MDT在缩短患者术前禁食时间,促进患者的快速康复,改善患者的营养状态和心理状态均获得良好效果。既往MDT研究中,多将医生作为MDT的主导者,护士没有太多的主导权。但神经科重症患者的营养管理中,护士是与患者接触最为紧密的健康照护者,在营养管理MDT工作的启动、运行和成员之间的沟通过程中发挥不可替代的作用。以护士为主导的营养管理模式有利于营养支持的实施[13-15]。目前护士主导MDT营养管理模式在急性胰腺炎[16]、胃癌化疗[17]等患者营养管理中均显示出明显的优势,但国内尚未见于神经外科重症患者的报道。本研究制定的MDT营养管理流程中强化了护士在营养管理中的主导地位,经临床应用显示,护士在MDT营养管理整个过程中均发挥重要作用。
对危重症患者的营养支持治疗首先要准确判定其营养状况和营养风险,以免发生相关不良反应。既往研究[5, 6]显示,多数研究在给予患者营养支持时并未描述患者的营养风险及营养状态,本研究结果显示,对照组患者肠内营养前NRS2002评估患者仅为61.54%。而营养风险与神经系统危重患者的营养状况密切相关,说明既往的营养管理模式存在改进空间。本研究结果同时显示,研究组患者NRS2002评估率为100%,这与MDT营养管理模式将NRS2002风险评估作为MDT启动因素相关,也说明MDT营养管理模式启动时即重视患者既往营养因素和病情严重程度,对进一步的营养实施具有一定指导作用。
既往研究[18, 19]显示,早期营养支持介入可满足患者营养需求,降低并发症发生率,促进机体神经功能恢复。本研究结果显示,对照组早期肠内营养实施率低于研究组。结果提示,通过多学科专家的共同决策,有利于早期明确患者是否适合肠内营养介入,提高早期肠内营养实施率,对改善预后具有积极影响。本研究结果同时显示,干预后研究组患者HB、ALB、PAB均高于对照组,结果提示MDT营养管理模式有利于改善患者营养状态,考虑与护士主导下完善的营养风险评估、有效的早期肠内营养干预、针对性的肠内营养干预方式和完备的营养干预监测等有关。本研究结果显示,研究组误吸、反流、腹泻、呕吐发生率低于对照组,考虑与MDT营养管理模式通过组员培训、专家会诊、持续的评估和跟踪监测,提高了护理人员对并发症风险控制能力,有助于减少并发症的发生率。本研究结果显示,研究组患者家属满意率高于对照组,考虑与MDT营养管理模式增加了护患交流,增加了对医护人员的理解有关。
综上所述,基于护士主导的MDT营养管理模式用于神经外科重症患者可提高营养风险筛查率,缩短肠内营养介入时间,提高早期肠内营养实施率,改善患者营养状态,减少术后并发症发生率,有利于建立良好护患关系,值得临床推广应用。
| [1] |
Acosta Escribano J, Herrero Meseguer I, Conejero Garcia-Quijada R.et al. Guidelines for specialized nutritional and metabolicsupport in the critically—ill patient: Update. Consensus SEMICYUC—SENPE:Neurocritical patient[J]. Nutr Hosp, 201l, 26(Suppl 2): 72-75. |
| [2] |
Foley N, Marshall S, Pikul J, et al. Hypermetabolism followingmoderate to seveIt traumatic acute brain injury:a systematicreview[J]. J Neurotrauma, 2008, 25(12): 1415-1431. |
| [3] |
Chiang YH, Chao DP, Chu SF, et al. Early enteral nutrition and clinical outcomes of severe traumatic brain injury patients in acute stage: a multi-center cohort study[J]. Neurotrauma, 2012, 29(1): 75-80. |
| [4] |
王龙珍, 钱叶红, 陆志斌, 等. 早期肠内营养支持在神经外科危重患者治疗中的应用价值[J]. 中外医学研究, 2019, 17(01): 36-38. |
| [5] |
曹静, 徐金妹, 卢艳媚, 等. 神经外科重症患者早期肠内营养支持并发症的护理分析[J]. 齐鲁护理杂志, 2016, 22(12): 92-93. |
| [6] |
吴娟, 赵琳, 童孜蓉, 等. 标准化肠内营养实施对神经外科重症病人的效果影响[J]. 全科护理, 2018, 16(14): 1727-1729. |
| [7] |
Jia K, Tong X, Liang F. Effects of sequential nutritional support on nutritional status and expression of regulatory T lymphocyte in patients with early severe traumatic brain injury[J]. Neuropsychiatri Dis Treat, 2018, 14: 1561-1567. |
| [8] |
中华医学会肠外肠内营养学分会神经疾病营养支持学组. 神经系统疾病肠内营养支持操作规范共识(2011版)[J]. 中华神经科杂志, 2011, 44(11): 787-791. |
| [9] |
高扬, 邵雨辰, 苏明珠, 等. 癌症患者的多学科团队协作诊疗模式研究进展[J]. 中国医院管理, 2019, 39(3): 34-37. |
| [10] |
徐春艳, 刘瑾, 陈玲. 多学科协作诊治模式下肝癌围手术期患者护理方案的研究[J]. 护理管理杂志, 2017, 17(3): 217-219. |
| [11] |
刘蕊, 田梅梅, 尹小兵, 等. 基于快速康复外科理念的多学科协作模式缩短髋膝关节置换术前禁食时间的应用研究[J]. 同济大学学报(医学版), 2017, 38(3): 98-102. |
| [12] |
曾巧苗, 陈文凤, 张京慧, 等. 头颈部肿瘤放疗患者的多学科营养管理实践[J]. 护理学杂志, 2019, 34(11): 97-101. |
| [13] |
冯升, 成磊, 冯一, 等. 护士主导的多学科团队在重症患儿营养管理中的作用[J]. 护理学杂志, 2018, 33(8): 1-4. |
| [14] |
Dux C, Lim SC, Jeffree R, et al. Improving nutrition care for neurosurgery patients through a nurse-led transition feeding protocol[J]. Nutr Diet, 2019, 76(2): 158-165. |
| [15] |
曹岚, 王湘, 李君., 等. 营养支持护理专科小组的临床实践效果[J]. 护理学杂志, 2016, 31(7): 82-84. |
| [16] |
孔盼盼. 多学科个体化营养支持对急性胆源性胰腺炎患者应用效果[J]. 现代消化及介入诊疗, 2019, 24(2): 168-170. |
| [17] |
郭苗苗, 耿琪玮, 王淑安, 等. 多学科合作的个案管理在胃癌术后化疗患者营养支持中的应用[J]. 临床与病理杂志, 2018, 38(10): 2197-2202. |
| [18] |
苑玉存, 田强, 王芬, 等. 不同肠内营养时机对老年高血压脑出血术后临床疗效分析[J]. 湖南师范大学学报(医学版), 2015, 12(2): 76-78. |
| [19] |
张严国, 王孟阳, 阂强, 等. 重症脑出血患者行经皮胃镜下空肠造瘘术肠内营养的时机选择[J]. 内科急危重症杂志, 2018, 24(3): 63. |
 2019, Vol. 46
2019, Vol. 46




