扩展功能
文章信息
- 符星, 杨治权, 向鹏, 樊天禹, 傅迎旭, 尹江柳, 张帅
- FU Xing, YANG Zhi-Quan, XIANG Peng, FAN Tian-Yu, FU Ying-Xu, YIN Jiang-Liu, ZHANG Shuai
- 88例面肌痉挛显微血管减压术临床研究
- Experience in microvascular decompression for 88 patients with hemifacial spasm
- 国际神经病学神经外科学杂志, 2019, 46(6): 654-656
- Journal of International Neurology and Neurosurgery, 2019, 46(6): 654-656
-
文章历史
收稿日期: 2019-10-26
修回日期: 2019-12-23
2. 中南大学湘雅医院神经外科, 湖南省长沙市 410008
2. Department of Neurosurgery, Xiangya Hospital, Central South University, Changsha, China, 410008
面肌痉挛为神经外科常见疾病,主要症状为阵发性一侧面肌不自主抽搐,发病人群以中老年为主。微血管减压术为治疗面肌痉挛的首选治疗方法,具有创伤小,治愈率高的优势,且不损伤血管与神经功能[1]。但部分面肌痉挛患者进行微血管减压术后会出现不同时期的延迟治愈和复发,产生面瘫、听力障碍等并发症[2]。脑干听觉诱发电位是反映脑干功能的一项敏感指标,在短声刺激下引起的神经冲动能经耳蜗神经和脑干听觉传导通路产生电活动。术中脑干听觉诱发电位的监测能够判断听力是否出现不可逆性损伤,提醒手术操作者暂缓或停止可能影响损伤听觉通路的操作,待诱发电位的波形恢复后再进一步操作。本科2017年12月至2018年11月期间采用微血管减压术结合脑干听觉诱发电位监测治疗面肌痉挛88例,均获得成功随访,现将治疗体会总结如下。
1 资料与方法 1.1 一般资料2017年12月至2018年11月期间本院神经外科采用微血管减压术治疗面肌痉挛88例,均成功随访。其中男30例,女58例;年龄26~71岁,平均年龄(52.7±6.7)岁;病史1个月~22年,平均(2.3±1.5)年。左侧40例,右侧48例。按Shorr等[3]制定的痉挛强度分级标准,1级2例,2级31例,3级41例,4级14例。具体标准如下:1级,外部刺激引起瞬目增多或面肌轻度颤动;2级,眼睑、面肌自发轻微颤动,无功能障碍;3级,痉挛明显,有轻微功能障碍;4级,严重痉挛和功能障碍。术前诊断依据患者典型一侧面部抽搐症状。
1.2 纳入及排除标准纳入标准:所有患者均行常规头颅磁共振成像(MRI)平扫与三维快速稳态进支动成像扫描(3D-FIESTA),明确责任血管;术前经肉毒毒素治疗无效;术前经针灸、理疗治疗无效。排除标准:无法排除继发致病因素。
1.3 伦理学方法本研究方案及方法经本院医学伦理委员会批准进行,研究过程以及研究方法均符合赫尔辛基宣言,纳入研究的对象均为自愿加入本次研究,且符合知情同意原则,患者本人或家属书面签署《知情同意书》。
1.4 手术方法 1.4.1 微血管减压术患者全身麻醉后,3/4侧俯卧位,颈部前屈,突出患侧乳突位置。耳后做4 cm左右横切口,乳突根部取出骨瓣(如乳突开放,用骨蜡严密封堵)。切开硬膜,显微镜下缓慢释放桥小脑角池脑脊液,剪开后组神经根部蛛网膜,轻轻扒开小脑,显露面神经出脑干区。区分责任血管。小血管压迫类型,术中先松解责任血管,减低张力后进行移位,放置Teflon垫片于血管与面神经根出脑干区之间。椎-基底动脉复合体压迫类型:首先松解并移位椎-基底动脉,将椎动脉向外侧移位,垫入Teflon棉片,显露面神经根部,发现责任血管后,用Teflon隔离减压责任血管对面神经出脑干区的压迫。生理盐水冲洗术区至清亮,严密缝合硬膜。
1.4.2 脑干听觉诱发电位监测通过疏波短声刺激的方式进行脑干听觉诱发电位监测。神经电生理监测仪为英国Oxford instrumen公司生产,记录电极置于双侧耳廓后乳突部位皮下,参考电极置于鼻根至枕外隆突连线中点后2 cm皮下。刺激频率10 Hz,刺激强度80 dB,对侧耳刺激强度50 dB。带通滤波100~3 000 Hz,时程100 ms,叠加次数100~2 000次。以V波波幅下降超过50%视为术中预警指标。术后重复监测2次,观察脑干听觉诱发电位恢复情况。
1.5 观察指标所有患者术后随访1年,统计临床疗效及术后并发症发生情况。疗效评价标准:治愈,术后当天症状消失或明显缓解;延迟愈合,术后1年内症状消失或明显缓解;未愈,术后症状一直未消失或缓解;复发,术后1年内症状再次出现。
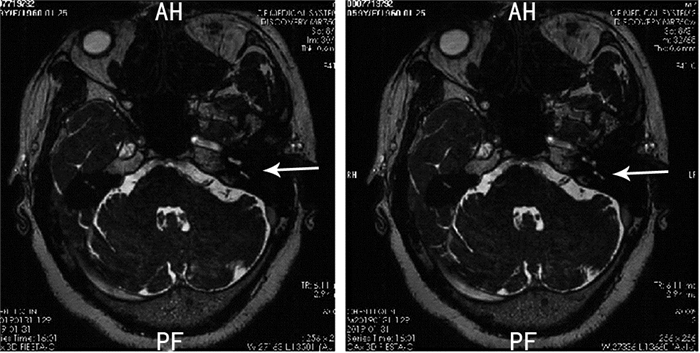
2 结果 2.1 责任血管88例患者中,责任血管为椎动脉11例,小脑后下动脉17例,小脑前下动脉34例,小脑前下动脉及小脑后下动脉2例,椎动脉及小脑前下动脉2例,椎动脉及小脑后下动脉4例,内听动脉1例,小脑后下动脉及其分支4例,小脑后下动脉分支2例,小脑上动脉8例,小脑上动脉分支2例,小脑前下动脉及其分支1例。面肌痉挛患者术前MRI平扫影像学资料见图 1。箭头显示高信号的血管与等信号的神经有接触。
|
| 图 1 面肌痉挛患者术前MRI平扫影像学资料 |
88例患者中,49例(56.0%)即刻治愈(抽搐完全消失);32例(36.0%)延迟愈合(术后3天~1年抽搐消失或症状减轻);4例(5%)未愈;3例(3%)复发;本组总有效率为92.05%(81/88)。
延迟愈合的32例患者中,术后3d内症状消失者2例,3天~3周症状消失者3例,>3周~3个月症状消失者13例,>3~6个月症状消失者12例,>6个月~1年症状消失者2例。即刻治愈的49例患者,平均病史为(18.5±5.6)个月;延迟愈合的32例患者,平均病史为(36.1±7.2)个月,两组比较差异有统计学意义(P < 0.05)。
2.3 术后并发症术后发生迟发性面瘫5例,平均恢复时间为6周;听力障碍3例,平均恢复时间10周;脑脊液漏1例,及时修补后治愈;低颅压综合征1例,经补液、平卧处理后明显缓解。未见术后发生出血和梗死的病例。统计结果显示,经微血管减压术治疗面肌痉挛的术后并发症发生率为11.36%(10/88)。
3 讨论本研究中,88例面肌痉挛患者手术总有效率为92.05%,大部分在术后3周~6个月内症状消失,32例患者延迟治愈,术后1年内症状消失或缓解。因此推测术后6个月可预测手术效果,但真正判断手术的临床疗效应该在术后1年左右。目前,关于面肌痉挛进行微血管减压术后出现延迟治愈的原因尚不明确,有观点认为,是由于面神经出脑干区受压迫形成的神经脱髓鞘病变程度不同所致,因此术后恢复的时间长短也有所不同,脱髓鞘病变程度较重的患者容易出现延迟治愈的现象[4]。也有观点认为,面神经核团在生理状态下具有高度的兴奋性,因此进行微血管加压术后,虽然面神经解除了血管的压迫,但不能迅速恢复正常,当面神经核团的兴奋性逐步稳定,面部抽搐的症状才逐渐消失,即形成延迟愈合的现象[5]。本研究中延迟愈合病例的病史较长,也间接说明血管压迫神经的情况存在的时间越长,脑干区脱髓鞘病变的情况越重,微血管减压术后发生延迟治愈的风险就越高。
88例患者术后发生的主要并发症为迟发性面瘫与听力障碍。迟发性面瘫与手术操作密切相关,多发生于术后24 h~3 d,术中操作不当、脑压板过度牵拉或牵拉时间过长、盲目电凝止血等均可导致面神经损伤引起术后面瘫的发生[6]。从当前的报道来看,大部分微血管减压术后发生术后面瘫的病例均可得到不同程度的恢复,恢复的时间从7~196 d不等[7]。本研究中术后发生迟发性面瘫的5例患者经过10~80 d得到自然恢复,无永久性面瘫的病例。
微血管减压术后患侧听力障碍为最常见的严重并发症之一,发生率为2.9%~7.2%[8],本研究中术后发生听力障碍占3.4%,与文献报道基本相当。相关因素分析的研究发现,机械损伤、血管因素、乳突开放等因素均与微血管减压术后听力障碍的发生密切相关[9, 10]。本研究中,患者术后清醒,立即进行了听力初步测量,发现存在听力障碍后,立即给予营养神经、防治脑血管痉挛、改善微循环等药物治疗,均恢复至术前水平。
本次研究中,使用微血管减压术治疗面肌痉挛的相关体会如下:①小脑保护:笔者认为可通过良好的术区显露方式对小脑组织发挥一定的保护作用,术中骨窗前缘应至少暴露至乙状窦后缘,硬膜切开直至窦缘。②责任血管的成功判断与减压是微血管减压术成功的关键。③减压材料的大小应适当,既要发挥减压作用,又不能压迫入根区。减压材料的放置应到位。④硬膜应严密缝合应以无脑脊液溢出为标准。
综上所述,微血管减压术为治疗面肌痉挛的有效方法,临床治愈率较高,术中应注意小脑保护、责任血管的成功判断、减压材料的大小与放置方式,术后应严密缝合硬膜。首次进行微血管减压术后,对于面部抽搐未消失的患者可观察半年左右,再决定是否进行二次手术治疗。
| [1] |
段志敏. 微血管减压术治疗面肌痉挛的效果[J]. 河南外科学杂志, 2019, 25(2): 33-34. |
| [2] |
Lee JA, Park K. Short-term versus long-term outcomes of microvascular decompression for hemifacial spasm[J]. Acta Neurochir (Wien), 2019, 161(10): 2027-2033. |
| [3] |
Shorr N, Seiff SR, Kopelman J. The use of botulinum toxin in blepharospasm[J]. Am J Ophthalmol, 1985, 99(5): 542-546. |
| [4] |
Park SK, Joo BE, Park K. Intraoperative Neurophysiological Monitoring during Microvascular Decompression Surgery for Hemifacial Spasm[J]. J Korean Neurosurg Soc, 2019 Jul, 62(4): 367-375. |
| [5] |
Cheng YW, Cheng CY, Qazi Z, et al. Retrosigmoid Craniotomy for the Removal of Left Sided Tentorial and Posterior Fossa Meningioma Combined with Microvascular Decompression for Hemifacial Spasm[J]. J Neurol Surg B Skull Base, 2019, 80(Suppl 3): S294-S295. |
| [6] |
王亚, 岳树源. 面肌痉挛显微血管减压术后面瘫的恢复时限及其应对措施的研究进展[J]. 中华神经外科杂志, 2018, 34(1): 98-100. |
| [7] |
虞晨, 徐武, 姜成荣, 等. 改良责任动脉悬吊技术在面肌痉挛显微血管减压术中的应用[J]. 临床神经外科杂志, 2019, 16(1): 38-40, 44. |
| [8] |
甄雪克, 于炎冰. 面肌痉挛显微血管减压术后听力障碍的临床研究进展[J]. 中华神经外科杂志, 2016, 32(12): 1294-1296. |
| [9] |
Nonaka Y, Hayashi N, Matsumae M, et al. Wedge-technique for transposition of the vertebral artery in microvascular decompression for hemifacial spasm: technical nuances and surgical outcomes[J]. Acta Neurochir (Wien), 2019, 161(7): 1435-1442. |
| [10] |
Shu W, Zhu H, Li Y, et al. Clinical analysis of repeat microvascular decompression for recurrent hemifacial spasm[J]. Acta Neurol Belg, 2019, 119(3): 453-459. |
 2019, Vol. 46
2019, Vol. 46


