扩展功能
文章信息
- 贾砚秋, 李计宽, 何莎莎, 丁殿柱, 吕佩源
- JIA Yan-Qiu, LI Ji-Kuan, HE Sha-Sha, DING Dian-Zhu, Lü Pei-Yuan
- 25例颈动脉内膜剥脱术临床分析及术中经颅多普勒超声监测体会
- A clinical analysis of 25 cases of carotid endarterectomy and experience in intraoperative transcranial Doppler ultrasound monitoring
- 国际神经病学神经外科学杂志, 2019, 46(5): 524-527
- Journal of International Neurology and Neurosurgery, 2019, 46(5): 524-527
-
文章历史
收稿日期: 2019-04-16
修回日期: 2019-09-04
2. 河北省人民医院血管外科, 河北省石家庄市 050051
2. Department of Vascular surgery, Hebei General Hospital, Shijiazhuang 050051, China
颈动脉狭窄,尤其是重度狭窄或合并易损斑块,是导致缺血性脑卒中的重要因素。颈动脉内膜剥脱术(carotid endarterectomy, CEA)是预防此类卒中的有效方法[1]。由于CEA术中需夹闭颈动脉,从而造成低灌注及栓塞等,可能导致围手术期脑卒中,故相应的监测手段非常重要。目前,常用的CEA术中监测手段包括颈动脉残端压、经颅多普勒超声(transcranial Doppler ultrasound, TCD)、体感诱发电位、脑电图、近红外光谱学、颈静脉血氧饱和度、术中麻醉唤醒等[2-4]。根据我院实际情况,我们采用TCD对25例CEA进行术中监测并进行经验总结。
1 对象与方法 1.1 研究对象的一般资料回顾性分析自2018年2月至2019年2月在我院血管外科行CEA手术治疗,并于术中行TCD监测的25例颈动脉狭窄患者,其中男性23例,女2例; 年龄48~84岁,平均64±10岁。首诊科室中最常见的为脑梗死或头晕等就诊于神经内科(48%); 其次为体检发现颈动脉狭窄后就诊于血管外科(20%); 因单眼视力下降就诊于眼科(16%); 其余患者为治疗其它疾病分别于内分泌科、心内科、心外科、肝胆外科住院期间发现颈动脉狭窄而转入血管外科(16%)。25例患者中,左侧颈动脉狭窄11例(44%); 右侧13例(52%); 双侧而右侧较重者1例(4%)。患侧颈内动脉重度狭窄几近闭塞3例(12%); 狭窄率70%~99%共18例(72%),其中4例经高分辨磁共振颈动脉易损斑块分析提示易损斑块伴斑块内出血,1例颈动脉超声提示溃疡斑块; 狭窄率50%~69%共3例(12%),其中2例经高分辨磁共振斑块分析提示易损斑块伴斑块内出血,1例颈动脉超声提示溃疡斑块,3例均已出现脑梗死或眼部症状; 支架置入术后再狭窄1例(4%)。
1.2 手术及TCD监测方法 1.2.1 手术方法常规术区碘伏消毒,取术侧胸锁乳突肌前缘纵切口,逐层切开显露颈总动脉、颈内动脉、颈外动脉、甲状腺上动脉,小心游离。给予肝素抗凝后,试阻断颈内动脉,根据TCD显示血流下降程度决定是否转流。若血流速度下降值大于定标流速的50%,则采用转流。适当升高血压,分别阻断颈内动脉、颈总动脉、颈外动脉、甲状腺上动脉,自颈总动脉外侧远端向上切开,达颈内动脉斑块上方共长约4 cm,仔细轻柔剥脱动脉内膜及斑块。肝素盐水冲洗切开动脉腔,并清理管腔。6-0的Proline滑线固定远端内膜片,若患者颈动脉血管周径较细,应用人造血管补片修补颈动脉切口,应用5-0与Proline滑线将修剪后的人造血管补片与颈动脉切口连续全层缝合,留约三针时阻断血管、取出转流管,完成补片及颈动脉缝合,松开颈内动脉阻断排气后再次阻断,松颈总动脉阻断排气后再次阻断,将排气处的最后一针打结,缓慢松甲状腺上动脉、颈外动脉、颈总动脉阻断,TCD检查示血流恢复,检查有无漏血及各动脉搏情况,置引流管,清点器械,逐层缝合切口。
1.2.2 TCD监测方法术中TCD监测采用德国DWL经颅多普勒仪(型号:Multi-Dop X)。麻醉成功后,患者取仰卧位,头偏向手术对侧,将监护头架固定在患者头部,用2兆监测探头经患侧颞窗探测到朝向探头清晰的血流信号(深度40~60 mm,根据具体情况进行调整)后,轻柔压迫患侧颈总动脉,血流速度明显下降提示为大脑中动脉,固定探头。
参数设置:单通道双深度,深度差≥取样容积。记录麻醉至少5 min之后患侧大脑中动脉(middle cerebral artery, MCA)峰值流速(单位:cm/s),以此定标,并全程记录血流速度变化及微栓子信号情况。其中,微栓子信号(microembolic signal, MES)的确定根据第九届国际脑血流动力学会议调查委员会所描述[5-7]:①短时程,<300 ms; ②信号强度比背景≥3 dB; ③单方向出现于多普勒频谱中(动态范围设置适当时); ④音频信号为尖锐"鸟鸣"或"哨音"。我院使用DWL经颅多普勒仪进行监测时采用双深度探头,应确定信号出现在相邻不同深度之间具有时间差[7],即M模显示斜行高亮信号。
2 结果 2.1 TCD术中监测情况 2.1.1 血流速度变化除3例术中发生探头移位而未记录完整(均使用转流)外,余22例均全程监测。夹闭动脉后血流速度下降值小于麻醉后基值50%的患者4例(5%),未使用转流管; 下降值为麻醉后基值的50%~70%者16例(73%),其中1例因颈总动脉管径较粗,放置转流管失败,余均使用转流管; 下降值大于麻醉后基值70%者6例(27%),均使用转流管(图 1A)。其中1例患者开通颈动脉后缝合过程中,TCD监测显示MCA血流速度再次明显下降,而血压比较平稳,不考虑血压变化导致流速下降。立即造影提示颈内动脉颅内段血栓形成,遂给予紧急取栓术,MCA血流恢复正常。术后患者恢复良好,未出现新发神经系统症状。
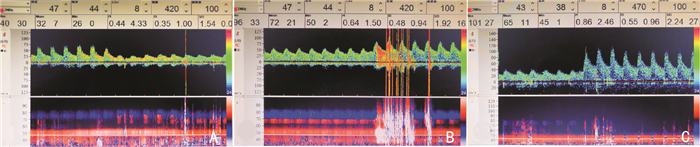
|
| 注:A:阻断血流后,远端MCA血流速度明显下降,>50%;B:开放转流管瞬间,可见MCA血流速度增加,并出现短阵栓子雨; C:术中探头略位移,调整监测深度及功率; 开放颈动脉瞬间,可见MCA血流速度明显增快,并可探及2个MES。 图 1 TCD监测血流速度及微栓子情况 |
夹闭颈动脉时仅1例患者出现短阵栓子雨,余患者均未监测到。使用转流管的21例患者中,7例在开放转流管时出现MES,探测到1个MES至短阵栓子雨不等(图 1B)。缝合完毕开放颈动脉瞬间,11例患者出现MES,1个至10余个不等(图 1C)。其中1例患者开放颈外动脉时,于MCA监测到1~2个MES。开通颈动脉之后5 min内继续监测,仍有6例患者监测到MES,2个至9个不等。
2.2 术后并发症术后有1例(4%)患者出现言语不利、口角左偏等神经系统缺损症状,2例(8%)出现谵妄,经积极药物治疗后好转。余22例(88%)患者未出现新发精神神经系统症状。无死亡病例。
2.3 术后1月至半年复查颈动脉超声CEA术侧超声检查表现为术后改变、未见明显异常10例(40%); 狭窄率<50%者5例(20%); 狭窄率50%~69%者2例(8%); 继发血栓形成并存在70%~99%狭窄者1例(4%); 余7例(28%)患者未遵嘱复查。
3 讨论CEA是目前一项比较成熟的治疗颈动脉狭窄、预防卒中的干预方法。然而,由于CEA需要术中阻断颈动脉以完成内膜剥脱,其围手术期安全性一直倍受关注。通过分析我院近1年25例TCD监测下的CEA病例,我们发现,术后只有少数病例出现脑卒中症状,且比较轻微,发生率与文献报道相似[8]。通过TCD可监测CEA术中栓子脱落、MCA血流速度、改进术者使用颈动脉转流管的技巧等情况[9],其普及率高、较为廉价,对血流速度变化敏感,且能实时监测栓子脱落,非常实用; 但是由于约10~15%患者颞窗不透声,故这部分患者无法行TCD监测[10, 11]。
查阅文献,术中TCD监测MCA血流速度通常记录平均流速[12],或峰值流速[13],或二者皆记录[14]。我们根据所用仪器实际情况,采用峰值流速,原因如下:由于术中操作使用电刀,或操作关键点可能出现栓子雨或其它干扰,导致背景清晰度差,包络线失去作用,血流速度需手动测量,此时,峰值流速很容易测量,可以最快的速度告知术者血流变化情况,而此种情况下,仪器并不能直接显示平均流速,需根据峰值流速及舒张末期流速进行计算,比较耽误时间。
我们TCD监测的结果显示,大于半数的患者夹闭颈动脉后MCA血流速度下降值大于50%,故使用转流。但有1例因颈总动脉管径较粗,所用转流管球囊直径不足以封堵血流,故放弃。其中1例在开通血管后血流速度再次降低,之后造影提示血栓形成,进而紧急取栓,避免了脑缺血的发生。在监测过程中,多数病例都监测到了MES,数量不一。其中,1例患者夹闭颈动脉时出现短阵栓子雨,此时血管内膜尚未暴露,故除外气栓可能,考虑夹闭血管操作可能会造成斑块碎片脱落。缝合完毕开放颈动脉瞬间,近半数患者出现MES,此时出现MES尚不能判断为气栓抑或固栓; 其中1例患者开放颈外动脉时,于MCA监测到1~2个MES,提示颈内动脉闭塞(术中为夹闭)时,眼动脉侧支(即颈外动脉到颈内动脉侧支)开放,颈外动脉系统的栓子可经此侧支到达颈内动脉系统。既往文献报道,术中MES与术后卒中有一定相关性[10]。由于病例数较少,我们并没有观察到术中MES与术后并发症的相关性。
综上所述,CEA是目前比较安全有效的预防脑卒中的方法。术中TCD对血流速度及MES的监测,使术者能够实时了解狭窄侧供血及栓子脱落情况并及时调整,可为手术安全提供保障。
| [1] |
曾而明, 徐春华, 陈超, 等. 颈内动脉内膜剥脱术治疗症状性颈内动脉狭窄临床研究[J]. 国际神经病学神经外科学杂志, 2015, 42(4): 338-341. |
| [2] |
Pennekamp CW, Moll FL, de Borst GJ. The potential benefits and the role of cerebral monitoring in carotid endarterectomy[J]. Curr Opin Anaesthesiol, 2011, 24(6): 693-697. DOI:10.1097/ACO.0b013e32834c7aa1 |
| [3] |
Vetrugno L, Di Luca E, Drigo D, et al. Wake-up test decrease shunts insertion during carotid endarterectomy under general anesthesia[J]. Vasc Endovascular Surg, 2010, 44(3): 174-178. DOI:10.1177/1538574409359428 |
| [4] |
Crossman J, Banister K, Bythell V, et al. Predicting clinical ischaemia during awake carotid endarterectomy:use of the SJVO2 probe as a guide to selective shunting[J]. Physiol Meas, 2003, 24(2): 347-354. DOI:10.1088/0967-3334/24/2/310 |
| [5] |
高山, 黄家星. 经颅多普勒超声(TCD)的诊断技术与临床应用. 北京: 中国协和医科大学出版社, 2004.
|
| [6] |
Basic identification criteria of Doppler microembolic signals. Consensus Committee of the Ninth International Cerebral Hemodynamic Symposium[J]. Stroke, 1995, 26(6): 1123. DOI:10.1161/01.STR.26.6.1123 |
| [7] |
中国医师协会神经内科医师分会神经超声专业委员会, 中华医学会神经病学分会神经影像协作组. 中国神经超声的操作规范(二)[J]. 中华医学杂志, 2017, 97(41): 3208-3212. DOI:10.3760/cma.j.issn.0376-2491.2017.41.003 |
| [8] |
Udesh R, Natarajan P, Thiagarajan K, et al. Transcranial Doppler Monitoring in Carotid Endarterectomy:A Systematic Review and Meta-analysis[J]. J Ultrasound Med, 2017, 36(3): 621-630. DOI:10.7863/ultra.16.02077 |
| [9] |
中华医学会外科学分会血管外科学组. 颈动脉狭窄诊治指南[J]. 中国血管外科杂志(电子版), 2017, 9(3): 169-175. DOI:10.3969/j.issn.1674-7429.2017.03.003 |
| [10] |
King A, Markus HS. Doppler embolic signals in cerebrovascular disease and prediction of stroke risk:a systematic review and meta-analysis[J]. Stroke, 2009, 40(12): 3711-3717. DOI:10.1161/STROKEAHA.109.563056 |
| [11] |
Markus HS, King A, Shipley M, et al. Asymptomatic embolisation for prediction of stroke in the Asymptomatic Carotid Emboli Study (ACES):a prospective observational study[J]. Lancet Neurol, 2010, 9(7): 663-671. DOI:10.1016/S1474-4422(10)70120-4 |
| [12] |
李娜, 华扬, 刘蓓蓓, 等. 颅内动脉侧枝循环对颈动脉内膜剥脱术安全性的预测[J]. 中华医学超声杂志(电子版), 2017, 14(7): 506-511. DOI:10.3877/cma.j.issn.1672-6448.2017.07.006 |
| [13] |
陈景云, 张晨, 潘宗, 等. 经颅多普勒超声对颈动脉内膜剥脱术围手术期脑血流的评估与应用[J]. 宁夏医科大学学报, 2016, 38(10): 1130-1134. |
| [14] |
潘仲杰, 栗力, 于国涛, 等. 经颅多普勒超声指导颈动脉转流管选择的应用[J]. 天津医药, 2012, 40(2): 179-180. DOI:10.3969/j.issn.0253-9896.2012.02.031 |
 2019, Vol. 46
2019, Vol. 46




