扩展功能
文章信息
- 刘备, 石爽, 张彪, 杨刚, 张正保, 杨彪, 牛文勇, 邓伟, 黄彪, 李柏成, 覃川
- LIU Bei, SHI Shuang, ZHANG Biao, YANG Gang, ZHANG Zheng-Bao, YANG Biao, NIU Wen-Yong, DENG Wei, HUANG Biao, LI Bai-Cheng, QIN Chuan
- 术中超声引导神经内镜手术与脑室外引流术治疗脑室内血肿伴铸型的对比分析研究
- A comparative study of intraoperative ultrasound-guided neuroendoscopic surgery and external ventricular drainage in the treatment of intraventricular hematoma with casts
- 国际神经病学神经外科学杂志, 2019, 46(5): 485-489
- Journal of International Neurology and Neurosurgery, 2019, 46(5): 485-489
-
文章历史
收稿日期: 2019-07-23
修回日期: 2019-10-08
2. 重庆市大足区人民医院重症医学科, 重庆 402360;
3. 重庆医科大学附属第一医院神经外科, 重庆 400016
2. Intensive Care Unit, The People's Hospital of Dazu District in Chongqing City, Chongqing, 402360;
3. Department of Neurosurgery, The 1st Affiliated Hospital of Chongqing Medical University, Chongqing, 400016
脑室出血(intraventricular hemorrhage,IVH)是神经外科常见疾病,其中脑室出血伴铸型致残率和死亡率极高[1]。脑室外引流术(external ventricular puncture drainagein)常作为一种损伤轻、操作简单的外科治疗方法,但在脑室血肿伴铸型中,其血肿清除慢,继发神经功能损伤重,颅内感染及迟发性脑积水发生率高,治疗效果不理想[2]。神经内镜由于其具有照明好、抵近观察、多角度操作的特点[3],在脑室内血肿的治疗中得到推广和运用,但由于脑室位置深和具有X型的形态特点[4, 5],血肿清除常有残留,而术中超声的使用可以帮助神经内镜更加有效地清除脑室内血肿。本文对比分析术中超声引导神经内镜手术与脑室外引流术治疗脑室血肿伴铸型的临床疗效。
1 资料与方法 1.1 一般资料研究对象的纳入标准:符合我国2010年自发性脑出血诊断指南; 两组患者均在发病24 h内入院,在入院时均进行CT扫描检查证实为脑室血肿伴铸型; 脑实质出血量<15ml; 年龄40~75岁。排除标准:①颅内动脉瘤、血管畸形、肿瘤及小脑和脑干出血所致的脑室出血铸型; ②脑实质血肿量>15 ml; ③发病>24 h,GCS评分<5分; ④重要脏器功能不全、凝血功能障碍。本研究通过医院伦理委员会批准,经患者及家属知情同意并签署知情同意书。
选择2016年5月至2018年11月重庆市大足区人民医院神经外科收治的60例高血压脑室血肿伴铸型的患者作为研究对象。术前根据脑室出血伴铸型的类型分为三型:其中单侧脑室并第三脑室出血伴铸型为主为Ⅰ型; 单侧脑室并第三、四脑室出血伴铸型为主Ⅱ型; 双侧脑室并第三、四脑室出血铸型为主Ⅲ型[6]。每型采取随机数字表法将患者分为实验组和对照组,每组各30例。实验组采取术中超声引导下神经内镜辅助开颅血肿清除术,而对照组采取脑室外引流术。在实验组中Ⅰ型为主9例; Ⅱ为主10例; Ⅲ型为主11例。在对照组中Ⅰ型为主9例; Ⅱ型为主9例; Ⅲ型为主12例。实验组30例患者中,男18例,女12例,年龄58~75岁,平均(63.43±6.49)岁,术前GCS评分为8.29±1.11;对照组30例患者中,男16例,女14例,年龄50~74岁,平均(64.73±5.07)岁,术前GCS评分为8.38±1.35。实验组和对照组两组患者在性别、年龄及术前GCS评分等一般性临床资料上的差异不具有统计学意义(P>0.05)。
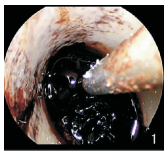
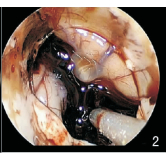
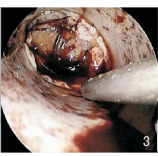
1.2 手术方法实验组:使用Storz神经内镜系统及器械。采用血肿集中侧的侧脑室入路,以额角穿刺点为中心取长约7 cm的竖直切口,成形4 cm×4 cm骨窗,置入B超探头(宽频凸阵探头,宽度5 cm,深度30 cm)探查脑室内血肿形态、位置(急性颅内血肿术中B超表现为均匀或混杂的强光点回声光团,形状不规则,与周围的脑组织有明显界限),根据探查情况决定皮层切开点和神经内镜进入角度,切开硬脑膜,避开皮质血管,用脑穿针根据B超定位穿刺侧脑室额角,沿着穿刺道置入套筒建立工作通道,置入内镜轻柔地清除脑室内血肿,通过室间孔清除三脑室血肿,必要时通过透明隔清除对侧脑室血肿,术中可采用B超实时探查血肿清除程度及有无新鲜出血,如仍有残留,可再次内镜下清除血肿。然后生理盐水填充术腔,神经内镜直视下在侧脑室置入引流管,贴敷止血材料并修补硬膜,复位骨瓣。术前术后如图 1、图 2、图 3所示。
|
| 图 1 内镜下脑室内血肿清除前 |
|
| 图 2 内镜下脑室血肿清除中 |
|
| 图 3 内镜下脑室血肿清除后 |
术后处理:术后1天复查头颅CT了解脑室内血肿清除情况,如侧脑室内血肿小部分残留,注射尿激酶溶解血凝块,定期动态复查头颅CT了解脑室内血肿清除情况。脑室内无血肿后,脑室引流管夹闭24 h,意识未加深,复查头颅CT,脑室系统通畅、无梗阻性脑积水后拔除引流管。
对照组:患者在发病24 h内行双侧额角脑室外引流术,术后1天复查头颅CT,如无新鲜出血,则自血肿集中侧引流管注射尿激酶溶解血凝块,每12小时1次,术后定期动态复查头颅CT,了解脑室内积血情况,脑室内无血肿后,脑室引流管夹闭24 h,意识未加深,复查头颅CT脑室系统通畅、无梗阻性脑积水后拔除引流管。
所有患者均由同一术者完成。
1.3 疗效的评定标准比较两组手术方式术后24 h血肿清除率{(术前血肿量—术后24小时残余血肿量)/术前血肿量}, 观察并统计术后GCS评分,术区引流管带管时间、住院时间,术后6月Barthel日常生活能力评分。术后有无颅内感染、再出血,是否发生分流依赖性脑积水,是否死亡等指标。出院以无肺部感染、颅内感染、无脑积水,可单独只行康复治疗为出院标准。
1.4 统计学处理所有数据采用SPSS 17.0软件进行统计分析,计量资料以x±s表示,采用t检验; 计数资料以率或百分比表示,采用χ2检验; 检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果两组患者均随访至术后6月,实验组死亡2例,对照组死亡9例,其余患者均未失访。实验组死亡病例2例均因肺部感染重,家属自动放弃治疗而死亡; 对照组死亡病例均合并难治性脑积水,7例因难治性脑积水并发颅内感染或伴有肺部感染,2例合并难治性脑积水家属不愿继续治疗均自动放弃而死亡。
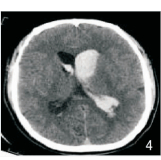
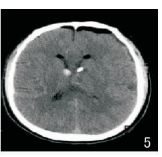
2.1 两组术后情况比较实验组术后24 h血肿清除率、术后24小时GCS评分均明显高于对照组(P<0.05),实验组清除效果见图 4、图 5对照,而平均住院时间、术区引流管带管时间明显少于对照组(P<0.05),详见表 1。
|
| 图 4 脑室内血肿术前脑CT表现 |
|
| 图 5 脑室内血肿超声引导内镜下血肿清除术后脑CT表现 |
| 组别 | 术后24小时血肿清除率 | 引流管带管时间(D) | 平均住院时间(D) | 术后24小时GCS评分(分) |
| 实验组 | 66.91±9.56 | 3.63±0.81 | 18.27±6.95 | 10.77±1.81 |
| 对照组 | 18.88±7.73 | 10.29±2.22 | 23.27±10.87 | 9.40±1.79 |
| 注:与对照组比较(P<0.05)。 | ||||
实验组术后再出血、颅内感染、分流依赖性脑积水与对照组比较无统计学差异(P>0.05),见表 2。术后再出血、颅内感染有明显下降趋势。
| 组别 | 再出血 | 颅内感染 | 分流依耐性脑积水 | 死亡 |
| 实验组 | 1b | 1b | 6b | 2a |
| 对照组 | 4 | 6 | 2 | 9 |
| 注:与对照组比较有统计学意义为a(P<0.05), 无统计学意义为b(P>0.05)。 | ||||
实验组术后6个月Barthel评分明显高于对照组(P<0.05),见表 3。
| 组别 | > 60分例数 | 40-60分例数 | < 40分例数 | Barthel评分(分) |
| 实验组 | 24 | 3 | 1 | 80.17±20.97 |
| 对照组 | 12 | 7 | 2 | 65.00±22.58 |
| 注:与对照组比较(P<0.05)。 | ||||
目前脑室外引流术作为外科干预手段被证实为有效的治疗方法[1],不仅能够解决急性期脑脊液循环通路堵塞造成的脑积水; 而且可以联合尿激酶灌洗治疗,逐步清除脑室内的血肿,减缓血肿对脑组织的压迫效应; 同时还能够通过外引流,减少血肿代谢后的毒性物质对大脑的损伤,但对脑室出血较多或伴有铸型的患者,其解决血肿的压迫效应缓慢,脑室外引流术带管时间长易发生颅内感染,血肿的代谢物引流不彻底对大脑的损伤重,远期分流依赖性脑积水发生率高[7, 8],因此脑室外引流术对脑室血肿伴铸型的患者治疗并不理想。
随着神经内镜在脑出血手术中的应用及推广,越来越多的神经外科医生开始使用神经内镜在脑室内血肿伴铸型的病例中清除血肿[1, 9]。我们的研究显示,术中超声引导下神经内镜手术治疗脑室血肿伴铸型患者,其手术疗效更好,术后血肿清除率、术后24小时GCS评分明显高于对照组,血肿清除直观效果可见图 4、图 5对比。术后术区带管时间更短,术后6月的Barthel评分显示实验组具有更好的生活质量,并可降低患者死亡率,其术后发生再出血和颅内感染的风险有减少趋势,其中本组研究中实验组发生的1例再出血为非首次出血部位的基底节区脑出血。需要注意的是,两组发生分流依赖性脑积水无统计学意义,但实验组后期行脑室腹腔分流的患者有明显增加趋势[11],其原因可能与实验组具有更好的手术效果,使更多的患者有机会免于死于急性脑积水、血肿占位、脑疝等危险情况,能够存活下来而有机会行分流手术,而对照组的患者因疗效差死亡而无机会行分流手术。
与脑室外引流术相比,术中超声引导神经内镜下清除脑室血肿具有以下优势:①具有良好的照明系统,提供了直视下清除血肿的可能,同时避免对脑室壁及其血管等结构的损伤; ②具有抵近观察,多角度操作的特点,尤其是在术中超声的帮助下,可解决脑室位置深和其"X"形特点带来的不能准确判断血肿的难题,使得神经内镜可以彻底清除血肿,尽早解除了血肿对周围脑室壁、丘脑及脑干的脑组织压迫,有效降低颅内压,并且可以在直视状态下进行电凝处理活动性出血,减少二次出血的发生率,本研究显示虽然无统计学差异,但有明显减少的趋势; ③术中大量生理盐水持续冲洗,可以更直接减少红细胞分解产物的残留,避免代谢的毒性物质随着脑脊液的循环导致脑血管痉挛等继发性脑组织损伤; ④术中可以通过室间孔清除第三脑室以及部分四脑室血肿,或者通过透明隔造瘘清除对侧脑室血肿,恢复脑脊液正常循环通路; ⑤可直视下放置引流管,避免对脉络丛的副损伤导致脑室内的新鲜出血。但是,相对于脑室外引流术,神经内镜下血肿清除术创伤相对较大,手术更加复杂,需全身麻醉,术中需要超声科医生密切配合或术者具有一定的超声知识,与此同时,虽然本研究超声引导下神经内镜手术治疗IVH安全有效,但由于操作空间狭小,若遇到活动性出血时需要手术团队密切配合,找到出血来源精准止血,避免盲目止血损伤脑室静脉及脉络丛等重要结构。因此术者术前需有个一个良好配合的手术团队及多次反复的神经内镜操作训练,方可更好的为患者服务。
综上所述,与脑室外引流术相比,超声引导内镜下手术清除脑室内血肿疗效更好。
| [1] |
Hemphill JC, Greenberg SM, Anderson CS, et al. Guidelines for the Management of Spontaneous Intracerebral Hemorrhage[J]. Stroke, 2015, 46(7): 2032-2060. DOI:10.1161/STR.0000000000000069 |
| [2] |
Rainov NG, Burkert WL. Urokinase infusion for severe intraventricular haemorrhage[J]. Acta Neurochirurgica, 1995, 134(1-2): 55-59. DOI:10.1007/BF01428504 |
| [3] |
Yamshiro S, HitoshiI Y, Yoshida A, et al. Effectiveness of endoscopic surgery for Comatose Patients with Large Supratentorial Intracerebral Hemorrhages[J]. Neurologia medico-chirurgica, 2015, 55(11): 819-823. DOI:10.2176/nmc.oa.2014-0136 |
| [4] |
龙勇, 曾春, 唐爽, 等. 内镜下和显微镜下手术治疗脑室出血铸型的对比分析[J]. 中国临床神经外科杂志, 2018, 03: 158-160. |
| [5] |
Hallevi H, Albright K C, Aronowski J, et al. Intraventricular hemorrhage:Anatomic relationships and clinical implications[J]. Neurology, 2008, 70(11): 848-852. DOI:10.1212/01.wnl.0000304930.47751.75 |
| [6] |
何伟明, 李英夫, 彭玉平. 神经内镜内手术治疗脑室出血[J]. 黑龙江医药科学, 2016, 4: 134-135. |
| [7] |
Chen CC, Liu CL, Tung YN, et al. Endoscopic Surgery for Intraventricular Hemorrhage (IVH) Caused by Thalamic Hemorrhage:Comparisons of Endoscopic Surgery and External Ventricular Drainage (EVD) Surgery[J]. World Neurosurgery, 2011, 75(2): 264-268. DOI:10.1016/j.wneu.2010.07.041 |
| [8] |
Xu X, Chen X, Li F, et al. Effectiveness of endoscopic surgery for supratentorial hypertensive intracerebral hemorrhage:a comparison with craniotomy[J]. J Neurosurgery, 2018, 553-559. |
| [9] |
Idris Z, Abdullah J, Raj J. Early experience in endoscopic management of massive intraventricular hemorrhage with literature review[J]. Asian J Neurosurg, 2014, 9(3): 124-129. DOI:10.4103/1793-5482.142731 |
| [10] |
葛新, 陈晓雷, 孙吉庆, 等. 神经内镜微创手术与开颅血肿清除术治疗高血压脑出血疗效比较[J]. 中国神经精神疾病杂志, 2016, 10: 605-608. DOI:10.3969/j.issn.1002-0152.2016.10.007 |
| [11] |
唐元辉, 马建荣, 周杰, 等. 神经内镜治疗自发性脑室出血的疗效分析[J]. 国际神经病学神经外科学杂志, 2014, 41(3): 205-208. |
 2019, Vol. 46
2019, Vol. 46




