扩展功能
文章信息
- 赵洲洋, 佟志勇, 梁传声, 温志锋, 刘源, 潘启晨, 王刚
- ZHAO Zhou-Yang, TONG Zhi-Yong, LIANG Chuan-Sheng, WEN Zhi-Feng, LIU Yuan, PAN Qi-Chen, WANG Gang
- 硬脊膜动静脉瘘治疗预后相关因素分析——一种新的手术预后评分系统
- An analysis of prognostic factors for spinal dural arteriovenous fistulas: A new surgical prognosis scoring system
- 国际神经病学神经外科学杂志, 2019, 46(5): 475-479
- Journal of International Neurology and Neurosurgery, 2019, 46(5): 475-479
-
文章历史
收稿日期: 2019-07-05
修回日期: 2019-08-14
硬脊膜动静脉瘘(SDAVFs)是脊髓血管病中最常见的一种[1],约占70%[2-3]。目前脊髓血管DSA检查是脊髓血管病诊断和分类的金标准[4-6]。SDAVFs切断术及栓塞术为该病的主要治疗方法[7-9]。查阅相关文献,各医疗中心临床治疗效果参差不齐,且各种相关因素无统一定论[10]。为明确是否能在进行SDAVFs切断术治疗前预估其治疗效果,故本研究通过对近年来收治的SDAVFs患者进行回顾性分析,提出可能的相关预后因素,进行相关研究探讨,具体如下。
1 材料与方法 1.1 一般资料对中国医科大学附属第一医院2012年1月至2017年12月间收治的SDAVFs患者进行回顾性分析研究,共入选患者41例(无出血起病病例),随访时间6~71月(32.63±21.13月)。手术治疗组30例:治疗时年龄在26~81岁(54.63±15.35岁); 患病时间为3天~72月(14.87±18.58月); SDAVFs分布节段多以胸腰段为主,占97.3%;男26例,女4例; 瘘口的侧别:右侧16个,左侧14个; 脊髓MRI-T2加权像见脊髓内长节段高信号患者20例,未见髓内异常信号患者10例。非手术治疗组11例,即因各种原因拒绝手术,选择药物或物理治疗者:治疗时年龄在44~78岁(62.18±11.91岁); 患病时间为2天~48月(8.87±15.34月); SDAVFs瘘口均分布在胸腰段; 男8例,女3例; 瘘口的侧别:右侧6个,左侧5个; 脊髓MRI-T2加权像见脊髓内长节段高信号患者7例,未见髓内异常信号患者4例。41例患者均可见脊髓周围扩张迂曲血管流空信号,39例位于脊髓背侧面,另2例位于脊髓腹侧面。
我们根据Aminoff-Logue评分[1]评估患者脊髓功能状态,定义术后7天复查脊髓血管造影检查提示SDAVFs消失为影像学治愈,定义术后随访时ALS较术前ALS改善值≥2(△ALS≥2)为临床症状改善,随访时ALS较术前ALS加重≤-2(△ALS≤-2)为临床症状加重。
1.2 影像学特征SDAVFs在MRI上主要表现为:串珠样血管流空影、脊髓内高信号、血管强化和脊髓肿胀(图 1 A)。脊髓血管CTA和MRA检查(图 1 B,C,D)有助于诊断,同时为进行脊髓血管DSA检查(图 1 E)提供证据。
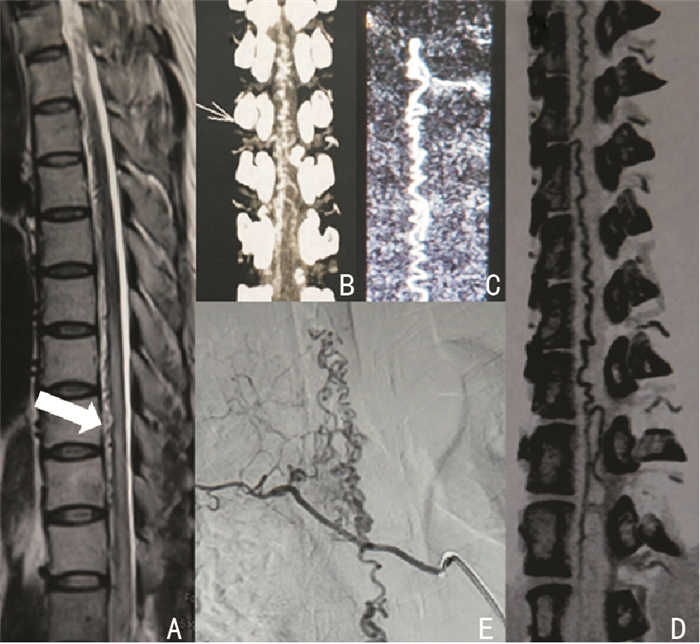
|
| A:脊髓MRI-T2加权像,可见脊髓内长节段高信号,脊髓腹侧迂曲血管影(白色箭头); B:脊髓血管CTA-MPR成像,显示供血动脉、瘘口及迂曲扩张的引流静脉; C:脊髓血管MRA成像,显示SDAVFs结构; D:脊髓血管CTA-MPR反转成像; E:SDAVFs的DSA显像,清晰显示根脊髓动脉硬脊膜分支,通过瘘口汇入扩张的脊髓周围静脉。 图 1 SDAVFs影像学表现 |
根据本研究中心脊髓血管病治疗经验,入选该研究的SDAVFs患者均采取SDAVFs切断术(图 2),排除个体化进行的SDAVFs栓塞术患者。

|
| A:术中SDAVFs解剖(黑色空箭头); B:SDAVFs解剖示意图,硬脊膜动静脉瘘口部位(黑色箭头); C:SDAVFs术后3月MRI+C,显示脊髓内无异常信号,脊髓周围血管无增强; D:术前DSA造影,可见SDAVFs; E:术后7天同一肋间动脉DSA造影,SDAVFs消失。 图 2 SDAVFs解剖示意图 |
根据患者治疗时年龄、患病时间、迂曲扩张的引流静脉长度及患病当时临床症状严重程度,提出硬脊膜动静脉瘘手术预后评分,见表 1。
| 指标 | 内容 | 分数 |
| 患病时间 | ≤12月 | 2 |
| >12月 | 1 | |
| 治疗时年龄 | ≤60岁 | 2 |
| >60岁 | 1 | |
| 迂曲扩张的引流静脉长度 | ≥8椎体节段 | 2 |
| <8椎体节段 | 1 | |
| 术前ALS评分 | ≥5 | 2 |
| <5 | 1 | |
| 注:ALS为Aminoff-Logue评分 | ||
利用SPSS 22.0软件对数据进行统计分析。计数资料用频数描述,组间比较用卡方检验,不符合卡方检验条件的采用Fisher确切概率法,组间比较均采用双侧检验。检验水准α=0.05。P值<0.05被认为差异有统计学意义。
2 结果本研究SDAVFs患者手术治疗组均达到影像学治愈,随访时间6~71月(32.63±21.13月),临床症状改善率为36.7%(11/30),症状无改善者63.3%(19/30),其中18例临床症状无变化,另1例腰痛症状加重,非手术治疗组患者临床症状长期随访未见脊髓功能改善,无变化者27.3%(3/11),病情加重者占72.7%(8/11)。
影响硬脊膜动静脉瘘治疗预后相关因素采用单因素分析。分析结果见表 2。
| 影响因素 | 改善(△ALS≥2) | 无变化或加重 | P值 | OR值(CI=95%) |
| 治疗时年龄(岁) | 0.020* | 11.11(1.178-104.813) | ||
| ≤60 | 10(33.3%) | 9(30%) | ||
| >60 | 1(3.3%) | 10(33.3%) | ||
| 患病时间(月) | 0.049* | 9(0.954-84.899) | ||
| ≤12 | 10(33.3%) | 10(33.3%) | ||
| >12 | 1(3.3%) | 9(30%) | ||
| 性别 | 0.141* | 0.577(0.415-0.802) | ||
| 男 | 11(36.7%) | 15(50%) | ||
| 女 | 0 | 4(13.3%) | ||
| 术前ALS评分 | 0.029 | 5.788(1.118-29.847) | ||
| ≥5 | 8(26.7%) | 6(20%) | ||
| <5 | 3(10%) | 13(43.3%) | ||
| 髓内T2高信号 | 0.425* | 0.429(0.09-2.051) | ||
| 有 | 6(20%) | 14(46.7%) | ||
| 无 | 5(16.7%) | 5(16.7%) | ||
| 引流静脉椎体节段 | 0.020 | 11.11(1.178-104.813) | ||
| ≥8 | 10(33.3%) | 9(30%) | ||
| <8 | 1(3.3%) | 10(33.3%) | ||
| 治疗方式 | 0.020* | 0.633(0.482-0.832) | ||
| 手术组 | 11(26.8%) | 19(46.3%) | ||
| 非手术组 | 0 | 11(26.8%) | ||
| 注:SDAVFs为硬脊膜动静脉瘘; ALS为Aminoff-Logue评分; △ALS为随访前后ALS变化值; *:使用Fisher确切概率法。 | ||||
统计分析结果:预后评分7~8分,且△ALS≥2患者占71.43%(10/14);预后评分4~6分,并△ALS≥2患者占6.25%(1/16);卡方检验P=0.000,OR值37.50(3.638~386.513)。
3 讨论毋庸置疑,早期诊断、早期治疗,能够使SDAVFs患者获得满意的治疗效果,故对于临床工作中可疑SDAVFs的患者应尽早行脊髓MRI检查,必要时进一步行脊髓血管CTA、MRA或DSA检查。
当前SDAVFs切断术和栓塞术是SDAVFs的主要治疗手段,目的是永久性的切断或栓塞硬脊膜上的动静脉瘘口,降低引流静脉压力,进而希望逆转静脉高压对脊髓的破坏作用[11]。本研究的结果进一步证实了SDAVFs切断术对SDAVFs患者的影像学治愈(100%)及临床症状改善有重要意义,手术治疗组以SDAVFs切断术为主要治疗方案的临床症状改善率为36.7%(11/30),症状无改善者63.3%(19/30),其中18例临床症状无变化,另1例腰痛症状加重,而非手术治疗组患者临床症状长期随访未见脊髓功能改善,病情加重者占72.7%(8/11)。
对于主要症状为腰痛或下肢感觉障碍的SDAVFs患者,无法应用ALS评分表来评估其功能状态,同时因感觉指标评估主观性较强,目前暂无公认的评估方法,希望更多学者提出更加合理的脊髓血管病功能评分方法。
查阅SDAVFs预后相关文献:Cenzato等人的研究提出年龄小于40岁的SDAVFs患者比年龄大于60岁的患者术后运动功能改善明显; 同时发现患病时间大于13月的患者比患病时间小于13月的患者ALS评分高[12]; Ruiz等人的研究亦发现患病时间小于12月的患者预后较好[13]; Hetts等人的研究中发现扩张引流静脉长度累及超过10个椎体范围的SDAVFs患者ALS评分较高[14]; Ruiz等人的研究中发现术前ALS评分4~5分的患者术后功能障碍有明显恢复[13]。目前暂无对硬脊膜动静脉瘘治疗预后的评分系统,故基于以上研究结果,并结合本组研究数据,我们发现将年龄(60岁)、患病时间(12月)、引流静脉长度(椎体节段8个)及ALS(5分)作为节点行统计分析最有统计意义,并根据SDAVFs预后的各相关因素OR值,予以赋值,提出硬脊膜动静脉瘘手术预后评分量表,经统计分析存在统计学意义(P=0.000),可用来评估预后。
我们分析其原因为:①年龄小的患者较高龄患者手术耐受性强、基础疾病少、潜在的风险相对少,故60岁以下患者术后预后较好; ②患病时间长短直接与脊髓静脉高压存在时间相关,即患病时间越长,静脉高压导致脊髓出现不可逆性损伤可能性越大,预后亦越差; ③SDAVFs患者的临床症状主要与脊髓静脉高压导致的压力梯度变化有关,因动脉压力基本处于一个稳定的波动状态,故脊髓周围静脉网发育完善的患者,迂曲扩张的引流静脉节段越长,其节段性承受的动脉压力越小,因此在手术解除了瘘导致的静脉高压后,其功能改善相对较好; ④术前评分越高,功能状态越差,经手术治疗后其改善程度相对术前评分低的患者同比改善的几率高,这是符合边际效应的。另外,Jookyung等人研究认为脊髓水肿(MRI-T2加权像髓内高信号)与SDAVFs手术预后有统计学相关[15],这与本研究及Muralidharan等人研究得到的结果及有差别[16],需要更多的数据加以证明; 因本研究所纳入的数据较少,暂不支持性别与手术预后有统计学意义; 上述几点分析仍有待进一步验证。
4 结论SDAVFs切断术对改善SDAVFs患者预后有重要意义。SDAVFs患者预后与患者治疗时年龄、患病时间、迂曲扩张的引流静脉长度、患病当时临床症状严重程度及切断术的成功与否有关。硬脊膜动静脉瘘手术预后评分可以用来预估SDAVFs切断术的治疗效果, 未来我们会做更多的前瞻性研究,验证并扩展该评分表的临床指导意义。
| [1] |
Aminoff MJ, Logue V. The prognosis of patients with spinal vascular malformations[J]. Brain, 1974, 97(1): 211-218. DOI:10.1093/brain/97.1.211 |
| [2] |
Merland JJ, Richie MC, Chiras J. Intraspinal extramedullary arteriovenous fistulae draining into the medullary veins[J]. J Neuroradiol, 1980, 7(4): 271-320. |
| [3] |
Schaat TJ, Salzman KL, Stevens EA. Sacral origin of a dural arteriovenous fistula:case report and review[J]. Spine, 2002, 27(8): 893-897. DOI:10.1097/00007632-200204150-00023 |
| [4] |
Kings T, Geibprasert S. Spinal dural arteriovenous fistulas[J]. Am J Neuroradiol, 2009, 30(4): 639-648. DOI:10.3174/ajnr.A1485 |
| [5] |
Krings T, Lasjaunias PL, Hans FJ, et al. Imaging in spinal vascular disease[J]. Neuroimaging Clin N Am, 2007, 17(1): 57-72. DOI:10.1016/j.nic.2007.01.001 |
| [6] |
Jellema K, Tijssen CC, Sluzewski M, et al. Spinal dural arteriovenous fistulas-an underdiagnosisd disease. A review of patients admitted to the spinal unit of a rehabilitation center[J]. J Neurol, 2006, 253(2): 159-162. DOI:10.1007/s00415-005-0936-3 |
| [7] |
Anson JA, Spetzler RF. Interventional neuroradiology for spinal pathology[J]. Clin Neurosurg, 1992, 39: 388-417. |
| [8] |
Jellema K, Tijssen CC, van Rooij WJJ, et al. Spinal dural arteriovenous fistulas. Long-term follow-up of 44 treated patients[J]. Neurology, 2004, 62(10): 1839-1841. DOI:10.1212/01.WNL.0000125322.76322.6E |
| [9] |
Mourier KL, Gobin YP, George B, et al. Intradural perimedullary arteriovenous fistulae:results of surgical and endovascular treatment in a series of 35 cases[J]. Neurosurgery, 1993, 32(6): 885-891. |
| [10] |
马永杰, 凌峰, 张鸿祺. 硬脊膜动静脉瘘患者预后影响因素的研究进展[J]. 中华神经外科杂志, 2017, 33(11): 1181-1184. DOI:10.3760/cma.j.issn.1001-2346.2017.11.027 |
| [11] |
佟志勇, 王运杰, 梁传声. 引起脊髓功能障碍的硬脊膜动静脉瘘的临床特点[J]. 中华神经外科杂志, 2006, 22(6): 361-363. DOI:10.3760/j.issn:1001-2346.2006.06.013 |
| [12] |
Cenzato M, Debernardi A, Stefini R, et al. Spinal dural arteriovenous fistulas:outcome and prognostic factors[J]. Neurosurg Focus, 2012, 32(5): 11. DOI:10.3171/2012.2.FOCUS1218 |
| [13] |
Ruiz-Juretschke F, Perez-Calvo JM, Castro E, et al. A single-center, long-term study of spinal dural arteriovenous fistulas with multidisciplinary treatment[J]. J Clin Neurosci, 2011, 18(12): 1662-1666. DOI:10.1016/j.jocn.2011.03.008 |
| [14] |
Hetts SW, Moftakhar P, English JD, et al. Spinal dural arteriovenous fistulas and intrathecal venous drainage:correlation between digital subtraction angiography, magnetic resonance imaging, and clinical findings[J]. J Neurosurg Spine, 2012, 16(5): 433-440. DOI:10.3171/2012.1.SPINE11643 |
| [15] |
Jookyung L, Young-Min L, Dae CS, et al. Clinical presentation, imaging findings, and prognosis of spinal dural arteriovenous fistula[J]. Journal of clinical neuroscience, 2016, 26: 105-109. DOI:10.1016/j.jocn.2015.06.030 |
| [16] |
Muralidharan R, Saladino A, Lanzino G, et al. The clinical and radiological presentation of spinal dural arteriovenous fistula[J]. Spine(Phila Pa 1976), 2011, 36(25): 1641-1647. DOI:10.1097/BRS.0b013e31821352dd |
 2019, Vol. 46
2019, Vol. 46




