扩展功能
文章信息
- 马俊, 李世鹏, 赵鹤翔, 耿鑫, 李经辉, 余化霖
- MA Jun, LI Shi-Peng, ZHAO He-Xiang, GENG Xing, LI Jing-Hui, YU Hua-Lin
- 两种手术方式对Chiari畸形Ⅰ型合并脊髓空洞的系统评价及meta分析
- A systematic review and meta-analysis of two surgical approaches in patients with Chiari malformation type Ⅰ with syringomyelia
- 国际神经病学神经外科学杂志, 2019, 46(4): 422-427
- Journal of International Neurology and Neurosurgery, 2019, 46(4): 422-427
-
文章历史
收稿日期: 2019-04-10
修回日期: 2019-07-22
目前临床上治疗Chiari畸形Ⅰ型合并脊髓空洞的患者手术仍是最有效的方式,临床上常见的手术方式有PFD,寰枕筋膜切除,硬膜外层切除,PFDD,小脑扁桃体下缘切除,小脑扁桃体下缘电凝,蛛网膜梳理,脊髓空洞腔分流等,目前常用的手术方式主要为PFD和PFDD,但是针对这两种手术方式孰优孰劣目前争议较大,因此,我们针对这两种手术方式做了一个系统评价和meta分析,用来评估两种手术方式各自的优势和存在的缺陷。
2 材料和方法 2.1 文献检索本系统评价和meta分析是严格按照系统评价和meta分析报告标准清单[1](PRISMA)进行回顾性报告。
由两名研究者运用计算机独立检索各数据库自建库以来到2019年的文献,纳入文献的语言不限,并对纳入文献的引用文献二次检索以防遗漏,整个检索过程中如遇到有争议的文献时经过讨论后由第三者决定是否纳入。检索词为:“Chiari畸形”,“Arnold-chiari畸形”,“Chiari Malformation”,“Arnold-chiari Malformation”, “小脑扁桃体下疝畸形”,“Posterior Fossa Decompression”,“Duraplasty”,“Duroplasty”,“后颅窝减压”,“硬膜成形术”,“硬膜扩大修补术”,检索时同时检索Chiari的自由词,并纳入检索式。
2.1.1 纳入与排除标准纳入标准:①已发表的期刊论文、会议文章或在临床实验注册网站公开发表的实验数据,文中明确对比了后颅窝减压加硬膜成形术(PFDD)与后颅窝减压(PFD)的临床随机对照研究或非随机对照研究。②Chiari畸形Ⅰ型合并脊髓空洞患者。③文献里叙述了术前的脊髓空洞和临床症状的样本量,术后脊髓空洞和临床症状改善的样本量,术后并发症的样本量等。④PFD组明确手术方式为单纯后颅窝减压,可附带寰枕筋膜切除,硬膜外层切除;PFDD组明确手术方式为后颅窝减压加硬膜成形术,无小脑扁桃体下缘切除、小脑扁桃体下缘电凝、增厚蛛网膜切除及梳理、脊髓空洞腔分流等操作。
排除标准:①没有对PFDD和PFD比较的文章,单独报告PFDD或PFD的文章。②术中通过寰枕关节后路进行寰枕关节内固定术的文章。③CM-Ⅰ伴有颅颈交界区肿瘤或有后颅窝手术史的文章。④术中硬膜打开后未严密缝合的文章。⑤其他类型的Chiari畸形。⑥个案报告、动物研究的文章。
2.2 文献质量评价应用NOS量表[2]评估纳入文献质量,包括:研究的对象选择(0~4分);组间的可比性(0~2分),结果测量(0~3分),评估结果≥5分提示纳入文献质量良好,评估结果 < 5分提示纳入文献质量差,本次研究纳入10篇文献:5分1篇[3],6分2篇[4, 5],7分7篇[6-12],
2.3 结局指标本次研究纳入的结局指标包括:临床症状改善率,脊髓空洞缓解率,术后总并发症发生率,脑脊液漏发生率,假性硬脑膜发生率,术后切口感染、皮下积液发生率。
2.4 统计学分析运用Revman 5.3进行数据分析,本次研究纳入的结局指标均为二分类变量资料,统一用比值比OR对数据进行效应量合并,通过异质性检验后决定使用固定效应模型或随机效应模型进行数据分析,结果通过森林图进行展示。
3 结果 3.1 检索结果分析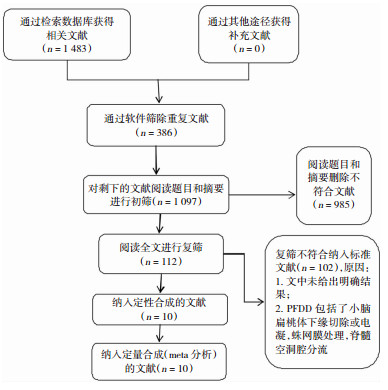
纳入的10篇文献除了1篇前瞻性临床随机对照研究存在低度偏倚风险,其余9篇回顾性队列研究均存在中度偏倚风险,但纳入研究的质量评价均≥5分,质量均良好。
3.3 Meta分析结果 3.3.1 脊髓空洞改善情况纳入文献中共7篇文献描述了PFDD和PFD组术前与术后的脊髓空洞样本量,以OR为效应量进行合并检验异质性,得P=0.22,95%CI(2.86, 10.69),提示两组间无异质性,运用固定效应模型进行数据分析,得P < 0.00 001,提示Chiari畸形Ⅰ型合并脊髓空洞的病人,PFDD有更好的效果,见图 1。
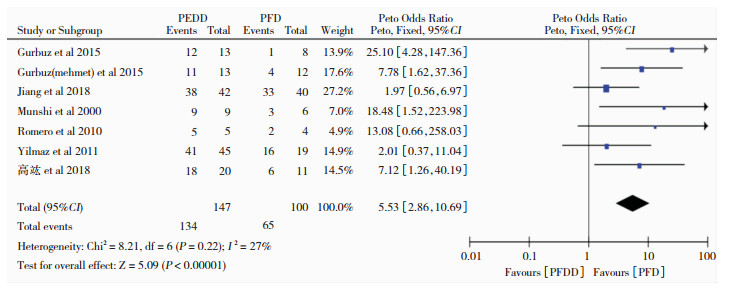
|
| 图 1 两组术式脊髓空洞缓解率对比森林图 |
纳入文献中共7篇文献描述了PFDD组和PFD组临床症状改善的病例数,以OR为效应量进行合并检验异质性,得P=0.69,95%CI(1.30, 4.91),提示两组间无异质性,运用固定效应模型进行数据分析,得P=0.006,即在术后临床症状改善方面PFDD组较PFD组有优势,见图 2。
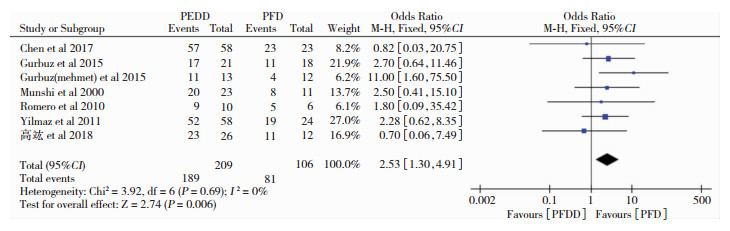
|
| 图 2 两种术式临床症状改善率对比森林图 |
纳入文献中共7篇文献描述了术后PFDD组和PFD组总并发症的样本量,以OR为效应量进行合并检验异质性,得P=0.003,95%CI(1.40, 8.59),提示两组间有异质性,运用随机效应模型进行数据分析,得P=0.007,即在术后总并发症方面PFDD组的概率更高,见图 3。
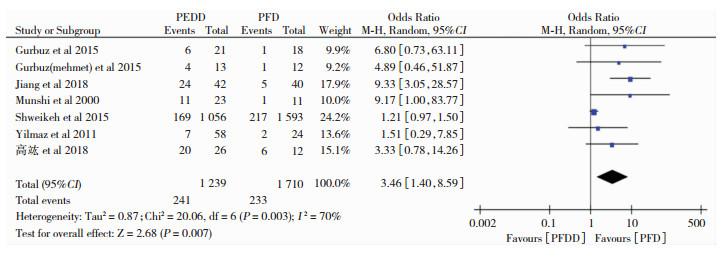
|
| 图 3 两种术式术后并发症发生率对比森林图 |
纳入文献中共6篇描述了PFDD组和PFD组的术后脑脊液漏的样本量,以OR为效应量进行合并检验异质性,得P=0.56,95%CI(2.63, 33.34),提示两组间无异质性,运用固定效应模型分析得P=0.0 006,即PFDD比PFD术后脑脊液漏发生率高,见图 4。
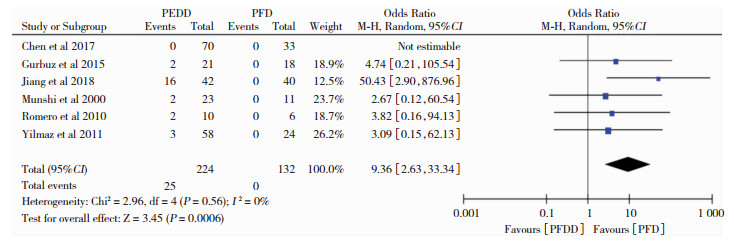
|
| 图 4 两种术式术后脑脊液漏对比森林图 |
纳入文献中共4篇描述了PFDD组和PFD组术后假性硬脑膜膨出的病例数,以OR为效应量进行合并检验异质性,得P=0.83,95%CI(1.28, 2.79),提示两组间无异质性,运用固定效应模型分析得P=0.001,即PFDD比PFD假性硬脑膜膨出发生率高,见图 5。
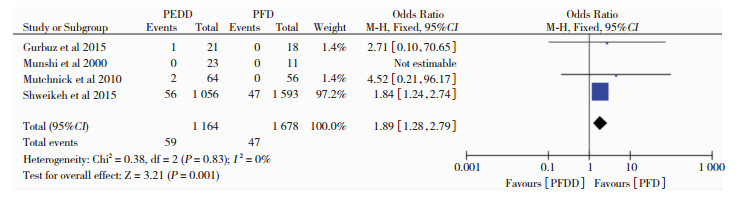
|
| 图 5 两种术式术后假性硬脑膜膨出对比森林图 |
纳入文献中共7篇描述了PFDD组和PFD组切口感染的病例数,以OR为效应量进行合并检验异质性,得P=0.98,95%CI(0.57, 3.59),提示两组间无异质性,运用固定效应模型分析得P=0.44,即两种手术方式在切口感染发生率方面无差异,见图 6。
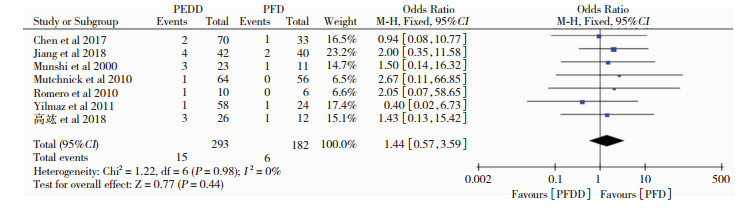
|
| 图 6 两种术式术后切口感染对比森林图 |
纳入文献中共4篇描述了PFDD组和PFD组术后枕部疼痛的病例数,以OR为效应量进行合并检验异质性,得P=0.29,95%CI(0.50, 5.80),提示两组间无异质性,运用固定效应模型分析得P=0.39,即在术后皮下积液方面两种手术方式无差异,见图 7。
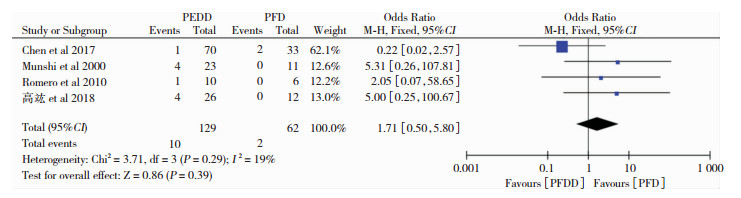
|
| 图 7 两种手术方式术后皮下积液对比森林图 |
Chiari畸形于1891年由奥地利病理学家Chiari首次报道,其以后颅窝容积狭小,小脑扁桃体、蚓部、延髓等脑组织被挤入枕骨大孔平面以下为特点。目前认为,其形成原因是由于在胚胎发育时期中胚层体节和枕骨部发育不良,导致枕骨发育滞后,使得出生后正常发育的小脑结构因后颅窝过度拥挤而疝入到椎管内,Alexandrou等[13]报道这一过程发生于孕期第6日~第10周。临床上目前常用的分类方法是运用解剖特点将其分为四型,即Ⅰ型:小脑扁桃体及小脑蚓部疝入椎管,但脑干、第Ⅳ脑室在枕骨大孔平面以上;Ⅱ型:小脑扁桃体、小脑蚓部、脑干、Ⅳ脑室均疝入椎管内;Ⅲ型:在小脑扁桃体、小脑蚓部、脑干、Ⅳ脑室都疝入椎管的基础上还合并有上颈部、枕部的脊柱裂和硬脑膜、硬脊膜的膨出;Ⅳ型:小脑扁桃体、小脑蚓部、脑干、Ⅳ脑室均不疝入椎管内,但是有小脑发育不全。其中Ⅰ型较常见,Ⅲ型和Ⅳ型在临床上都很少见,Ⅱ型多见于儿童。。随着医学的进步Azahraa等[14]在原有分类的基础上提出了Chiari 0,Chiari 1.5,Chiari 3.5 malformation。
目前临床上针对CM-Ⅰ合并脊髓空洞的患者手术方式仍无统一的观点,通过我们的研究显示在Chiari畸形Ⅰ型合并脊髓空洞的病人中PFDD组的术后脊髓空洞改善情况(P < 0.0 0001,95%CI:2.86, 10.69)明显优于PFD组,并且在术后症状改善方面(P=0.006, 95%CI:1.30, 4.91)PFDD组也体现出了明显的优势,但是PFDD组在术后脑脊液漏(P=0.0 006, 95%CI:2.63, 33.34)、假性硬脑膜膨出(P=0.0 006, 95%CI:1.28, 2.79)方面较PFD组发生率高,针对术后脑脊液漏可以通过术中严密缝合硬脑膜,术后腰椎穿刺或留置腰大池引流管来防治。Kotil等人[15]进行了一项前瞻性对照研究结果表明在Chiari畸形Ⅰ型合并脊髓空洞的病人中PFDD应作为首选的手术方式;Epstein[16]针对CM-Ⅰ的系统综述叙述了PFDD与PFD两种手术方式的优劣,对于合并脊髓空洞的患者推荐优先考虑后颅窝减压加硬膜成形术;Giammattei等人[17]的研究中比较了不同手术方式的优缺点,提倡在小脑扁桃体下疝畸形Ⅰ型合并脊髓空洞的病人优先考虑后颅窝减压加硬膜成形术。虽然在术后脑脊液漏,术后总并发症和术后假性硬脑膜膨出方面PFDD组的发生率明显高于PFD组,但是在病人关注的术后临床症状改善方面后颅窝减压加硬膜成形术组的有效率明显高于后颅窝减压术组,因此结合本研究的结果及既往各期刊发表的论文,建议针对Chiari畸形Ⅰ型合并脊髓空洞的病人优先选择后颅窝减压加硬膜成形术,这可以让病人获得更好的临床症状改善和远期预后。
| [1] |
Shamseer L, Moher D, Clarke M, et al. Preferred reporting items for systematic review and meta-analysis protocols (PRISMA-P) 2015:elaboration and explanation[J]. BMJ (Clinical research ed.), 2015, 350: g7647. |
| [2] |
Mertz D, Loeb M. Newcastle-Ottawa Scale:comparing reviewers' to authors' assessments[J]. BMC Med Res Methodol, 2014, 14: 45. DOI:10.1186/1471-2288-14-45 |
| [3] |
Gurbuz MS, Karaaslan N, Caliskan T, et al. Comparison of the Surgical Results for Foramen Magnum Decompression with and without Duraplasty in Chiari Malformation Type 1[J]. Turk Neurosurg, 2015, 25(3): 419-424. |
| [4] |
Yilmaz A, Kanat A, Musluman AM, et al. When is duraplasty required in the surgical treatment of Chiari malformation type Ⅰ based on tonsillar descending grading scale?[J]. World Neurosurgery, 2011, 75(2): 307-313. DOI:10.1016/j.wneu.2010.09.005 |
| [5] |
Shweikeh F, Sunjaya D, Nuno M, et al. National trends, complications, and hospital charges in pediatric patients with chiari malformation type ⅰ treated with posterior fossa decompression with and without duraplasty[J]. Pediatric Neurosurgery, 2015, 50(1): 31-37. |
| [6] |
高竑, 杨华, 向欣. Chiari畸形Ⅰ型合并脊髓空洞症的显微手术治疗[J]. 中国临床神经外科杂志, 2018, 23(2): 75-77. |
| [7] |
Chen J, Li Y, Wang T, et al. Comparison of posterior fossa decompression with and without duraplasty for the surgical treatment of Chiari malformation type Ⅰ in adult patients:A retrospective analysis of 103 patients[J]. Medicine (Baltimore), 2017, 96(4): e5945. DOI:10.1097/MD.0000000000005945 |
| [8] |
Jiang E, Sha S, Yuan X, et al. Comparison of Clinical and Radiographic Outcomes for Posterior Fossa Decompression with and without Duraplasty for Treatment of Pediatric Chiari I Malformation:A Prospective Study[J]. World Neurosurg, 2018, 110: e465-e472. DOI:10.1016/j.wneu.2017.11.007 |
| [9] |
Gurbuz MS, Berkman MZ, Unal E, et al. Foramen Magnum Decompression and Duraplasty is Superior to Only Foramen Magnum Decompression in Chiari Malformation Type 1 Associated with Syringomyelia in Adults[J]. Asian spine journal, 2015, 9(5): 721-727. DOI:10.4184/asj.2015.9.5.721 |
| [10] |
Romero FR, Pereira CA. Suboccipital craniectomy with or without duraplasty:what is the best choice in patients with Chiari type 1 malformation?[J]. Arq Neuro-psiquiatr, 2010, 68(4): 623-626. DOI:10.1590/S0004-282X2010000400027 |
| [11] |
Mutchnick IS, Janjua RM, Moeller K, et al. Decompression of Chiari malformation with and without duraplasty:Morbidity versus recurrence[J]. J Neurosurg:Pediatr, 2010, 5(5): 474-478. DOI:10.3171/2010.1.PEDS09218 |
| [12] |
Munshi I, Frim D, Stine-Reyes R, et al. Effects of posterior fossa decompression with and without duraplasty on chiari malformation-associated hydromyelia[J]. Neurosurgery, 2000, 46(6): 1384-1390. DOI:10.1097/00006123-200006000-00018 |
| [13] |
Alexandrou M, Politi M, Papanagiotou P. [Chiari malformation][J]. Radiologe, 2018, 58(7): 626-628. DOI:10.1007/s00117-018-0399-z |
| [14] |
Azahraa HF, Qaisi I, Joudeh N, et al. The newer classifications of the chiari malformations with clarifications:An anatomical review[J]. Clin Anat, 2018, 31(3): 314-322. DOI:10.1002/ca.23051 |
| [15] |
Kotil K, Ton T, Tari R, et al. Delamination technique together with longitudinal incisions for treatment of Chiari I/syringomyelia complex:a prospective clinical study[J]. Cerebrospinal Fluid Res, 2009, 6: 7. DOI:10.1186/1743-8454-6-7 |
| [16] |
Epstein NE. Definitions and treatments for chiari-1 malformations and its variants:Focused review[J]. Surg Neurol Int, 2018, 9: 152. DOI:10.4103/sni.sni_208_18 |
| [17] |
Giammattei L, Borsotti F, Parker F, et al. Chiari I malformation:surgical technique, indications and limits[J]. Acta Neurochirurgica, 2018, 160(1): 213-217. DOI:10.1007/s00701-017-3380-0 |
 2019, Vol. 46
2019, Vol. 46




