扩展功能
文章信息
- 张德云, 李胜胜, 梁君
- 高血压性双侧基底节对称性脑出血1例报道
- 国际神经病学神经外科学杂志, 2019, 46(3): 305-306
-
文章历史
收稿日期: 2018-11-04
修回日期: 2019-05-09
急性多灶性脑出血(Acute multifocal cerebral hemorrhage,AMCH)是指各种原因引起的脑内同时或几乎同时(48 h)发生两处及以上部位的出血[1],发生于双侧基底节区者,是AMCH中较为特殊的一种,其中也包括脑出血同时发生在脑的其它对称部位, 也叫急性对称性脑出血。高血压是颅内出血最重要的危险因素,导致单独的基底节区血肿多见。多个自发同时发生的并不常见,在对称基底神经节中发生的双侧出血是非常罕见的[2]。
1 病例资料患者男性,52岁,因“突发口角歪斜伴头晕4小时”入院。于2017年11月23日入院。患者4小时前无明显诱因出现口角歪斜,伴有头晕,后症状逐渐加重出现言语不清,右上肢无力,遂至我院急诊就诊,行头颅CT检查示:左侧基底节区脑出血。我科会诊以“左侧基底节区脑出血”收住院。既往高血压病史7年,血压最高180/100 mmHg, 入院, 平时未规律服用降压药控制血压,血压控制较差,有心脏病史,平时服用阿司匹林,否认肝炎、结核病史、否认药物过敏史。查体:血压173/90 mmHg,神志清楚,GCS评分12分,双侧瞳孔等大等圆,直径约3.0 mm, 光反射存在。右上肢肌力Ⅳ级,余肢体肌力Ⅴ级,肌张力正常,右侧偏身感觉稍减退。右侧巴氏征(+),左侧巴氏征(-)。辅助检查:头颅CT检查(本院,2017-11-23)示:左侧基底节区示肾形高密度影,较大截面约17 mm×37 mm,血肿大小约9.5 ml,周围呈低密度影,中线结构基本居中,为左侧基底节区脑出血表现(图 1A)。初步诊断:(1)左侧基底节区脑出血(2)高血压Ⅲ级(很高危)。
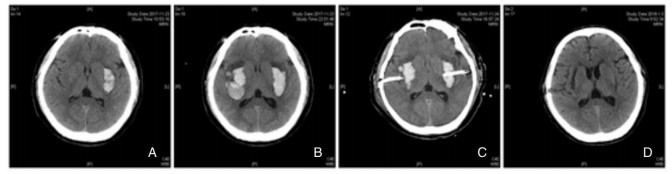
|
| A:入院当时头CT显示左侧基底节区脑出血;B:入院第1天上完厕所后头CT显示双侧基底节区脑出血;C:双侧颅骨钻孔脑内血肿外引流术后当日头CT;D:出院时头CT示双侧基底节区血肿基本吸收。 图 1 患者不同时期CT影像学对比 |
入院后暂予心电监护、吸氧、止血、控制血压、营养神经、护胃等对症治疗。患者当日上厕所后突发意识障碍加重,昏迷、憋喘,予口咽通气管应用,呼吸稳定后急查头CT示双侧基底节脑出血(图 1B)。详细告知患者家属目前病情,家属表示理解,转入ICU监护治疗。后与家属充分沟通病情后,同意行双侧颅骨钻孔脑内血肿外引流术(图 1C)。手术顺利,术后予以抗炎、脱水、营养神经等治疗,患者症状好转,血肿基本吸收(图 1D),左上肢肌力Ⅲ级,余肢体肌力Ⅴ级,肌张力无明显减退或增高,于2018年1月16日转入当地医院继续治疗。
2 讨论本例患者为中年男性,高血压7年,未规律服药,突发起病,以口角歪斜,头晕,肢体无力为初始主要症状,上厕所后意识障碍加重,昏迷,急查CT示:双侧基底节区脑出血,符合AMCH的诊断,并考虑高血压导致的脑血管破裂的可能性大。
目前双侧基底节出血的机制仍不确定,大多数学者认为,急性多灶性脑出血的病因主要是高血压和淀粉样变脑血管病, 其次为瘤卒中、血管炎、血管畸形、抗凝及溶栓治疗、血管瘤、吸毒等[3]。目前报道双侧基底节区出血的原因有高血压、外伤,甲醇中毒,糖尿病酮症酸中毒,高渗糖昏迷,偏头痛,抗凝血药使用和真菌感染等[4-9]。一个可能的机制是双侧豆纹动脉上的微血管瘤的同时破裂。另一种更具说服力的机制是一侧脑出血后造成颅内压升高或出血后疼痛刺激导致儿茶酚胺分泌增加,血压进一步升高,短时间内引起对侧的微动脉瘤的破裂所致[10]。该患者左侧基底节出血后,继发右侧基底节区出血,出血量相仿,形成较典型的镜像现象,考虑一侧脑出血后,在特定的血流动力学下,加上患者上厕所导致对侧微动脉破裂,经随访,患者目前神志清楚,言语流利,左下肢肌力稍差,余肌力肌张力正常,可独立活动。可见,继发性高血压性双侧基底节区脑出血虽然病情变化较快,但若能正确根据出血量、出血部位、患者意识变化等因素选择治疗方案,及时处理,患者预后仍较可观。
| [1] |
王忠诚, 主编. 神经外科学. 武汉: 湖北科学技术出版社, 1998: 686-689.
|
| [2] |
Zhao J, Chen Z, Wang Z, et al. Simultaneous bilateral hypertensive basal ganglia hemorrhage[J]. Neurol Neurochir Pol, 2016, 50(4): 275-279. DOI:10.1016/j.pjnns.2016.03.003 |
| [3] |
曾进胜. 重视自发性多灶性脑出血的病因诊断[J]. 中国神经精神疾病杂志, 2010, 36(2): 120-121. DOI:10.3969/j.issn.1002-0152.2010.02.019 |
| [4] |
Permpalung N, Cheungpasitporn W, Chongnarungsin D, et al. Bilateral putaminal hemorrhages:seriouscomplication of methanol intoxication[J]. N Am J Med Sci, 2013, 5: 623-624. DOI:10.4103/1947-2714.120804 |
| [5] |
Ertl-Wagner B, Jansen O, Schwab S, et al. Bilateral basalganglion haemorrhage in diabetic ketoacidotic coma:case report[J]. Neuroradiology, 1999, 41: 670-673. DOI:10.1007/s002340050822 |
| [6] |
Cho SJ, Won TK, Hwang SJ, et al. Bilateral putaminal hemorrhage with cerebral edema in hyperglycemic hyperosmolar syndrome[J]. Yonsei Med J, 2002, 43: 533-535. DOI:10.3349/ymj.2002.43.4.533 |
| [7] |
Raabe A, Krug U. Migraine associated bilateral intracerebral haemorrhages[J]. Clin Neurol Neurosurg, 1999, 101: 193-195. DOI:10.1016/S0303-8467(99)00024-4 |
| [8] |
Sato M, Tanaka S, Kohama A, et al. Morita R.Spontaneous bilateral intracerebral hemorrhage occurring simultaneously-case report[J]. Neurol Med Chir, 1986, 26: 545-547. DOI:10.2176/nmc.26.545 |
| [9] |
Verma A. Bilateral basal ganglionic hemorrhage[J]. Arch Neurol, 2006, 63: 464. DOI:10.1001/archneur.63.3.464 |
| [10] |
阎仁福, 邱晟, 尹睿, 等. 对称性双侧壳核或丘脑高血压脑出血五例报告并文献复习[J]. 中华神经外科杂志, 2016(7): 710-713. DOI:10.3760/cma.j.issn.1001-2346.2016.07.014 |
 2019, Vol. 46
2019, Vol. 46



