扩展功能
文章信息
- 万力源, 秦晓雅, 赵晓平, 范小璇, 冯照群
- WANG Li-Yuan, QIN Xiao-Ya, ZHAO Xiao-Ping, FAN Xiao-Xuan, FENG Zhao-Qun
- 神经内镜术与小骨窗血肿清除术治疗高血压脑出血疗效的Meta分析
- Clinical efficacy of neuroendoscopy versus small bone window hematoma evacuation in the treatment of hypertensive intracerebral hemorrhage: A metal-analysis
- 国际神经病学神经外科学杂志, 2019, 46(3): 240-245
- Journal of International Neurology and Neurosurgery, 2019, 46(3): 240-245
-
文章历史
收稿日期: 2019-01-14
修回日期: 2019-05-31
2. 陕西中医药大学附属医院, 陕西 咸阳 712000
2. Affiliated Hospital of Shaanxi University of Traditional Chinese Medicine, Xianyang, Shaanxi 712000, China
我国的高血压脑出血(Hypertensive intracerebral hemorrhage,HIGH)年发病率约为(50.6~80.7)/10万人口,自1997年起已经被世界卫生组织列为脑卒中高发国家[1]。HICH作为神经外科常见的急难重症之一,有很高的致残和致死率[2, 3]。这也是当今国内外医学界共同面临的难题,手术治疗是早期挽救HICH患者生命的不二选择,手术的方式将直接影响预后。因为早期传统的去骨瓣减压术本身带来的创伤可能会更大[4],所以微创治疗脑出血这种手术方式普遍得到人们的接受,神经内镜及小骨窗血肿清除术是最具有代表性的两种,与传统开颅手术比较,两者兼备安全性高、创伤小、恢复快和并发症少等优势[5, 6],然而哪种方式更有效目前尚无定论,这也成为现阶段神经外科医师争论的焦点。笔者将利用Meta分析这一定量的循证医学方法来综合分析,对神经内镜术与小骨窗血肿清除术治疗HICH的临床疗效进行客观评价,望能为临床手术方式的选择提供有价值的依据。
1 资料与方法 1.1 文献检索方法搜索2008年1月~2018年12月万方、知网以及维普等中文数据库以及PubMed、Cochrane Library、EMbase等英文数据库,中文检索词为“脑出血、高血压脑出血、内镜、小骨窗、开颅、手术”,英文检索词为“hemorrhage,hematoma,hypertensive intracerebral hemorrhage,endoscopic,endoscopy,small bone window, craniotomy”。
1.2 文献纳入及排除要求(1) 纳入要求:①文献的研究类型:一切对比神经内镜术与小骨窗血肿清除术的相关随机对照试验(randomized controlled trial,RCT)或者病例对照研究;②文献的研究对象:按照《中国脑出血诊治指南(2014)》和美国卒中协会对自发性脑出血的指南中的HICH为诊断依据和标准;③使用Cochrane文献评价手册来评价文献情况。(2)排除要求:①纳入患者有高血压以外的出血病因:如脑血管畸形或特异性动脉炎等所致的脑出血;②文献只提供一种手术方式而无对比分析;③重要数据不明确;④纳入、排除要求未说明。
1.3 文献内容评价与数据收集(1) 文献内容评价:以2名评价者独立地对纳入的文章内容进行评价。如出现有争议的文献,即交给第三位评价者来评价并共同研究讨论决定纳入与否。文献的内容评价依据Cochrane系统评价手册指定的Jadad量表和纽卡斯尔-渥太华量表(New castle-Ottawa Scale, NOS)对纳入的文献进行评定。(2)数据收集:2名评价者分析全部纳入文献后,把有关信息分别录入到表格中。包含样本的选入标准、样本数量以及研究的情况、干预的内容、观测的指标、随访的时间以及相关统计学方法。
1.4 统计学部分方法使用Cochrane协作网指定的RevMan 5.3软件进行Mete分析;用随机效应模型和固定效应模型来做数据合并分析;计数资料使用比值比(odds ratio,OR)和95%置信区间(confidenceinterval,CI)描述;计量资料使用标准化均数差(standardized mean difference,SMD)和其95%CI描述。P < 0.05为差异具有统计学意义。
2 结果 2.1 检索结果检索出文献370篇,其中英文84篇,中文286篇,在初步浏览后,共筛选出47篇。由2名评价者对47篇文献浏览全文后,去除其中骨瓣开颅血肿清除术12篇,未说明具体开颅方法3篇,神经导航联合神经内镜技术6篇,有出血量,年龄和时间等限定的8篇,仅论述一种治疗方法5篇,同一作者或同一单位重复发表 3篇,最后收入10个研究[7-16],有4篇RCT研究[9, 11, 12, 14]和6篇病例对照研究[7, 8, 10, 13, 15, 16]。纳入文献的基本情况及质量评价结果见表 1。
| 纳入研究 | 发表时间 | 纳入研究的基本情况 | |||||||||||||
| 例数(例) | 年龄(岁) | 血肿量(ml) | 入院GCS | 质量评分 | |||||||||||
| 内镜 | 小骨窗 | 内镜 | 小骨窗 | 内镜 | 小骨窗 | 内镜 | 小骨窗 | NOS | Jadad | ||||||
| 刘炜等[7] | 2008 | 26 | 24 | 56.4±9.8 | 54.3±10.2 | 52.7±17.5 | 54.1±15.3 | 8.4±1.5 | 8.9±1.7 | 7 | |||||
| 王双豹等[8] | 2015 | 44 | 44 | 55.9±9.3 | 56.6±9.4 | 64.8±10.8 | 62.4±10.4 | 7.3±1.2 | 7.5±1.2 | 6 | |||||
| 陈果等[9] | 2015 | 49 | 37 | 54.0±19.0 | 53.0±20.0 | 58.6±17.9 | 57.1±18.4 | 7.3±1.3 | 7.6±1.2 | 6 | |||||
| 段飞等[10] | 2016 | 40 | 40 | 53.9±6.7 | 53.9±6.8 | NG | NG | NG | NG | 3 | |||||
| 印晓鸿等[11] | 2016 | 80 | 80 | 58.0±16.0 | 56.0±18.0 | 39.4±12.7 | 38.6±12.3 | 10.0±1.8 | 9.0±2.1 | 2 | |||||
| 王志勇等[12] | 2017 | 42 | 42 | 57.21±7.33 | 56.95±6.74 | 39.5±12.1 | 38.62±11.34 | NG | NG | 3 | |||||
| 范广明等[13] | 2017 | 39 | 33 | 54.01±3.73 | 57.32±3.42 | 52.30±3.63 | 50.43±3.15 | 6.01±0.65 | 6.35±0.72 | 6 | |||||
| 杭军等[14] | 2018 | 60 | 60 | 53.4±4.5 | 54.1±3.8 | 46.5±9.1 | 47.2±8.7 | NG | NG | 4 | |||||
| 朱宝成等[15] | 2018 | 53 | 52 | 62.3±3.0 | 68.6±2.2 | 76.3±3.2 | 75.3±2.6 | 7.0±0.3 | 7.0±0.5 | 5 | |||||
| 蒋福刚等[16] | 2018 | 60 | 60 | 49.7±8.9 | 50.1±9.7 | 40.8±6.3 | 41.2±7.1 | 10.3±2.5 | 10.5±2.6 | 6 | |||||
| 注:NOS.纽卡斯尔-渥太华量表,非随机对照试验质量评价;Jadad.随机对照试验质量评价;NG.原文未提供信息。 | |||||||||||||||
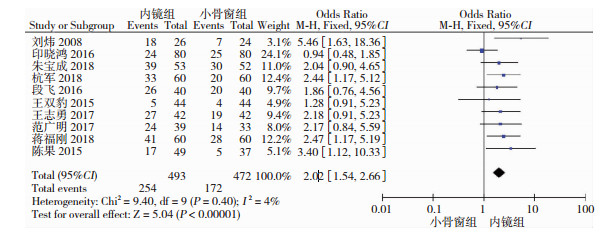
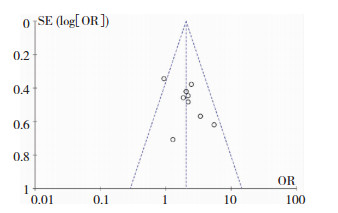
纳入文献中10篇研究对此两种术式治疗HICH进行了相关研究[7-16]。评价指标为GOS评分4分及以上者,10篇文章均对术后恢复良好率进行分析(图 1),神经内镜组共纳入病例493例,术后6个月恢复良好254例;小骨窗组共纳入病例472例,术后6个月恢复良好172例。异质性检验示各研究之间无明显异质性,故采用固定效应模型分析。结果示神经内镜组术后恢复良好率优于小骨窗组(OR=2.02, 95%CI=[1.54, 2.66],P<0.01)。漏斗图检验文献的发表偏倚(图 2)可见,双侧基本对称,无发表偏倚。
|
| 图 1 神经内镜组与小骨窗组的恢复良好率对比分析 |
|
| 图 2 纳入文献的发表偏倚 |
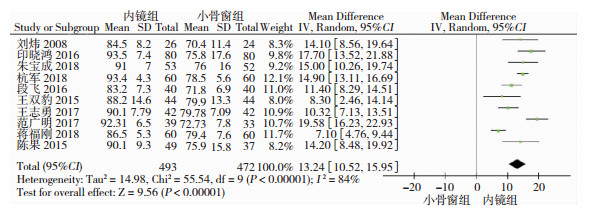
共10篇研究均报道两种手术的血肿清除率,结果示I2>75%, 存在高度异质性,探究可能为不同术者的熟练程度的不同和测量工具的差异所导致,因此采用随机效应模型,内镜组血肿清除率较明显高于小骨窗组(SMD=14.20;95%CI=[8.48, 19.92],P<0.01,图 3)。
|
| 图 3 神经内镜组和小骨窗组的血肿清除率对比分析 |
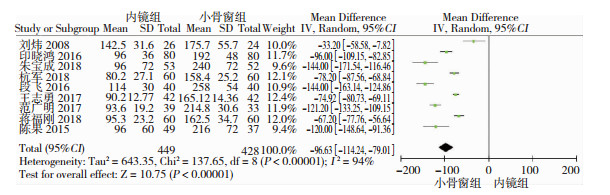
共9篇文献对比两种手术的手术时间(min),研究间有高度异质性(P<0.01, I2=94%), 分析其可能原因为不同的手术条件和测量工具的差异导致,故使用随机效应模型来分析。Meta分析示,神经内镜手术时间明显缩短于小骨窗手术时间(SMD=-96.63, 95%CI=[-114.24, -79.01],P<0.01,图 4)。
|
| 图 4 神经内镜组和小骨窗组的手术时间对比分析 |
共9篇比较术中失血量,各个研究之间存在高度异质性(P<0.01, I2=100%), 分析其原因为术者操作的熟练程度、血肿的位置以及测量的工具的差异,故采用随机效应模型进行分析。Meta分析示,神经内镜术中出血量明显少于小骨窗手术(SMD=-215.06, 95%CI= [-255.41, -174.71],P<0.01,图 5)。
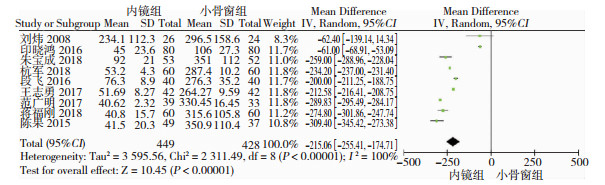
|
| 图 5 神经内镜组和小骨窗组的术中出血量对比分析 |
共5篇文献比较入住ICU天数,Meta分析结果显示,P=0.19>0.1, I2=35%,用固定效应模型来分析。神经内镜手术组的入住ICU天数较小骨窗手术组明显减少(OR=-5.91, 95%CI=[-6.26, -5.57],P<0.01,图 6)。
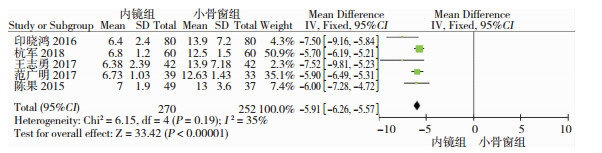
|
| 图 6 神经内镜组和小骨窗组的ICU入住时间对比分析 |
共9篇文献比较两种手术的病死率,异质性检验显示各研究之间无明显异质性(P=0.95, I2=0%),采用固定效应模型分析。Meta分析示,神经内镜手术的病死率明显低于小骨窗手术,差异有统计学意义(OR=0.32, 95%CI= [0.16, 0.62],P<0.01,图 7)。
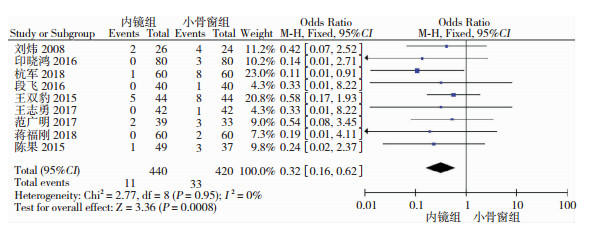
|
| 图 7 神经内镜组和小骨窗组的死亡率对比分析 |
共8篇文献比较两种手术的并发症发生率,较为常见的并发症有肺部感染、颅内感染和肾功能衰竭等。文献异质性检验示(P=0.34, I2=11%),故同质性较好则采用固定效应模型分析。Meta分析示,神经内镜术的并发症发生率明显小于小骨窗术(OR=0.28, 95%CI=[0.19, 0.43],P<0.01,图 8)。
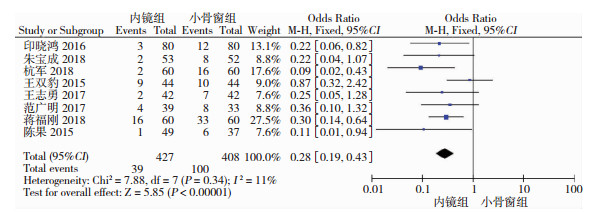
|
| 图 8 神经内镜组和小骨窗组的并发症发生率对比分析 |
HICH占所有中风的70%,有着极高的死亡率,有61%~88%的患者预后较差[17],严重影响患者的生活质量。手术的主要作用是消除血肿对脑组织挤压而产生的水肿坏死以及降低颅内压[18]。2007年周良辅等经过临床观察表示微创清除HICH颅内血肿的有效率比传统开颅手术高[19]。2005年赵继宗团队发表的多中心单盲研究也得到过相似结论,还表示血肿量的大小并不是选择手术方式的决定性因素[20]。小骨窗血肿清除术是利用显微镜来迅速到达血肿部位清除血肿,能及时有效地控制颅内高压,减轻对周围脑组织的伤害[21],但因术野暴露有限[22],位于深部的血肿发生再出血的处理上存在较明显不足,故中等及大量的深部血肿则不适合选择。神经内镜手术既具微创优势又能达到理想的手术视野,可以充分止血,兼具引流术和小骨窗血肿清除术两种方式的优势,可适用于深部血肿清除,不足为术中不可改变入路角度,对于大量出血或急性脑疝者不可使用[23]。本文Meta分析结果表明,与小骨窗术相比,神经内镜术治疗HICH其预后更佳、病死率更低,并且内镜组清除率更高,术中出血量减少,手术时间变短,ICU入住天数减少,术后并发症较少。纳入的10篇文章的研究基线具有可比性,但均有不同程度的偏倚,由于手术的特殊性和伦理学的要求,其无法做到完全双盲,结果无选择性报道,具有完整性。纳入的文献仅4篇RCT,且文献并未说明具体操作细节,质量较低。在6篇病例对照研究中,有较高质量的3篇、中等质量的2篇以及较低质量的1篇。考虑到HICH发病后进展迅速,临床上手术方式选择的决策时间短,研究中实施随机和盲法的难度高,研究文献的质量受到了一定程度的限制。并且由于不同医院医疗基础设备和技术条件有较大的差异,所以研究数据的结果有较大异质性,希望未来有更多高质量、大样本的RCT和病例对照研究来进一步证实研究结果。
| [1] |
王忠诚. 王忠诚神经外科. 武汉: 湖北科学技术出版社, 2005: 864-865.
|
| [2] |
Gang Y, Gaofeng S. Clinical effect of minimally invasive intracranial hematoma in treating hypertensive cerebral hemorrhage[J]. Pakistan Journal of Medical Sciences, 2016, 32(3): 677-681. |
| [3] |
Tsivgoulis G, Katsanos A H, Butcher K S, et al. Intensive blood pressure reduction in acute intracerebral hemorrhage:A meta-analysis[J]. Neurology, 2014, 83(17): 1523-1529. DOI:10.1212/WNL.0000000000000917 |
| [4] |
Fattahian R, Bagheri S, Sadeghi M. Development of Posttraumatic Hydrocephalus Requiring Ventriculoperitoneal Shunt After Decompressive Craniectomy for Traumatic Brain Injury:a Systematic Review and Meta-analysis of Retrospective Studies[J]. Medical Archives, 2018, 72(3): 214-219. DOI:10.5455/medarh. |
| [5] |
Tang Y, Yin F, Fu D, et al. Efficacy and safety of minimal invasive surgery treatment in hypertensive intracerebral hemorrhage:a systematic review and meta-analysis[J]. BMC Neurology, 2018, 18(1): 136-147. DOI:10.1186/s12883-018-1138-9 |
| [6] |
Wang W, Zhou N, Wang C. Minimally Invasive Surgery for Patients with Hypertensive Intracerebral Hemorrhage with Large Hematoma Volume:A Retrospective Study[J]. World Neurosurgery, 2017, 105(9): 348-358. |
| [7] |
刘炜, 马尚斌, 宋会双, 等. 基底节区高血压脑出血不同微创手术方式的比较[J]. 中华神经医学杂志, 2008, 7(5): 495-497. DOI:10.3760/cma.j.issn.1671-8925.2008.05.017 |
| [8] |
王双豹, 赵伟然, 邓一洁, 等. 基底节区脑出血小骨窗血肿清除与神经内镜下血肿清除的效果对比[J]. 西部医学, 2015, 27(6): 870-872. DOI:10.3969/j.issn.1672-3511.2015.06.022 |
| [9] |
陈果, 董伟. 神经内镜微创手术与小骨窗开颅显微手术治疗幕上高血压脑出血效果比较[J]. 中国医药导报, 2015(7): 51-54. |
| [10] |
段飞, 赵悦, 赵虎威, 等. 神经内镜微创手术治疗高血压脑出血的疗效评估[J]. 广西医科大学学报, 2016, 33(2): 312-314. |
| [11] |
印晓鸿, 王远传, 唐晓平, 等. 神经内镜与显微镜在高血压脑内血肿手术治疗中的对比研究[J]. 重庆医学, 2016, 45(26): 3697-3699. DOI:10.3969/j.issn.1671-8348.2016.26.030 |
| [12] |
王志勇, 朱耀祖, 周有东, 等. 神经内镜微创手术治疗高血压脑出血疗效研究[J]. 河北医药, 2017, 39(11): 1712-1714. |
| [13] |
范广明, 张文, 毛振立. 神经内镜微创手术与小骨窗开颅显微手术治疗幕上高血压脑出血的临床效果[J]. 解放军医药杂志, 2017(1): 96-99. |
| [14] |
杭军, 李晓斌. 高血压患者幕上脑出血神经内镜手术治疗的临床分析[J]. 湖南师范大学学报(医学版), 2018, 15(1): 46-48. DOI:10.3969/j.issn.1673-016X.2018.01.015 |
| [15] |
朱宝成, 万鹏. 神经内镜微创手术与小骨窗开颅显微手术治疗幕上高血压脑出血效果比较研究[J]. 山西医药杂志, 2018, 47(13): 1581-1583. DOI:10.3969/j.issn.0253-9926.2018.13.035 |
| [16] |
蒋福刚, 岑明, 李军. 神经内镜与小骨窗开颅手术治疗高血压脑出血的疗效比较[J]. 中国微侵袭神经外科杂志, 2018, 23(8): 369-370. |
| [17] |
Morgenstern L B, Hemphill Rd J C, Anderson C, et al. Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J]. Stroke, 2015, 46(7): 2032-2060. DOI:10.1161/STR.0000000000000069 |
| [18] |
Wang RA. Life history tradeoffs of pathogens and the treatment principle of antibiogenesis[J]. Genes Dis, 2017, 4(3): 154-158. DOI:10.1016/j.gendis.2017.07.004 |
| [19] |
周良辅. 微创神经外科的过去、现在和将来[J]. 中华神经医学杂志, 2007, 6(7): 649-652. DOI:10.3760/cma.j.issn.1671-8925.2007.07.001 |
| [20] |
赵继宗, 周定标, 周良辅, 等. 2464例高血压脑出血外科治疗多中心单盲研究[J]. 中华医学杂志, 2005, 85(32): 2238-2242. DOI:10.3760/j:issn:0376-2491.2005.32.004 |
| [21] |
原高明, 孟晓峰, 徐汝飞, 等. 微骨窗开颅治疗小脑出血的疗效分析[J]. 国际神经病学神经外科学杂志, 2018, 45(6): 587-590. |
| [22] |
姚晓辉, 张世渊, 成睿, 等. 神经导航及内镜下小骨窗治疗高血压脑出血[J]. 国际神经病学神经外科学杂志, 2017, 44(5): 455-458. |
| [23] |
Sun G, Li X, Chen X, et al. Comparison of keyhole endoscopy and craniotomy for the treatment of patients with hypertensive cerebral hemorrhage[J]. Medicine, 2019, 98(2): 51-57. |
 2019, Vol. 46
2019, Vol. 46




