扩展功能
文章信息
- 邹华元, 刘定阳, 杨治权, 王承雄, 杨转移, 王延金, 张俊美
- ZOU Hua-yuan, LIU Ding-yang, YANG Zhi-quan, WANG Cheng-xiong, YANG Zhuan-yi, WANG Yan-jin, ZHANG Jun-mei
- 难治性癫痫侵袭性评估中颅内皮层电极的应用与并发症分析
- Application and complications of subdural electrodes implantation in preoperative assessment of intractable epilepsy surgery
- 国际神经病学神经外科学杂志, 2018, 45(5): 457-460
- Journal of International Neurology and Neurosurgery, 2018, 45(5): 457-460
-
文章历史
收稿日期: 2018-06-14
修回日期: 2018-08-28
2. 中南大学湘雅医院神经外科, 湖南 长沙 410008
2. Department of Neurosurgery, Xiangya Hospital, Central South University, Changsha, 410008
癫痫外科的术前评估的主要难点在于致痫区的确定,以及致痫区与表达功能区的界限。头皮脑电图在精准定位中受到干扰因素很多,这就使得有一部分难治性癫痫患者术前评估中需要采用侵袭性脑电图监测。侵袭性脑电图监测目前主要方法有颅内皮层电极辅助深部电极(Subdural & Depth Electrodes)和立体定向脑电图(SEEG)。近年来立体定向脑电图因位置更为精准,埋置损伤相对较小,对深部结构脑沟覆盖等优势,已广泛在癫痫外科开展。但颅内皮层电极监测埋置方案设计相对简单,皮层覆盖范围触点多,功能区定位相对更为精确,其仍有较大的临床价值[10]。本文对2014年4月~2017年6月间在湘雅医院行开颅皮层电极埋置的65例患者临床资料进行总结,分析其并发症,探讨其安全性。
1 资料与方法 1.1 入组标准因颅内电极埋置是侵入性检查,术前病例选择非常严格。我中心严格入选标准,包括以下情况:①一期术前评估对癫痫症状学、脑电图、影像学分析存在矛盾与不一致情况;②MRI阴性难治性癫痫且有电临床局灶性起源的依据;③致痫病灶与表达功能区(如运动区、言区等)关系密切,需精准定位致痫灶与表达功能皮层定位。
1.2 一般资料2014年4月~2017年6月间,在中南大学湘雅医院功能神经外科住院的癫痫患者中,共有65例患者施行颅内皮层电极埋置行长程侵入性脑电图监测。男性36例,女性29例,平均年龄18.9岁(7月龄~47岁),平均病程10.3年(2月~24年)。
1.3 术前检查严格的癫痫术前一期评估,检查包括常规术前检查,智力记忆力检查,视屏脑电图检查(包括发作期与间期),磁共振(MRI)检查(3DT1,薄层T2,薄层T2-Flair,必要时功能磁共振fMRI检查),PET-CT检查,必要时行WADA实验评估语言、运动、记忆优势侧别。
1.4 手术方法对患者的所有临床资料综合评估,确定患者是否需皮层电极植入,根据患者解剖-电-临床特点确定电极植入方案、电极植入数量与手术切口设计。对于需要结合深部电极植入的患者,先行在局麻下安装立体定向头架,随后再进行CT扫描,将CT与MRI影像融合后确定植入靶点,计算出靶点坐标。根据术前讨论的最可能致痫灶范围,确定手术切口及骨窗,常规开颅。剪开硬膜后将片状电极覆盖在脑组织表面,并在立体定向下植入深部电极。片状电极覆盖的原则为①尽可能采用最少电极原则;②尽可能以最可疑致痫灶为中心,覆盖超过致痫灶边缘;③若致痫灶可能与功能区交织,需覆盖超过功能区,以便电刺激确定功能区边界;④适当覆盖1~2个鉴别诊断的致痫区。标记好电极位置后缝合硬膜并将电极片缝合固定于硬膜,放回骨瓣后,缝合头皮关颅。将电极导线缝合固定于头皮。
1.5 术后管理患者返回病房后行持续性视频脑电图监测,直至患者典型的癫痫惯常发作1~2次。如果可能需监测到患者所有发作类型。监测时间最好在2周内,必要时停服所有抗癫痫药物,对于持续无发作患者可进行电刺激诱发。需要确定功能区的患者行电刺激描记功能区范围。术后第1天常规CT扫描,与MRI融合后确定电极的实际位置,并确定是否合并颅内血肿,脑水肿,并根据病情确定是否需要再次手术清除血肿。常规换药查看是否合并脑脊液漏,常规使用抗菌药物。
2 结果 2.1 植入情况本组65例患者埋置硬膜下皮层电极,其中双侧埋置17例,单侧埋置48例,共有82侧的埋置,左侧埋置41例,右侧埋置41例。其中78侧为开颅埋置,4侧为钻孔埋置。单纯埋置硬膜下电极27例,辅助埋置深部电极16例,深部电极埋置中立体定向埋置14例,导航辅助埋置4例,徒手穿刺埋置5例。每位患者放置3~8块皮层电极,平均6.1块,平均100个触点(48~126触点)。
2.2 并发症情况本组患者平均持续监测时间为10.78天(2~28天)。无手术死亡病例和长期遗留并发症。并发症常见的为颅内血肿、脑脊液漏、颅内感染、脑肿胀、电极脱出(见表 1)。所有出现并发症的病人中,无一例因此而放弃癫痫外科手术。颅内血肿共8例,其中硬膜外血肿4例,硬膜下血肿4例(血肿均位于硬膜与电极片之间),无脑内血肿患者。血肿量不大的患者,根据临床表现决定是否继续监测,本组患者中有3例硬膜外血肿再次开颅清除血肿,继续监测,其余患者均为保守观察继续监测于2次开颅行致痫灶切除术时将血肿清除。脑脊液漏12例,均为电极导线处漏出,进一步缝合并妥善固定导线后一般脑脊液漏能控制。颅内感染2例(细菌学培养结果),感染皆在监测到满意结果之后出现,未影响随后的致痫灶切除手术。1例患者在转运途中意外一根电极导线断裂未影响后期的监测。1例患者术后第三天出现脑肿胀,考虑因静脉受压是主要原因,该患者出现严重肿胀时脑电监测已完成,立即行手术切除癫痫病灶并取出电极,未产生严重影响。
| 并发症 | 早期手术组 (n=30) |
晚期手术组 (n=35) |
合计 |
| 硬膜外血肿 | 3 | 1 | 4 |
| 硬膜下血肿 | 3 | 1 | 4 |
| 脑脊液漏 | 8 | 3 | 11 |
| 颅内感染 | 3 | 0 | 3 |
| 电极脱出 | 1 | 0 | 1 |
| 注:早期手术组指2014年4月-2015年10月,晚期手术组指2015年10月-2017年6月 | |||
所有患者监测后均行切除手术,其中癫痫起源定位于额叶25例,定位于颞叶29例,定位于顶枕叶8例,定位于岛叶3例。术后病理结果回报局灶性皮质发育不良25例,海马硬化14例,灰质异位5例,胶质增生21例,低级别胶质瘤2例。
术后平均随访32月(8~46月),术后癫痫控制,其中34例(52.3%)达到Engel Ⅰ级,16例(24.6%)Engel Ⅱ级,9例(13.8%)Engel Ⅲ级,6例(9.2%)Engel Ⅳ。
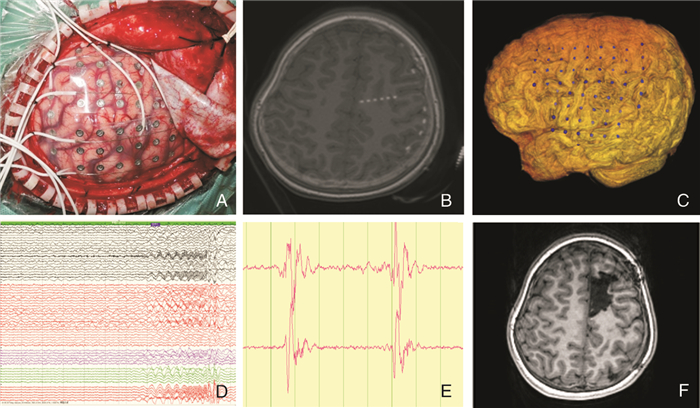
|
| 图 1 皮层电极辅助深部电极定位致痫灶,病灶位于额上沟后份,术后随访2年无癫痫发作。A图为植入电极后术中照相,B图为术后CT与术前MRI融合影像,深部电极穿过额上沟,C图为术后CT与MRI融合后三维重建后显示电极的实际位置,D图为监测起源位置,E图为在额上沟电极中大量高频放电,F图为术后切除图片。 |
颅内电极埋置长程脑电监测是癫痫外科中重要的术前评估方法。但因其为有创检查,需要慎重把握手术适应症。电极置入方法学上分为“北美学派”和“法国学派”[1]。前者以硬膜下条状或栅格状电极结合深部电极置人为基础,需要开颅或钻孔;而后者是依托立体定向技术,微小钻孔,非直视下置入多根深部电极[9]。立体定向脑电图在我国引入晚,但发展非常迅速,近年来似乎有取代皮层电极的趋势,但皮层电极脑电图因其皮层覆盖密集广泛、经济、设计相对简单、对功能区定位更有优势等特点,仍有其使用价值。皮层电极植入在我国已引入近20年,其手术创伤相对较大,术后并发症中尤其是出血感染等,可以导致监测失败,产生严重影响[2]。国内文章多关注其在癫痫定位诊断中的价值,少有文章关注术后并发症,因此探讨皮层电极植入的手术并发症有重要的临床意义。
本组病例出现的并发症中主要包括了颅内血肿、脑肿胀、脑脊液漏、颅内感染。其中最为严重和常见的是颅内血肿,共有12例患者出现颅内血肿,其中4例为硬膜外血肿,8例为硬膜下血肿。有3例血肿患者需行紧急手术清除血肿,其余血肿是第二次切除手术时一并清除。另外要指出的是本文总结的并发症主要是早期病例,改进了操作后并发症发生率已经非常少了,手术操作处理的细节对减少术后并发症起着非常关键的作用。
3.1 颅内出血术后颅内出血是必需引起高度注意的。我们早期出现了两例硬膜外血肿,后期处理中我们非常注重硬膜的悬吊,因此后期病例中基本没有硬膜外血肿的发生,引流管的留置对于硬膜外血肿的减少也有帮助,但我们认为其并不能根本防止硬膜外血肿[3]。硬膜下出血可以非常严重,尤其是其可能造成监测信号衰减甚至消失,皮质刺激不满意或结果不准确[7, 8]。我们观察到大多数硬膜下血肿发生在电极片外,考虑是硬膜切缘出血或由硬膜外血肿下渗所致,后期我们非常注重硬膜切缘的止血,硬膜缝合后在切缘盖上明胶海绵,后期病例中很少有硬膜下血肿的发生。值得注意的是癫痫患者术前的抗癫痫药对凝血功能产生影响,尤其是丙戊酸钠,术前需要充分考虑并适当纠正。
3.2 脑组织肿胀脑组织肿胀,多可通过对症脱水治疗而得到有效控制。较为严重的脑组织肿胀不仅可以影响癫痫发作形式而干扰监测结果,而且还会增加其后切除致痫灶的难度[4]。本组病例中有一例患者出现术后脑组织肿胀严重需要紧急手术,分析其原因与静脉受压回流障碍相关。我们认为避免脑组织肿胀最重要的是需要避免静脉受压,尤其是电极片边缘压迫。中线附近的桥静脉受压需要重视,尽可能调整电极片方向,另外要避免盲植入,需要将骨瓣大小足够直视下完成埋置。硬膜缝合也需要尽量不改变原硬膜帐篷形态,避免压迫。
3.3 脑脊液漏与颅内感染脑脊液漏是产生颅内感染的高危因素。因术后需长时间监测,电极片及导线长时间留置后会产生窦道,脑脊液顺窦道流出[5, 6]。我们总结认为防治脑脊液漏最关键的步骤中有两点:①将导线紧密缝合固定于皮下,皮下缝合时一定要拉紧缝合;②导线出颅后将导线妥善缝合固定于皮外,防止通过导线反复拉扯皮肤切口导致窦道脑脊液漏。硬膜外引流管的留置可以在短期内减少脑脊液漏的发生。脑脊液漏发生后需要再次缝合固定导线,部分患者能避免再次脑脊液漏,但仍有患者会持续性脑脊液漏。
我们观察到了颅内感染病例都伴随有脑脊液漏,妥善处理无脑脊液漏的患者少有颅内感染。防治颅内感染首要是防治脑脊液漏。术后抗生素的使用需要较一般颅脑手术时程长,更为广谱强大。二次手术时在剪开硬膜前要反复双氧水冲洗,关颅时彻底止血及冲洗术野,留置引流管减少死腔对颅内感染有重要的帮助。
总之,术前长程颅内电极埋置术是癫痫外科中一项非常重要的侵袭性检查手段,仍是有效与安全的。手术前严格掌握适应证,并在手术时充分重视细节,才能有效降低手术并发症。
| [1] |
蔡立新, 李勇杰, 张国君, 等. 癫痫外科长程颅内电极埋置方法与安全性探讨(附75例分析)[J]. 中国微侵袭神经外科杂志, 2008, 13(6): 197-199. |
| [2] |
Kassiri J, Pugh J, Carline S, et al. Depth electrodes in pediatric epilepsy surgery[J]. Can j Neurol Sci, 2013, 40(1): 48-55. |
| [3] |
Wellmer J, Groeben F, Klarmann U, et al. Risks and benefits of invasive epilepsy surgery.workup with implanted subdural and depth electrodes[J]. Epilepsia, 2012, 53(8): 1322-1332. DOI:10.1111/epi.2012.53.issue-8 |
| [4] |
MacDougall KW, Bumeo JG, MeLaehlan RS, et al. Outcome of epilepsy surgery in patients investigated with subdural electrodes[J]. Epilepsy Res, 2009, 85(2-3): 235-242. DOI:10.1016/j.eplepsyres.2009.03.014 |
| [5] |
Van Gompel JJ, Worrell GA, Bell ML, et al. Intracranial electroencephalography with subdural electrodes:techniques, complications, and outcomes[J]. Neurosurgery, 2008, 63(3): 498-505. DOI:10.1227/01.NEU.0000324996.37228.F8 |
| [6] |
霍雷, 吴雷, 张明宇, 等. 皮层脑电图在单发性海绵状血管瘤手术中的运用[J]. 中南大学学报(医学版), 2008, 33(5): 448-451. DOI:10.3321/j.issn:1672-7347.2008.05.014 |
| [7] |
Wellmer J, Groeben F, Klarmann U, et al. Risks and benefits of invasive epilepsy surgery.workup with implanted subdural and depth ehetrodes[J]. Epilepsia, 2012, 53(8): 1322-1332. DOI:10.1111/epi.2012.53.issue-8 |
| [8] |
Bartolomei F, Gavaret M, Hewett R, et al. Neural networks underlying parietal lobe seizures:aquantified study from intracerebral recordings[J]. Epilepsy Res, 2011, 93: 164-176. DOI:10.1016/j.eplepsyres.2010.12.005 |
| [9] |
Blauwblomme T, David O, Minotti L, Job A, et al. Pronostic value of insular lobe involvementin temporal lobe epilepsy:a stereo-electroencephalographic study[J]. Epilepsia, 2013, 54: 1658-1667. DOI:10.1111/epi.12260 |
| [10] |
Di Martino A, Fair DA, Kelly C, et al. Unraveling the miswired connectome:a developmental perspective[J]. Neuron, 2014, 83: 1335-1353. DOI:10.1016/j.neuron.2014.08.050 |
 2018, Vol. 45
2018, Vol. 45




