扩展功能
文章信息
- 郭育英, 廖海燕, 谢彩云, 陈建华, 王薇, 郭春萱
- GUO Yu-Ying, LIAO Hai-Yan, XIE Cai-Yun, CHEN Jian-Hua, WANG Wei, GUO Chun-Xuan
- 老年脑卒中患者癫痫发作的临床特点、脑电图表现及其危险因素分析
- Clinical features and electroencephalographic findings of seizures in elderly patients with stroke and related risk factors
- 国际神经病学神经外科学杂志, 2017, 44(5): 507-511
- Journal of International Neurology and Neurosurgery, 2017, 44(5): 507-511
-
文章历史
收稿日期: 2017-07-03
修回日期: 2017-09-14
2. 儋州市人民医院神经内科, 海南省儋州市 571799
随着我国人口老龄化的日趋严重,老年脑卒中患者的数量有上升的趋势,给社会及家庭带来了沉重的负担[1]。脑卒中后癫痫(post-stroke epilepsy, PSE)是脑卒中患者常见的并发症,其发病率、致残率及复发率均较高,严重影响患者的疗效及生活质量[2, 3]。因此,如何早期预防脑卒中后癫痫发作,改善患者预后,并提高其生活质量一直是临床上研究的热点。本研究通过对老年人群脑卒中后癫痫发作的临床特点、脑电图表现进行分析,探讨脑卒中后癫痫发作的影响因素,以期为临床早期防治脑卒中后癫痫发作提供理论依据。
1 对象与方法 1.1 研究对象选取2012年1月至2016年12月海南省儋州市人民医院收治的脑卒中患者1485例,均符合《中国急性缺血性脑卒中诊治指南(2010年)》[4]诊断标准,并经头部计算机断层扫描(CT)和(或)磁共振成像(MRI)扫描证实。发病至入院时间≤7天。最终符合本研究患者992例,其中男577例,女415例,年龄65~87岁,平均年龄为(75.16±8.62)岁。
纳入标准:①既往无癫痫发作病史;②临床表现为癫痫发作、EEG表现异常。
排除标准:①严重心肺疾病、肝肾功能不全、自身免疫疾病及恶性肿瘤者;②严重精神疾病或血管性痴呆患者;③临床资料不完整,无法进行病因学和危险因素分析者。
1.2 诊断标准癫痫发作类型按2001年国际抗癫痫联盟(International Union Against Epilepsy, IUAE)分类诊断标准和脑电图(EEG)诊断标准。
根据PSE首次发作时间,分为早发型癫痫(癫痫发作出现在2周内)和迟发型癫痫(癫痫发作出现在2周以上)。
病灶范围:当梗死灶最大截面积的直径≥4 cm,或者脑梗死病灶侵犯到2个或2个以上脑叶时,定义为大面积脑梗死。
日常生活能力:选择改良Barthel量表进行评定,≥55分为正常,< 55分为异常。
1.3 研究方法采用回顾性研究方法,调查脑卒中患者癫痫发作的相关因素,主要包括:人口学资料(性别、年龄、职业和文化程度等),一般情况(吸烟、饮酒、饮食、体温、收缩压和日常生活能力等),神经功能缺损情况[采用美国国家卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分评估患者入院时的分数],脑卒中相关情况(脑卒中类型性别、病灶部位、病灶范围、癫痫发作时间及类型等),既往史(高血压、糖尿病、冠心病、高血脂和高同型半胱氨酸血症等),影像学检查(EEG、CT或MRI等)。
1.4 统计学分析采用SPSS 17.0统计软件分析,计数资料以百分率(%)表示,组间比较采用χ2检验。应用单因素分析PSE发作的相关影响因素,并筛选出有统计学意义的因素进行多因素Logistic回归分析。采用受试者工作特征(receiver operating characteristics, ROC)曲线评价Logistic回归模型的效果。P < 0.05为差异有统计学意义。
2 结果 2.1 PSE发作的临床特点992例老年脑卒中患者中,卒中后继发癫痫患者87例,总发生率为8.77%(87/992);其中早发型癫痫48例,占55.17%(48/87),迟发型癫痫39例,占44.83%(39/87)。在脑卒中类型中,脑梗死675例,有51例出现癫痫发作,占7.56%(51/675);脑出血者238例,有30例出现癫痫发作,占12.61%(30/238);蛛网膜下腔出血者79例,有6例出现癫痫发作,占7.59%(6/79)。在脑卒中病灶部位分布中,皮质病灶208例,皮质下病灶422例,分水岭位置108例,大面积脑梗死254例。51例脑梗死后癫痫发作患者以迟发型为主,占72.5%(37/51);而脑出血和蛛网膜下腔出血后癫痫发作患者以早发型为主,占69.4%(25/36)。脑梗死后癫痫发作特点多为单纯部分发作及复杂部分发作,占68.6%(35/51);脑出血后癫痫发作特点多为复杂部分发作继发全面发作,占73.3%(22/30);蛛网膜下腔出血后癫痫发作特点多为全身性痉挛性发作,占66.7%(4/6)。
2.2 PSE发作的脑电图表现87例癫痫患者均表现出脑电图异常,其中轻度异常28例,占32.18%(28/87);中度异常55例,占63.22%(55/87);重度异常4例,占4.60%(4/87)。脑电图呈弥散性异常23例,占26.44%(23/87);局限性异常42例,占48.28%(42/87);散在或阵发性棘波、尖波或棘慢、尖慢综合波22例,占25.29%(22/87)。有10例患者出现2种或更多项脑电波改变,如α波功率级别低伴有局灶性或弥漫性脑电波异常,弥漫性异常中间有局灶性异常,θ波、δ波幅增高,爆发性癫痫样放电等。
2.3 影响PSE发作的单因素分析癫痫发作组与无癫痫发作组的年龄、高脂血症、高同型半胱氨酸血症、脑血管疾病家族史、肺部感染、卒中类型、病灶部位、病灶范围、电解质紊乱、日常生活能力及NIHSS评分≥25分比较,差异有统计学意义(P < 0.05),而两组的性别、文化程度、糖尿病史、高血压史、冠心病史、吸烟史、饮酒史和上消化道出血比较,差异无统计学意义(P > 0.05)。见表 1。
| 因素 | 无癫痫发作组(n=905) | 癫痫发作组(n=87) | χ2值 | P值 |
| 性别 | 0.597 | 0.440 | ||
| 男 | 523(57.8) | 54(62.1) | ||
| 女 | 382(42.2) | 33(37.9) | ||
| 年龄(岁) | 4.926 | 0.026 | ||
| ≥80 | 470(51.9) | 56(64.4) | ||
| < 80 | 435(48.1) | 31(35.6) | ||
| 文化程度 | 0.689 | 0.407 | ||
| 初中以下 | 426(47.1) | 45(51.7) | ||
| 高中以上 | 479(52.9) | 42(48.3) | ||
| 糖尿病史 | 0.276 | 0.599 | ||
| 有 | 380(42.0) | 34(39.1) | ||
| 无 | 525(58.0) | 53(60.9) | ||
| 高血压史 | 0.708 | 0.400 | ||
| 有 | 467(51.6) | 49(56.3) | ||
| 无 | 438(48.4) | 38(43.7) | ||
| 冠心病史 | 0.360 | 0.549 | ||
| 有 | 91(10.1) | 7(8.0) | ||
| 无 | 814(89.9) | 80(92.0) | ||
| 吸烟史 | 0.774 | 0.379 | ||
| 有 | 507(56.0) | 53(60.9) | ||
| 无 | 398(44.0) | 34(39.1) | ||
| 饮酒史 | 0.026 | 0.872 | ||
| 有 | 580(64.1) | 55(63.2) | ||
| 无 | 325(35.9) | 32(36.8) | ||
| 高脂血症 | 10.301 | 0.001 | ||
| 有 | 80(8.8) | 17(19.5) | ||
| 无 | 825(91.2) | 70(80.5) | ||
| 高同型半胱氨酸血症 | 11.210 | 0.001 | ||
| 有 | 34(3.8) | 10(11.5) | ||
| 无 | 871(96.2) | 77(88.5) | ||
| 脑血管疾病家族史 | 5.962 | 0.015 | ||
| 有 | 146(16.1) | 23(26.4) | ||
| 无 | 759(83.9) | 64(73.6) | ||
| 肺部感染 | 9.506 | 0.002 | ||
| 有 | 97(10.7) | 19(21.8) | ||
| 无 | 808(89.3) | 68(78.2) | ||
| 上消化道出血 | 1.265 | 0.261 | ||
| 有 | 72(8.0) | 4(4.6) | ||
| 无 | 833(92.0) | 83(95.4) | ||
| 卒中类型 | 5.755 | 0.016 | ||
| 脑出血 | 208(23.0) | 30(34.5) | ||
| 其他 | 697(77.0) | 57(65.5) | ||
| 病灶部位 | 152.311 | < 0.001 | ||
| 皮质 | 145(16.0) | 63(72.4) | ||
| 其他 | 760(84.0) | 24(27.6) | ||
| 病灶范围 | 40.430 | < 0.001 | ||
| 大 | 207(22.9) | 47(54.0) | ||
| 小 | 698(77.1) | 40(46.0) | ||
| 电解质紊乱 | 14.046 | < 0.001 | ||
| 有 | 154(17.0) | 29(33.3) | ||
| 无 | 751(83.0) | 58(66.7) | ||
| 日常生活能力 | 10.474 | 0.001 | ||
| 异常 | 378(41.8) | 52(59.8) | ||
| 正常 | 527(58.2) | 35(40.2) | ||
| NIHSS评分≥25分 | 12.724 | < 0.001 | ||
| 是 | 144(15.9) | 27(31.0) | ||
| 否 | 761(84.1) | 60(69.0) |
以脑卒中后癫痫发作为因变量(癫痫发作组:Y=1,无癫痫发作组:Y=0),将单因素有统计学意义的因素:年龄、高脂血症、高同型半胱氨酸血症、脑血管疾病家族史、肺部感染、卒中类型、病灶部位、病灶范围、电解质紊乱、日常生活能力及NIHSS评分≥25分为自变量,按α=0.05水平将该11个因素进行多因素Logistic回归分析,发现高同型半胱氨酸血症、病灶部位、病灶范围、电解质紊乱、日常生活能力及NIHSS评分≥25分是PSE发作的独立危险因素,其OR(95%CI)值分别为2.063(1.146~3.125)、6.285(5.168~9.047)、4.725(3.684~6.835)、3.029(2.016~4.532)、2.538(1.568~3.562)和3.163(2.085~4.726)。见表 2、表 3。
| 变量名 | 因素 | 赋值方式 |
| Y | 卒中后癫痫发作 | 是=1,否=0 |
| X1 | 年龄 | ≥80岁=1,< 80岁=0 |
| X2 | 高脂血症 | 有=1,无=0 |
| X3 | 高同型半胱氨酸症 | 有=1,无=0 |
| X4 | 脑血管疾病家族史 | 有=1,无=0 |
| X5 | 肺部感染 | 有=1,无=0 |
| X6 | 卒中类型 | 脑出血=1,其他=0 |
| X7 | 病灶部位 | 皮质=1,其他=0 |
| X8 | 病灶范围 | 大=1,小=0 |
| X9 | 电解质紊乱 | 有=1,无=0 |
| X10 | 日常生活能力 | 异常=1,正常=0 |
| X11 | NIHSS评分≥25分 | 是=1;否=0 |
| 因素 | β | SE(β) | Wald值 | P值 | OR(95%CI)值 |
| 年龄 | 0.213 | 0.095 | 1.128 | 0.239 | 1.254(0.583~1.872) |
| 高脂血症 | 0.605 | 0.204 | 2.063 | 0.091 | 1.937(0.994~3.041) |
| 高同型半胱氨酸血症 | 0.624 | 0.211 | 5.874 | 0.012 | 2.063(1.146~3.125) |
| 脑血管疾病家族史 | 0.306 | 0.134 | 1.716 | 0.152 | 1.438(0.729~2.105) |
| 肺部感染 | 0.588 | 0.196 | 2.214 | 0.085 | 1.905(0.985~2.972) |
| 卒中类型 | 0.517 | 0.183 | 1.842 | 0.116 | 1.872(0.968~2.643) |
| 病灶部位 | 1.936 | 0.682 | 25.463 | < 0.001 | 6.285(5.168~9.047) |
| 病灶范围 | 1.325 | 0.379 | 10.153 | < 0.001 | 4.725(3.684~6.835) |
| 电解质紊乱 | 0.986 | 0.327 | 8.244 | < 0.001 | 3.029(2.016~4.532) |
| 日常生活能力 | 0.817 | 0.282 | 6.148 | 0.008 | 2.538(1.568~3.562) |
| NIHSS评分≥25分 | 1.024 | 0.325 | 8.526 | < 0.001 | 3.163(2.085~4.726) |
Logistic回归逐步分析的结果建立Logistic回归预测模型,并采用ROC曲线来评价模型效果,其结果显示ROC曲线下面积(area under cure, AUC)及95%CI为0.913(0.862~0.992),与机会线下的面积比较,差异有统计学意义(Z=8.514, P < 0.001),说明所建立的预测模型效果较好,能较为准确的预测PSE发作的影响因素。见图 1。
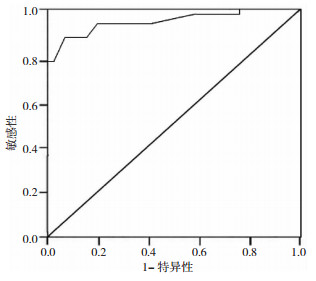
|
| 图 1 评价Logistic回归模型的ROC曲线 |
老年脑卒中患者并发癫痫发作可严重影响其生活质量、神经康复和生命健康。本研究显示,PSE的发生率为8.77%,其中早发型癫痫占55.17%,迟发型癫痫占44.83%,与Jungehulsing等[5]研究显示脑卒中是引发癫痫的常见病因,PSE发生率为5%~13.5%的结果相似。在卒中类型中,脑梗死癫痫发作占7.56%,癫痫发作多为迟发型,单纯部分发作及复杂部分发作;脑出血者癫痫发作占12.61%,癫痫发作多为早发型,复杂部分发作继发全面发作;蛛网膜下腔出血者癫痫发作占7.59%,癫痫发作多为早发型,全身性痉挛性发作,与既往研究[6]结果相似。可见PSE的发生率仍然较高,不同类型脑卒中患者癫痫的发生率及临床特点不同,临床医生应结合癫痫发作的特点,采取有效的治疗方案。
EEG能反映脑代谢异常、脑缺血缺氧情况,实时评价脑功能,在老年性癫痫的诊断中具有重要的意义[7]。本研究显示,87例癫痫患者均表现出EEG异常,其中轻度异常占32.18%,中度异常占63.22%,重度异常占4.60%;EEG呈弥散性异常占26.44%,局限性异常占48.28%,散在或阵发性棘波、尖波或棘慢、尖慢综合波占25.29%。Mecarelli等[8]研究也显示,癫痫患者的EEG主要表现为呈阵发性出现尖波、慢波、棘波及病理波。另有研究证实,在癫痫患者治疗过程中进行脑电监测,实时评价脑功能,对指导临床用药及预测病情转归具有重要价值[9]。
尽管国内外已报道了PSE发作的临床特征及影响患者生存质量和预后的相关危险因素[10, 11],但结果不尽相同,影响PSE发作的危险因素仍未阐明。本研究应用单因素及多因素Logistic回归分析显示,高同型半胱氨酸血症、病灶部位、病灶范围、电解质紊乱、日常生活能力及NIHSS评分≥25分是PSE发作的独立危险因素。高同型半胱氨酸(homocysteine, Hcy)血症的患者易发生癫痫,一方面是高Hcy水平通过对内皮的损伤影响微循环,造成大脑灌流不足,进而影响大脑功能;另一方面高Hcy水平可诱导DNA损伤和凋亡,影响损伤海马神经元的修复,从而加大了PSE发作的风险。既往研究表明,高水平的Hcy是癫痫发作的一个独立危险因素,可增加癫痫发作次数和程度[12]。PSE发作与病灶部位密切相关,其中皮质区对PSE发作影响最大,皮质区比皮质下更易引起癫痫,可能是皮质区相较于其他部位,癫痫发作的阈值比低,神经元更容易受到激发而异常放电,因而更易引起PSE发作[13]。病灶范围是PSE发作的危险因素,病灶范围大的卒中更容易诱发癫痫发作,可能是因为较大的血管突发性闭塞或破裂,导致脑缺血、缺氧的程度较重,血脑屏障的功能受损,血管源性脑水肿表现的也更为明显,极易引起癫痫发作。徐菲等[14]研究也表明,梗死范围较大患者,脑部功能损伤较严重,其发生癫痫的风险增加。电解质紊乱可加重卒中患者脑水肿,引发神经元钠泵障碍,降低神经元兴奋阈值,从而更易诱发癫痫[15]。NIHSS评分是反映脑卒中严重程度和预后恢复的主要工具,本研究显示NIHSS评分≥25的脑卒中患者更易继发癫痫,即脑卒中所致神经功能缺损的严重程度与卒中后癫痫发作的风险呈明显相关。同时,本研究还发现日常生活能力是PSE发作的危险因素。脑卒中后日常生活能力下降的患者大多病情较重,预后较差,大脑神经受损,从而加大患者发生癫痫的风险。国外也有研究显示,PSE与脑卒中的严重程度有显著相关性,脑卒中越严重,PSE发作的风险越大[16]。但本研究为单中心回顾性分析,其结果可能存在一定的偏倚,因而尚需前瞻性、大样本、多中心的研究来进一步证实。
综上所述,老年人群脑卒中后癫痫发作的发生率较高,以早发性癫痫为主,脑电图表现异常,癫痫发作与多个危险因素的作用相关。因此,对存在危险因素的脑卒中患者,应密切观察其病情变化,及时治疗,以防止癫痫的发生。
| [1] |
Bots SH, Peters SAE, Woodward M. Sex differences in coronary heart disease and stroke mortality:a global assessment of the effect of ageing between 1980 and 2010[J]. BMJ Glob Health, 2017, 2(2): e000298. DOI:10.1136/bmjgh-2017-000298 |
| [2] |
Tanaka T, Ihara M. Post-stroke epilepsy[J]. Neurochem Int, 2017, 107(7): 219-228. |
| [3] |
Hansen J, Asberg S, Kumlien E, et al. Cause of death in patients with poststroke epilepsy:Results from a nationwide cohort study[J]. PLoS One, 2017, 12(4): e0174659. DOI:10.1371/journal.pone.0174659 |
| [4] |
中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组. 中国急性缺血性脑卒中诊治指南2010[J]. 中华神经科杂志, 2010, 11(12B): 4013-4017. |
| [5] |
Jungehulsing GJ, Heuschmann PU, Holtkamp M, et al. Incidence and predictors of post-stroke epilepsy[J]. Acta Neurol Scand, 2013, 127(6): 427-430. DOI:10.1111/ane.12070 |
| [6] |
Zou S, Wu X, Zhu B, et al. The pooled incidence of post-stroke seizure in 102?008 patients[J]. Top Stroke Rehabil, 2015, 22(6): 460-467. DOI:10.1179/1074935715Z.00000000062 |
| [7] |
Kirillovskikh ON, Miakotnykh VS, Sorokova EV, et al. Features of bioelectric activity of the brain in epilepsy patients of elderly and senile age[J]. Adv Gerontol, 2011, 24(3): 426-432. |
| [8] |
Mecarelli O, Pro S, Randi F, et al. EEG patterns and epileptic seizures in acute phase stroke[J]. Cerebrovasc Dis, 2011, 31(2): 191-198. DOI:10.1159/000321872 |
| [9] |
Henning O, Baftiu A, Johannessen SI, et al. Withdrawal of antiepileptic drugs during presurgical video-EEG monitoring:an observational study for evaluation of current practice at a referral center for epilepsy[J]. Acta Neurol Scand, 2014, 129(4): 243-251. DOI:10.1111/ane.2014.129.issue-4 |
| [10] |
晏玉奎, 王庄. 影响癫痫患者预后因素的研究进展[J]. 中华医学杂志, 2015, 95(15): 1196-1198. DOI:10.3760/cma.j.issn.0376-2491.2015.15.020 |
| [11] |
Huang L, Yu D, Luo R, et al. Risk Factors and Prognosis of Secondary Epilepsy in Children with Viral Encephalitis[J]. Sichuan Da Xue Xue Bao Yi Xue Ban, 2017, 48(2): 257-262. |
| [12] |
居春阳, 王琳晶, 朱雨岚. 高同型半胱氨酸血症在癫痫患者中的研究进展[J]. 中华神经医学杂志, 2012, 11(4): 428-430. |
| [13] |
Kim JH, Lee HW, Cohen LG, et al. Motor cortical excitability in patients with post stroke epilepsy[J]. Epilepsia, 2008, 49(1): 117-124. DOI:10.1111/epi.2008.49.issue-1 |
| [14] |
徐菲, 金平, 王玉. 脑卒中后癫痫发作的相关危险因素分析[J]. 中华疾病控制杂志, 2017, 21(2): 179-182. |
| [15] |
童玉翠, 周农. 脑卒中后癫痫再发的临床分析[J]. 国际神经病学神经外科学杂志, 2012, 39(2): 114-116. |
| [16] |
Ferlazzo E, Gasparini S, Beghi E, et al. Epilepsy in cerebrovascular diseases:Review of experimental and clinical data with meta-analysis of risk factors[J]. Epilepsia, 2016, 57(8): 1205-1214. DOI:10.1111/epi.2016.57.issue-8 |
 2017, Vol. 44
2017, Vol. 44




