扩展功能
文章信息
- 赵贤军, 潘亚文, 康暐, 杨鹏宇
- 侧脑室三角区术后孤立性颞角形成3例报道并文献复习
- 国际神经病学神经外科学杂志, 2017, 44(4): 405-408
-
文章历史
收稿日期: 2017-04-13
修回日期: 2017-06-05
侧脑室三角区(atrium/trigone of lateral ventricle)是指侧脑室系统中,向前与体部、向后与枕角、向下与颞角沟通的三角形区域。该部位手术入路主要为顶上小叶入路和颞中回入路,顶上小叶入路可以避免切开视放射、语言障碍可能小,但切开深度长,早期显露供血动脉不佳;颞中回入路,为最短路径,易于优先显露供血动脉,皮层切口平行于视放射或者局部脑沟,可以减轻术后视野缺损,但优势半球可累及Wernick区域导致失语[1, 2]。
孤立性颞角(entrapped temporal horn, ETH)或者局限性脑积水(localized hydrocephalus)是指由于脑室流出道梗阻,颞角脉络丛持续分泌脑脊液而引起的局部脑积水,该综合征在1947年由Cairns等首次报道,是侧脑室三角区术后的一种较少见并发症。文献报道,侧脑室三角区术后ETH的发生率大约为5%~20%左右[3, 4]。目前临床对其关注较少,对其演变、转归以及治疗尚无足够认识和统一意见。
本文结合文献回顾性分析本科37例接受开颅手术的三角区病变患者(脑膜瘤20例、乳头状瘤11例、胶质瘤4例、血管畸形1例,神经上皮样囊肿1例),3例患者术后出现孤立性颞角;其中2例患者于术后10天左右出现颞角扩大,严重影响患者神经功能;1例虽有颞角积水和间质性水肿,无明显临床症状。现就其诊疗经过报告如下。
1 病例报告病例1,患者女性,24岁,突发头痛、恶心、呕吐,CT显示右侧脑室三角区出血(图A),DSA提示为右侧三角区动静脉畸形,经顶上小叶入路手术切除,术后早期状态良好,术后第8天患者意识逐渐变差,发展为中度昏迷,右侧瞳孔散大4mm,光反射消失,急诊CT显示:右侧颞角扩大,中线无明显移位(图B)。予以大剂量脱水治疗后瞳孔略回缩,无光反射,意识未见明显好转,床旁行ICP监测,为360mmH2O,急诊行去骨瓣减压术。术后患者意识逐渐恢复,复查CT显示:颞角较前有所扩大(图C),但患者一般状态逐渐好转,未做特殊处理,予以出院。一个月后复查CT:颞角无明显缩小,脑室周围水肿消散(图D),予以颅骨修补成型,未做其他处理。
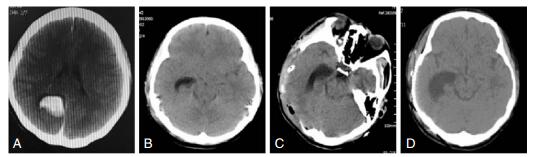
|
| 图 1 病例1影像资料 |
病例2女性,19岁,女性,左侧头痛间歇性发作,MR提示为左侧三角区脑膜瘤(图A),行左侧顶上小叶入路肿瘤切除术,患者术后一般状态良好,无发热、运动障碍以及失语,视野无明显缺损,CT提示术区轻度水肿,中线无移位(图B)。病理报告:合体细胞型脑膜瘤WHOⅠ级。术后12天出院。未按医嘱抗癫痫治疗,第5天癫痫发作,逐渐加重(具体过程不详),再次急诊入院查体:中度~深度昏迷,双瞳孔散大5mm,光反射消失,呼吸浅慢,存在呼吸暂停,予以气管插管,大剂量脱水治疗,复查CT显示:EDH形成,间质性水肿明显,中线结构移位(图C),急诊行去骨瓣减压术,术后病情稳定,生命体征平稳,肢体活动较前好转,意识未恢复。术后第2天复查CT:颞角较前扩大,周边间质性水肿加重,中线偏移减轻(图D),行侧脑室颞角外引流术,术中CSF送检,排除脑室系统感染,术后次日患者神志清晰,右侧肌力逐渐好转,引流5天复查CT:孤立性颞角消失,间质性水肿明显减轻(图E),夹闭引流管3天,病情稳定,拔除脑室引流,后期患者恢复良好,出院前复查CT:颞角较前增大,室周水肿明显,中线结构正常(图F),拟再次手术治疗,家属要求先行观察,予以醋甲唑胺和呋塞米抑制脑脊液分泌,观察10天病情稳定,予以出院。出院后患者反应、智力和行走逐渐下降,一个月后复查CT显示:颞角较前明显扩大(图G)。一期行颞角造瘘+脑室脑池沟通+颅骨修补术,术后复查患者状态较前明显好转,复查CT:颞角缩小,室周水肿减轻(图H),患者后期恢复良好,如期拆线出院。
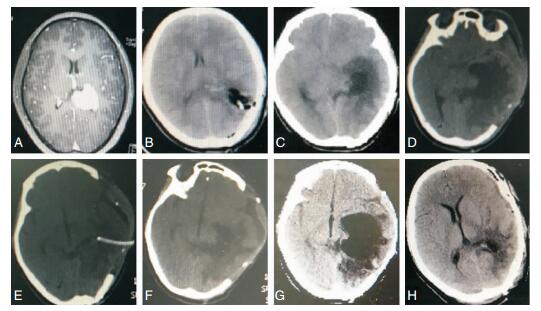
|
| 图 2 病例2影像资料。 |
病例3,男性,38岁,间歇性头痛、恶心、呕吐发作,MR显示:左侧脑室三角区囊肿,囊肿内侧壁压迫中线透明隔,移位明显(图A)。于神经导航系统引导下,行颞叶脑沟入路,术中行囊肿部分切除术,打开三角区与体部和颞部通道。术后一般状态良好,头痛、恶心、呕吐症状消失,出现轻度命名性失语,复查CT中线部位受压移位减轻,未见其它异常(图B)。术后第8天发热,38.5℃~39℃左右,腰椎穿刺脑脊液送检,检验结果存在颅内感染,予以调整抗生素,患者发热逐渐缓解,脑脊液细胞数,生化检查恢复正常,出院前一日复查CT:左侧颞角轻度扩大(图C)。出院后一个月复查CT:左侧颞角明显扩大,可见室周水肿,中线结构无移位(图D),拟行颞角分流术,由于患者无相关症状,家属对手术存在顾虑,要求先行观察,继续药物治疗至今病情稳定。
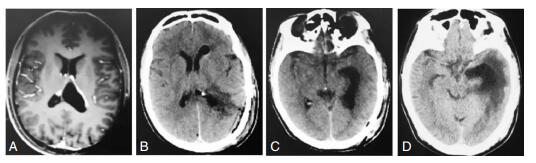
|
| 图 3 病例3影像资料。 |
ETH临床相对发生概率较低,随着显微外科技术的进步和深部病变手术的逐步开展,近年来文献报道逐渐增多,常见的临床症状包括头痛、癫痫、精神性格改变和意识障碍、以及对内囊和丘脑区域压迫造成对侧肌力下降,位于优势半球可出现失语[3, 4]。目前临床对其关注较少,对其演变、转归以及治疗尚无足够认识和统一意见。一般认为三角区术后EDH的形成与以下因素相关:脑室系统内出血,无菌性炎症粘连,脑室系统炎性感染,术中未充分电凝脉络丛,脑室壁周组织牵拉或者操作损伤,脑室引流高度过低导致脑室塌陷后粘连等。目前认为,通过合理化设计手术入路,尽量减少脑室周围神经、血管组织的牵拉损伤,脑室内采用避免使用止血材料,病变周围放置棉片,防止血液以及肿瘤细胞在脑室系统播散,术毕脑室内充分冲洗,排除脑室内积血,减轻脑室出血以及无菌性炎症粘连,通过采取上述措施,可以减少三角区术后出现ETH以及相关症状[5, 6]。
本组2例术后出现EDH的患者,均为20岁左右患者,结合文献和临床资料,分析认为,年轻患者脑组织饱满,术中显露病变过程中,牵拉脑组织容易导致脑室周围组织挫伤、出血和水肿,后期易于出现脑室壁的粘连,导致出现EDH;同时术后颅内压升高后代偿空间较小,更容易出现临床症状。另外本组对于12例非优势半球的较大体积三角区占位,直接行皮质造瘘进入脑室,尽管肿瘤体积较大,术后脑室系统内不同程度出血,但无一例发生EDH。分析原因可能与以下相关:皮质造瘘可以减轻术中脑组织的牵拉,减轻术后挫伤、出血以及水肿等反应;而且造瘘后三角区与脑表蛛网膜下腔相通,避免了EDH形成。由此认为,对于三角区的较大体积肿瘤,皮质造瘘可以作为一种手术入路选择,但应注意造瘘对于神经功能的影响。
目前对于EDH处理目前尚无统一意见,一般认为可予以脱水、抑制脑脊液分泌,同时动态观察病情发展,部分患者可以随着水肿消退和感染得以控制,EDH得以缓解;对于发生急性严重高颅压、保守治疗无效的EDH患者,可行颞角穿刺引流或去骨瓣减压术以度过急性期;后期对于稳定性的无症状EDH,可以继续观察,无需手术治疗,而对于慢性进展性EDH,需要进行手术干预[3-7]。
本组例1、2患者,保守治疗无效,病情急剧恶化,意识丧失、瞳孔散大,出现脑疝症状,都接受了去骨瓣减压术,术后得到良好恢复。例1患者,术后脑室颞角轻度扩张,室周水肿不明显,但病情急剧恶化,ICP监测提示颅内压升高明显,分析原因可能与术中影响回流静脉和EDH形成相关,在此基础上进行减压手术治疗,后期颞角扩大仍然存在,但无明显相关临床症状,可能与水肿减轻后,循环通路开放和减压窗缓冲颅内压力有关。例2患者减压术后脑室扩张明显,周围重度间质性水肿,临床症状缓解不明显,再次行颞角穿刺引流,取得了良好的近期疗效。这一现象同时也提示:对于同时存在术后严重脑水肿和脑肿胀的EDH患者,有必要进行去骨瓣减压手术,而对于仅表现间质性水肿的EDH,穿刺引流可能是最佳治疗方案。
对于怀疑与脑室系统感染相关EDH患者,在足量静脉给予抗生素同时,可考虑行脑室外引流,采集脑脊液标本进行细菌学检查,指导抗生素的准确应用,一方面引流炎性脑脊液,同时可行脑室系统给药,在控制感染的同时,部分患者EDH可能得到缓解。例3患者术后出现EDH,分析认为其形成可能与感染相关。有关治疗慢性进展性EDH的术式,多数学者推荐进行颞角-腹腔分流术,该手术术式简单,疗效可靠,但存在术后堵管、感染、排斥以及腹腔内一系列并发症,近年来国内外学者提出了一些新的术式,以期提高手术治疗效果。
Hervey-Jumper对3例EDH患者进行颞角-额角分流术,随访20个月,EDH均得到改善,临床症状缓解,认为该术式简单可靠,最大程度减少异物植入和保留脑脊液正常循环,无需进入腹腔,尤其适用于存在种植转移顾虑的EDH患者[8]。孙康健等[9]对6例术后存在ETH患者采取切除颞极(4~5cm)开放颞角+脉络丛电凝+鞍上脑池开放,取得了较好疗效;该术式通过切除部分颞极,保留颞上回、中回后部,沟通颞角和蛛网膜下腔,从而缓解颞角内高压以及间质性水肿;同时可以电凝脉络丛,切除颞极后,打开视交叉池、颈动脉池,确保手术疗效。需要注意颞极切除范围和保护重要血管,避免重要功能损害。本组病例2后期EDH进行性发展,出现典型临床症状,采用类似的治疗方案,取得了较好的治疗效果,同时避免了植入异体材料的后期并发症。王新生等[10]对4例三角区肿瘤术后颞角脑积水患者,行内镜下三角区局部粘连造瘘松解,同时电凝该区脉络丛,取得了良好效果,该术式无需植入分流管件和切除颞叶组织,最大限度保留正常结构,但该术式技术要求较高,而且瘘口有再次粘连的可能。Krahenbuiihl等[11]报道了4例颞角综合征患者使用脑室镜造瘘的经验,术后2例颞角扩张复发,另1例出现脑室感染。尽管存在粘连引起复发的风险,但内镜手术具有微创的显著优势,而且无需植入异体材料,相信随着内镜技术的不断进步,未来有可能成为EDH最佳治疗选择之一。
综上所述,目前针对EDH的治疗并无定论。一般认为可予以药物治疗,同时动态观察病情变化;对于出现严重临床症状的患者,可以采取先颞角穿刺引流或去骨瓣减压治疗度过急性期,后期根据病情演变,决定是否需要再次手术处理。对于需要二次手术治疗患者,可以根据具体情况,采取颞角-腹腔/额角分流术术、颞角造瘘+脉络丛电凝+鞍上脑池开放术或内镜下松解+脉络丛电凝术。
| [1] |
李学真, 赵继宗. 侧脑室三角区脑膜瘤的手术治疗. 中华医学杂志, 2006, 86(33): 2321-2323. http://kns.cnki.net/KCMS/detail/detail.aspx?filename=zhyx200633007&dbname=CJFD&dbcode=CJFQ
|
| [2] |
刘辉, 岳树源, 杨树源, 等. 侧脑室颞角显微解剖与相关手术入路的研究[J]. 中国神经精神疾病杂志, 2009, 35(12): 747-748. DOI:10.3969/j.issn.1002-0152.2009.12.012 |
| [3] |
Tsugane R, Shimoda M, Yamaguchi T, et al. Entrapment of the temporal horn:a form of focal non communicating hydrocephalus caused by intra-ventricular block of cerebral spinal fluid flow.report of two cases[J]. Neurol Med Chir(Tokyo), 1992, 32(4): 210-214. DOI:10.2176/nmc.32.210 |
| [4] |
Maurice Williams RS, Choksey M. Entrapment of the temporal horn:a form of focal obstructive hydrocephalus[J]. J Neurol Neurosurg Psychiatry, 1986, 49(3): 238-242. DOI:10.1136/jnnp.49.3.238 |
| [5] |
Ma J, Chen L, Wang G, et al. Surgical management of meningioma of the trigone area of the lateral ventricle[J]. World Neurosurg, 2014, 82(5): 757-769. DOI:10.1016/j.wneu.2014.05.026 |
| [6] |
Wang Y, Lin Z, Li Z, et al. The Incidence and Risk Factors of Postoperative Entrapped Temporal Horn in Trigone Meningiomas[J]. World Neurosurg, 2016, 90(6): 511-517. |
| [7] |
Abderrahmen K, Gdoura Y, Kallel J, et al. Trapped temporal horn, an unusual obstructive hydrocephalus:5 case-reports[J]. Neurochirurgie, 2016, 62(2): 108-112. DOI:10.1016/j.neuchi.2015.09.001 |
| [8] |
Hervey-Jumper SL, Ziewacz JE, Heth JA, et al. Frontal-to-temporal horns shunt as treatment for temporal horn entrapment[J]. J Neurosurg, 2010, 112(2): 410-413. DOI:10.3171/2009.3.JNS081423 |
| [9] |
李东儒, 窦丽敏, 孙康健, 等. 侧脑室三角区肿瘤术后颞角脑积水行显微外科治疗6例[J]. 交通医学, 2015, 29(3): 283-284. |
| [10] |
张斌, 王新生, 李忠, 等. 内镜造瘘术治疗手术后局限性脑积水4例[J]. 立体定向和功能性神经外科杂志, 2016, 29(2): 94-96. |
| [11] |
Krahenbufihl AK, Batdauf J, Gaab MR, et al. Endoscopic temporal ventriculocisternostomy:an option for the treatment of trapped temporal horns[J]. J Neurosurg Pediatr, 2013, 11(5): 568-574. DOI:10.3171/2013.2.PEDS12417 |
 2017, Vol. 44
2017, Vol. 44


