扩展功能
文章信息
- 何森, 何永生
- 颅内皮样囊肿的诊治进展
- 国际神经病学神经外科学杂志, 2016, 43(6): 598-601
-
文章历史
收稿日期: 2016-10-08
修回日期: 2016-12-05
2. 四川省医学科学院 四川省人民医院神经外科, 四川 成都 610072
颅内皮样囊肿(dermoid cyst),过去也称为皮样瘤,是少见的先天性良性肿瘤,其临床表现不典型,极易误诊、漏诊。目前国内外对该病尚无诊疗指南或专家共识,多以个案报道为主,各个报道对其认识存在一定差异,治疗也多为经验性、探索性治疗。随着神经影像学的发展,近来颅内皮样囊肿的病例报道越来越多,临床上应引起重视。现就其流行病学、临床特点、诊治现状和并发症进行综述,为临床诊治提供进一步的信息。
1 发生学与流行病学颅内皮样囊肿最先由Mount在1949年报道,现多认为其来源于外胚层[1],是妊娠3~5周神经管闭合时,外胚层表面细胞与神经管分离不全而被包埋于神经管内,在出生后形成的胚胎类肿瘤。其发病率约占颅内肿瘤的0.04%~0.6%[2]。以前认为男性略多于女性[3],现在多认为无明显性别差异[4, 5]。但好发年龄争议较大,有认为在20~30岁高发[6],也有学者认为30~40岁为其高发年龄[3],支持较多的高发年龄在30岁左右[4, 5]。多数学者[7-9]认为其好发于中线及中线旁,尤其是后颅窝和鞍区,发生在幕上的较少,但近来报道发生在幕上的病例越来越多[8]。高发年龄与好发部位的差异原因可能在于颅内皮样囊肿的发病率低,多是散在的个案报道,缺乏大宗的病例统计,或者是因为其受种族、内分泌等因素的影响,需要进一步研究证实。
2 临床特点 2.1 病理表现肉眼观:囊壁较厚,质韧,边界清楚,呈灰白色、淡黄色,周围血供不丰富;囊内含淡黄色豆腐渣样或果冻样物质和毛发,可有淡黄色、褐色油脂样囊液。显微镜下:囊壁由外层的纤维组织和内层的皮肤组织构成,可伴有钙化,囊壁内侧被覆复层鳞状上皮,上皮下有毛囊、汗腺、皮脂腺,囊肿内含有毛发、角化物、胆固醇结晶、钙盐结晶等。
2.2 临床表现颅内皮样囊肿患者的临床表现不典型,与病灶的大小、位置、生长速度、是否破裂和有无感染等因素有关[10]。病灶较小时可无任何症状,较大则可出现颅内高压、毗邻的脑组织、血管和神经受压的表现。常见症状有头晕、头痛、恶心、呕吐、癫痫[7]。位于鞍区时,可出现视力、视野受损[11],位于后颅凹时,可出现走路不稳、共济失调、眼球震颤、脑室扩张、脑积水等[12]。
颅内皮样囊肿生长缓慢,出现临床症状约需15年,大多数患者在成年后才被确诊[6, 13]。其体积的增大在于其囊内的皮脂腺不断地分泌和上皮的脱落[4]。在皮肤,皮脂腺的分泌不仅与人种、遗传、性别、年龄、生活方式等有关,而且还受激素的调控,与局部双氢睾酮和肾上腺来源的脱氢表雄酮的含量呈正相关,糖皮质激素可通过对抗雄激素而使其分泌减少[14]。具有胎儿时期分泌多,幼儿时期分泌较少,青春期分泌旺盛,16~20岁达到高峰后保持在该水平,女性在40岁、男性在50岁后分泌量逐渐减少的特点[15]。异位在颅内的皮脂腺是否也具有这样的生物学特性,目前尚无证据。虽然有学者[8]支持这个观点,并认为这种激素分泌的变化导致了囊肿的快速增大和破裂,但这不能解释发生在儿童和老年患者中的破裂原因。
颅内皮样囊肿未破裂时,可无任何不适,破裂后可出现无菌性脑膜炎,表现为突发剧烈头痛、癫痫、脑膜刺激征等,类似颅内动脉瘤破裂[5]。也有部分患者,在破裂当时无明显临床症状而在一段时间之后才出现不适[16]。破裂通常是自发性的[17],过去认为囊肿破裂是致命的,然而近来的病例报道并不支持该观点,甚至破裂后可能无任何症状出现[7, 18]。自发性破裂的原因可能是囊内皮脂腺的分泌物和脱落的上皮不断积聚造成囊肿体积增大使当囊内压力超过囊壁的承受力。导致颅内压增高的癫痫持续状态可能也是囊肿破裂的原因之一[19]。此外,外伤、医源性损伤也可导致囊肿破裂。囊肿破裂瞬间引起的颅内压变化和破裂后囊内容物对脑组织、神经、血管的刺激作用可引起癫痫和血管痉挛而导致的脑缺血、脑梗死等[20]。囊内容物也可进入蛛网膜下腔、脑室系统可引起脑积水。溢出的脂类物质也可长期存在于脑室系统、蛛网膜下腔中而成移动的脂肪滴[21]。
颅内皮样囊肿合并感染的患者多伴有皮肤窦道或皮毛窦,表现为头痛、发热、颈强直等症状。皮毛窦是神经管背侧闭合时外胚层皮肤发育畸形而形成的,其一端可经颅骨与颅内相通,另一端可开口于头皮,从而成为感染的通道,可出现在眉间至枕部的任何位置,以枕部为多见。出现在颜面部时比较容易识别,但应注意其可穿透颅骨与颅内沟通[22],如出现在发际之内,局部没有感染时常被忽视,易引起漏诊、误诊。
2.3 影像学表现CT和MRI是诊断、随访颅内皮样囊肿的重要方法,特别是DWI,在随访中具有重要作用[7]。其影像学表现取决于囊内容物的成份。典型的颅内皮样囊肿在CT上表现为圆形或类圆形的低密度影,CT值多为负值,边界清楚,周围水肿缺如(如图 1,1A),病灶不被增强,囊壁可被增强,也可有点状、条索状钙化影。如囊肿破裂,则可在颅内观察到散在低密度影,类似“气脑”,易误诊。如合并有囊内出血或钙化,也可表现为高密度影[23]。在MRI上,T1加权、T2加权以高信号为主,在T1加权上表现为高信号的囊内脂肪成份,在相应的脂肪抑制序列上则表现为低信号,囊肿多不被增强,而囊壁可有条索状强化[23, 24], (如图 1,1B、1C、1D)。DWI多呈高信号。MRS上胆碱峰、N-乙酰天门冬氨酸峰和肌酸峰变化不明显,而乳酸峰明显升高。如囊肿破裂则可在蛛网膜下腔、脑室系统中发现脂肪信号。如囊内有出血,在MRI上的信号表现多样,DWI也可表现为低信号。国外有学者[4, 5]指出在T1上表现为高信号的皮样囊肿更容易破裂。曹玉魁等[18]总结了19例破裂的鞍区皮样囊肿也具有这一特点。
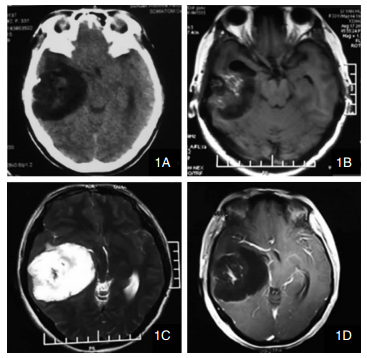
|
| 图 1 1A:CT平扫,1B:MRI T1加权,1C:MRI T2加权,1D:MRI增强扫描 |
颅内皮样囊肿应注意与表皮样囊肿、畸胎瘤、胶质瘤、脂肪瘤、气颅、颅咽管瘤等鉴别,最终确诊需要行病理学检查,但头部CT或MRI能为诊断提供重要价值,而且还能为下一步治疗提供重要参考。一般根据病员的临床特点和影像学表现可做出初步诊断。当诊断考虑皮样囊肿时,为降低感染和无菌性脑膜炎的发生应避免行穿刺活检术[25]。
4 治疗多数学者[25-27]认为颅内皮样囊肿的治疗首选开颅显微镜下手术切除,术后长期随访。手术应尽可能不破坏囊壁完整切除病灶,但如囊肿紧邻脑干、神经、血管等重要组织,也可行次全切除术。囊壁切除不完全,术后复发或发生无菌性脑膜炎的概率可能会增加[28],这类患者术后更应密切随访[25, 26]。如果行囊内切除,为防止囊内容物进入脑室系统、蛛网膜下腔,可在切开囊壁前用脑棉片保护周围组织,对于囊内含液体较多者,可切开一小口后用负压吸引器缓慢吸出。播散在颅内的脂肪滴,如术中无法完全清除,可不必刻意去处理,因为它不会加重原来症状,也不会再产生新的不适[29]。现在也有学者[30]提出,对无颅内高压、影像学随访囊肿无增大或位于功能区已破裂并广泛播散的患者可以在严密随访下行非手术治疗。对于无占位效应但随访有缓慢长大或术后复发的患者,是否可行放射治疗,目前还没有报道,有待进一步研究。
5 并发症 5.1 无菌性脑膜炎多因囊肿破裂或手术操作使囊内容物进入脑室系统或蛛网膜下腔引起,也可因术后囊肿复发所致。临床上表现为持续性发热,中高热为主,伴头痛、颈强直等症状;血白细胞可升高,也可正常;脑积液蛋白升高,但糖含量正常,细菌培养、涂片检查阴性;抗生素、解热镇痛药物无效,糖皮质激素疗效明显。腰大池持续外引流联合糖皮质激素并辅以抗生素治疗可取得满意疗效[27]。但这种无菌性脑膜炎是否有使用抗生素的指征,如何减少这种脑脊液中富含蛋白导致腰大池引流的堵管风险等问题尚有待研究。术中注意保护脑组织,防止囊内容物外渗,囊肿切除后大量生理盐水或氢化可的松液体反复冲洗术区,可减少无菌性脑膜炎的发生几率。
5.2 脑积水部分患者在就诊时即患有脑积水,特别是病变位于后颅窝或破裂的患者。多因病变压迫四脑室、中脑导水管或破裂后囊内容物进入脑室系统,阻塞导水管或蛛网膜颗粒对脑脊液吸收障碍所致。对并发脑积水的患者,如症状明显可行脑室-腹腔分流术。
5.3 复发颅内皮样囊肿是良性病变,复发几率较低,Lunardi等[31]报道了包括在第四脑室壁有残留病灶的9例患者,术后平均随访17.3年,均没有复发, 但也有报道复发的病例[26, 29],复发时间大多在术后1年内。复发后临床表现多样,常需要再次手术治疗。
5.4 恶变颅内皮样囊肿很少发生恶变,报道的恶变病例均恶变为鳞状细胞癌[32-34]。Mori等[35]认为恶变后进展快,预后差,平均生存期约4个月,但张玉年和贺昭忠[33]报道的1例小脑蚓部皮样囊肿恶变(中低分化鳞癌) 术后随访1年未见肿瘤复发。这种差异的原因还需要进一步研究。Tsugu等[32]推荐对恶变的患者术后进行局部剂量在50Gy以上放疗,以达到最大限度延长生存期的目的。
6 小结与展望颅内皮样囊肿是一种少见的先天性良性胚胎类肿瘤,其临床表现不典型,诊断需结合影像学检查,对伴有皮毛窦者应考虑该病的可能。诊断考虑皮样囊肿后应避免行穿刺活检术,首选手术治疗,术中尽量完全切除病灶并注意防止囊内容物播散,部分患者也可以在密切观察下进行非手术治疗。所有患者都应长期随访。目前对颅内皮样囊肿的系统研究还比较少,特别是对其流行病学、影像学表现、治疗方案以及疾病转归的认识还存在较多的争议,还需要更多的研究去认识这个疾病,以期为患者提供更好的治疗。
| [1] | Velho VL, Khan SW, Agarwal V, et al. Intra-axial CNS dermoid cyst. Asian J Neurosurg, 2012, 7(1): 42–44. DOI:10.4103/1793-5482.95700 |
| [2] | Raghunath A, Indira DB, Bhat DI, et al. Dermoid cysts of the posterior fossa-morbid associations of a benign lesion. Br J Neurosurg, 2013, 27(6): 765–771. DOI:10.3109/02688697.2013.776667 |
| [3] | Schijman E, Monges J, Cragnaz R. Congenital dermal sinuses, dermoid and epidermoid cysts of the posterior fossa. Childs Nerv Syst, 1986, 2(2): 83–89. |
| [4] | Asil K, Gunduz Y, Ayhan LT, et al. Spontaneous rupture of intracranial dermoid tumor in a patient with vertigo. computed tomography and magnetic resonance imaging findings. Pol J Radiol, 2013, 78(4): 79–82. DOI:10.12659/PJR.889172 |
| [5] | Wang YM, Chang TP, Lo CP, et al. Spontaneous rupture of intracranial dermoid cyst with chemical meningitis. J Emerg Med, 2013, 44(2): e275–276. DOI:10.1016/j.jemermed.2012.06.023 |
| [6] | Abderrahmen K, Bouhoula A, Aouidj L, et al. Temporal dermoid cyst with unusual imaging appearance:case report. Turk Neurosurg, 2016, 26(1): 176–179. |
| [7] | Esquenazi Y, Kerr K, Bhattacharjee MB, et al. Traumatic rupture of an intracranial dermoid cyst:case report and literature review. Surg Neurol Int, 2013, 12(4): 80. |
| [8] | El-Bahy K, Kotb A, Galal A, et al. Ruptured intracranial dermoid cysts. Acta Neurochir (Wien), 2006, 148(4): 457–462. DOI:10.1007/s00701-005-0722-0 |
| [9] | Riordan M, Klosterman T, Kellman R, et al. Combined transzygomatic and pterional approach for resection of a dermoid cyst of the foreman ovale. World Neurosurg, 2016, 87: 661. |
| [10] | 何森, 陈勇, 何永生, 等. 颅内皮样囊肿的诊断与治疗:附2例报告. 国际神经病学神经外科学杂志, 2016, 43(03): 245–246. |
| [11] | Skovrlj B, Mascitelli JR, Steinberger JM, et al. Progressive visual loss following rupture of an intracranial dermoid cyst. J Clin Neurosci, 2014, 21(1): 159–161. DOI:10.1016/j.jocn.2013.02.005 |
| [12] | Morina A, Kelmendi F, Morina Q, et al. Cerebellar dermoid cyst with contrast enhancement mural nodule:case report. Acta Clin Croat, 2014, 53(4): 479–482. |
| [13] | Garces J, Mathkour M, Beard B, et al. Insular and sylvian fissure dermoid cyst with giant cell reactivity:case report and review of literature. World Neurosurg, 2016, 93: 491. |
| [14] | 陈千一, 周立庆. 关于痤疮发病机制的基因多态性研究进展. 湖北民族学院学报(医学版), 2016, 33(02): 65–67. |
| [15] | 吴艳. 油性皮肤和皮脂腺分泌的调控. 临床皮肤科杂志, 2004, 33(12): 769–771. |
| [16] | Heger D, Scheer F, Andresen R. Ruptured, intracranial dermoid cyst-a visual diagnosis?. J Clin Diagn Res, 2016, 10(4): TD08–09. |
| [17] | Mariniello G, Bonavolontà G, Tranfa F, et al. Management of the optic canal invasion and visual outcome in spheno-orbital meningiomas. Clin Neurol Neurosurg, 2013, 115(9): 1615–1620. DOI:10.1016/j.clineuro.2013.02.012 |
| [18] | 曹玉魁, 宋来君, 郭付有, 等. 鞍区皮样囊肿破裂的治疗及术后并发症的处理. 实用医学杂志, 2016, 32(12): 2026–2028. |
| [19] | Orakcioglu B, Halatsch ME, Fortunati M, et al. Intracranial dermoid cysts:variations of radiological and clinical features. Acta Neurochir (Wien), 2008, 150(12): 1227–1234. DOI:10.1007/s00701-008-0152-x |
| [20] | Sood S, Gupta R. Susceptibility artifacts in ruptured intracranial dermoid cysts:a poorly understood but important phenomenon. Neuroradiol J, 2014, 27(6): 677–684. |
| [21] | Linghui M, Jie H, Jianling C. Ruptured central nervous system tumors with fat droplets in the cerebrospinal fluid:a report of three cases and literature review. Chin J Neuromed, 2014, 13(6): 630–632. |
| [22] | Yan C, Low DW. A Rare Presentation of a dermoid cyst with draining sinus in a child:case report and literature review. Pediatr Dermatol, 2016, 33(4): e244–248. DOI:10.1111/pde.2016.33.issue-4 |
| [23] | Tan LA, Kasliwal MK, Harbhajanka A, et al. Hyperdense suprasellar mass:an unusual radiological presentation of intracranial dermoid cyst. J Clin Neurosci, 2015, 22(7): 1208–1210. DOI:10.1016/j.jocn.2015.01.017 |
| [24] | Kato N, Radke J, Vajkoczy P, et al. Intrasylvian dermoid cysts of the pediatric patient:a case report and review. No Shinkei Geka, 2014, 42(10): 925–929. |
| [25] | Paradis J, Koltai PJ. Pediatric teratoma and dermoid cysts. Otolaryngol Clin North Am, 2015, 48(1): 121–136. DOI:10.1016/j.otc.2014.09.009 |
| [26] | Park SK, Cho KG. Recurrent intracranial dermoid cyst after subtotal removal of traumatic rupture. Clin Neurol Neurosurg, 2012, 114(4): 421–424. DOI:10.1016/j.clineuro.2011.11.006 |
| [27] | 姜成荣, 倪红斌, 徐武, 等. 颅内皮样囊肿1例报告并文献复习. 临床神经外科杂志, 2016, 13(04): 304–306. |
| [28] | Moses MA, Green BC, Cugno S, et al. The management of midline frontonasal dermoids:a review of 55 cases at a tertiary referral center and a protocol for treatment. Plast Reconstr Surg, 2015, 135(1): 187–196. DOI:10.1097/PRS.0000000000000833 |
| [29] | Liu JK, Gottfried ON, Salzman KL, et al. Ruptured intracranial dermoid cysts:clinical, radiographic, and surgical features. Neurosurgery, 2008, 62(2): 377–384. DOI:10.1227/01.neu.0000316004.88517.29 |
| [30] | Singla N, Kapoor A. Ruptured intracranial dermoid:is surgery indispensible:11-year follow-up of a rare entity. World Neurosurg, 2016, 88: 693.e23–24. DOI:10.1016/j.wneu.2015.12.049 |
| [31] | Lunardi P, Missori P, Gagliardi FM, et al. Dermoid cysts of the posterior cranial fossa in children:report of nine cases and review of the literature. Surg Neurol, 1990, 34(1): 39–42. DOI:10.1016/0090-3019(90)90170-T |
| [32] | Tsugu H, Fukushima T, Hayashi S, et al. Squamous cell carcinoma arising in an intracranial dermoid cyst--case report. Neurol Med Chir (Tokyo), 2001, 41(4): 213–216. DOI:10.2176/nmc.41.213 |
| [33] | 张玉年, 贺昭忠. 小脑蚓部皮样囊肿恶变1例. 齐鲁医学杂志, 2001, 16(2): 102. |
| [34] | Osborn AG, Preece MT. Intracranial cysts:radiologic-pathologic correlation and imaging approach. Radiology, 2006, 239(3): 650–664. DOI:10.1148/radiol.2393050823 |
| [35] | Mori Y, Suzuki Y, Tanasawa T, et al. A case report of epidermoid carcinoma in the cerebello-pontine angle. No Shinkei Geka, 1995, 23(10): 905–909. |
 2016, Vol. 43
2016, Vol. 43



