扩展功能
文章信息
- 吕然博, 赵涛, 连成章, 刘振龙
- Lv Ran-bo, et al Zhao Tao, et al Lian Cheng-zhang, et al Liu Zhen-longet al
- 渐进性减压与常规减压治疗重型颅脑损伤的疗效比较
- Efficacy of progressive decompression versus routine decompression in treatment of severe traumatic craniocerebral injury: a comparative analysis
- 国际神经病学神经外科学杂志, 2016, 43(5): 407-410
- Journal of International Neurology and Neurosurgery, 2016, 43(5): 407-410
-
文章历史
收稿日期: 2016-07-05
修回日期: 2016-09-26
重型颅脑创伤预后较差,部分患者开颅术中常遇见急性脑膨出,预后极差[1]。我院从2012年1月至2016年5月开展渐进性减压手术,与同期采用常规减压术治疗重型颅脑创伤相比,较好的解决了重型颅脑创伤手术过程中急性脑膨出的问题,现报道如下:
1 资料与方法 1.1 一般资料我院从2012年1月至2016年5月共收治重型颅脑创伤患者148例,男95例,女53例。年龄12~67岁,平均年龄46.3岁。车祸伤121例,坠落伤20例,摔伤5例,打击伤2例。其中GCS 3分者13例,4~6分的135例。单侧瞳孔扩大112例,双侧瞳孔扩大36例。
1.2 影像学资料头颅CT扫描提示:存在以额颞部为主的急性硬膜下血肿或脑挫裂伤,伴有外伤性蛛网膜下腔出血,中线移位大于1 cm,环池、侧裂池、基底池、第三脑室受压消失。Helsinki CT评分系统评分2~14分。
1.3 治疗方法148例患者采用完全随机化法分为渐进性减压手术组80例与采用常规减压手术组68例。由不知分组情况的神经外科医师进行术前GCS评分,Helsinki CT评分。2组手术均采用改良的大骨瓣。渐进性减压组:按常规去除骨瓣,用圆刀在硬脑膜上切开多处长约2 cm的切口,绝大部分情况下,较高的颅内压可将硬膜下的液性成分的血液经切开处挤出。如血肿排除困难,可用食指掌面轻轻将血肿挤到切口边缘并配合吸引器将血肿排出,待硬膜下血肿大部分排出后,用生理盐水经硬膜切开处进行反复冲洗,并于骨窗四周悬吊硬脑膜,将颞部近骨窗处将硬脑膜切开约3~4 cm,此时可见脑组织轻微疝出,用海绵将疝出的脑组织轻轻还纳硬膜下,留置硬膜外引流,将彻底止血的肌皮瓣(可在肌皮瓣内侧面覆盖人工硬脑膜,避免肌肉直接接触脑组织)拉向前上方,将肌皮瓣最远端处的硬脑膜切开长约2~3 cm后与肌皮瓣最远端缝合,然后将肌皮瓣轮廓外缘的硬脑膜逐渐切开(每次切开约3 cm)并与肌皮瓣轮廓外缘缝合(图 1),直至硬膜切口与颞部近骨窗处硬脑膜原先切开处相连接。如有严重的脑内血肿,或脑内挫裂伤,可在渐进性减压后,取直切口(图 2),在显微镜下清除脑内血肿或裂伤坏死的脑组织,术后复查头颅CT,了解颅内情况(图 3,4)。常规减压组:去除骨瓣后一次性剪开并敞开硬脑膜,清除血肿和脑挫伤组织. 如脑压极高,可切除颞叶或部分功能哑区,再用人工硬脑膜将脑膜减张缝合。术后均给予脱水,降颅压,抗感染,营养,支持治疗。
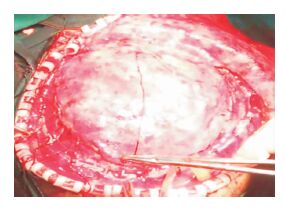
|
| 图 1 肌皮瓣轮廓外缘的硬脑膜逐渐切开(每次切开约3 cm)并与肌皮瓣轮廓外缘缝合,直至硬膜切口与颞部近骨窗处硬脑膜原先切开处相连接。 |
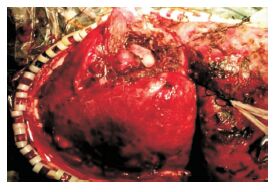
|
| 图 2 取直切口,在显微镜下清除脑内血肿或裂伤坏死的脑组织后大体观。 |
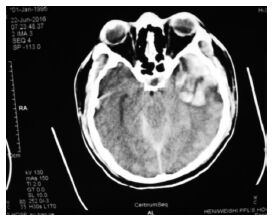
|
| 图 3 脑外伤后头颅ct提示左颞叶脑挫裂伤,脑干,环池显像不清。 |
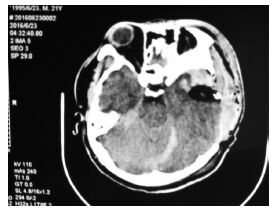
|
| 图 4 术后ct提示左颞叶脑挫裂伤大部分清除,脑干环池显像较清,局部脑组织膨出。 |
①由不知分组情况的神经外科医师在术前对患者进行GCS评分和Helsinki CT评分。并在术后1天,2天,3天,7天,14天,1月进行GCS评分。术后3个月根据GOS评分对患者远期效果进行判断。②统计两组各种并发症发生率。
1.5 统计学方法计量资料用均数±标准差(x±s)表示,计数资料用百分率表示。计量资料采用t检验,计数资料采用χ2检验,应用SPSS 20.0统计软件分析,P<0.05为差异有统计学意义。
2 结果 2.1 入院时两组患者基本资料比较患者的入院时两组年龄,GCS评分,Helsinki CT评分差异无统计学意义(见表 1)。
| 年龄 | 术前 GCS评分 | Helsinki CT评分 | |
| 渐进性减压 | 48.3±3.4 | 4.2±0.4 | 8.9±0.8 |
| 常规减压 | 43.3±2.9 | 4.3±0.5 | 9.1±0.9 |
| *P<0.05差异有统计学意义 | |||
患者的入院时两组GCS评分无统计学意义(P>0.05)。术后存活患者术后1天、2天、3天GCS评分 2组无显著性差异,但术后7天、14天、1月GCS评分 2组有显著性差异(表 2)。渐进性减压组术后7天、14天、1月GCS评分明显高于常规减压组。
| 术前 | 术后1 d | 术后2 d | 术后3 d | 术后7 d | 术后14 d | 术后1月 | |
| 渐进性减压 | 4.2±0.4 | 4.5±0.6 | 4.7±0.3 | 4.9±0.5 | 8.2±0.9* | 10.2±0.8* | 12.8±1.1* |
| 常规减压 | 4.3±0.5 | 4.5±0.3 | 4.6±0.4 | 4.8±0.3 | 5.3±0.4 | 7.8±0.4 | 10.2±1.2 |
| *P< 0.05差异有统计学意义。 | |||||||
渐进性减压组,良好15例,中残27例,重残16例,植物生存8例,死亡14例,常规减压组,良好10例,中残13例,重残15例,植物生存13例,死亡17例。其中良好及中残归类于预后良好。而重残,植物生存,死亡归类于预后差。两组比较差异有统计学意义(表 3)。渐进性减压组明显提高了预后良好率。
(1)渐进性减压组:切口疝及脑脊液漏12例,颅内感染4例,外伤性癫痫7例,脑积水6例。(2) 常规减压组切口疝及脑脊液漏21例,颅内感染7例,外伤性癫痫9例,脑积水5例。两组切口疝及脑脊液漏,颅内感染差异发生率具有统计学意义 (表 4)。渐进性减压组明显降低了切口疝及脑脊液漏,颅内感染率。
| N(例) | 切口疝及脑脊液漏 | 颅内感染 | 癫痫 | 脑积水 | |
| 渐进性减压 | 66 | 12 | 4 | 7 | 6 |
| 常规减压 | 51 | 21 | 7 | 9 | 5 |
| 合计 | 117 | 33 | 37 | 16 | 11 |
| *P<0.05差异有统计学意义。p=0.006* p=0.006* p=0.272 p=0.896 | |||||
颅脑创伤开颅术中常遇见急性脑膨出,手术过程中是否发生脑膨出及膨出程度是决定脑外伤预后的重要因素。急性脑膨出的病例死亡率、致残率高,残疾程度级别高[2]。颅脑损伤术中脑膨出主要原因有迟发性硬膜外血肿、硬膜下和(或)脑内血肿、大面积脑缺血或梗死、广泛重度脑挫裂伤、弥漫性脑肿胀等。弥漫性脑肿胀所致术中脑膨出是病死率最高的类型。弥漫性脑肿胀的主要原因:(1)毛细血管动脉端压力过高:脑内毛细血管动脉端平滑肌有自我调节功能以维持颅内正常脑血液供应。当脑外伤后等各种原因造成颅内压升高,引起反应性血压上升,当血压超过毛细血管动脉端调节能力后,动脉端平滑肌无法进一步收缩,压力传递至毛细血管。如果快速敞开硬膜,颅内压力急剧下降,毛细血管外壁静压力剧降,大量水分通过压力差经血管壁进入组织间隙而引起间质性脑水肿;(2)脑表面静脉端压力升高:快速开颅后脑膨出导致脑表面静脉系统卡压于骨窗边缘,脑表面静脉压增高,血管内水分外渗加重,导致更严重的脑水肿和脑膨出,形成膨出→脑表面静脉受压一再膨出恶性循环;(3)医源性损伤:术中暴露脑组织范围广,脑组织暴露时间过长长、脑压板对脑组织的强力压迫及广泛的脑组织切除等机械性损伤均可加重脑肿胀,导致脑膨出。术中可借助B超了解急性脑膨出原因[3]。在某些特殊情况下,手术区简单包扎后至CT室复查。切忌在不了解急性脑膨出原因的时候强行切除脑组织以达到关颅的目的。绝大部分对侧硬膜外血肿型,窦汇区硬膜外血肿型,对侧额颞部硬膜下血肿、脑挫伤型造成的脑膨出都可以通过清除远处的硬膜外、硬膜下和(或)脑内血肿而改善(图 5,6)。既往弥漫性脑肿胀型、大面积脑梗死型一般采用脑组织切除的方式[4]。但是,Oncel等[5]认为不宜脑内减压,原因是切除脑组织的过程延长手术时间,增加了脑损伤,诱使脑膨出更加严重,而且提供的减压空间相对有限[6, 7]。在切除脑组织后,虽然暂时获得一定的减压效果,但极易恶化或诱发血管的失调,导致更为严重的脑肿胀。因此脑组织切除应视为无法关颅时的应急措施。
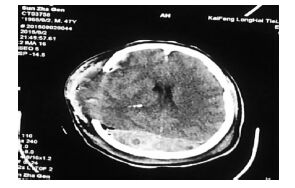
|
| 图 5 术后迟发窦汇区硬膜外血肿。局部脑组织膨出。 |
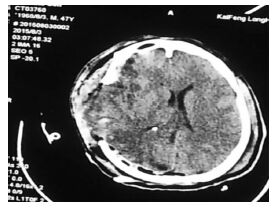
|
| 图 6 窦汇区硬膜外血肿清除后,局部脑 组织膨出改善。 |
我们采用渐进性减压相对于常规减压有以下优点:①渐进性减压通过硬脑膜上切开多处长约2cm的切口释放血性脑脊液及未凝固血液,逐渐降低颅内压力,实际颅内开始减压的时间早于常规减压时间。②渐进性减压通过肌皮瓣轮廓外缘的硬脑膜逐渐切开与肌皮瓣轮廓逐渐缝合,可在压力缓慢释放的的情况下达到硬脑膜常规减张减压缝合的效果。渐进性减压术避免了颅内压从高到低的急剧变化,脑血管外压力逐步降低。使脑干血管运动中枢能够通过自身能力适应血管外压力的变化,并使脑内毛细血管动脉端自身调节功能部分恢复。血管内的压力可控制在较正常的范围附近。③待 脑压下降后,通过肌皮瓣的直切口,在显微镜下清 除脑内较大血肿或坏死的脑组织,此时一般不会出现难以控制的脑肿胀,都可以顺利关颅,避免了切除脑组织。关颅后,立即复查CT,如果存在迟发性硬膜外血肿、硬膜下和(或)脑内血肿,可立即给予处理。④童天朗[8]发现,受去骨瓣减压术中填塞效应失效的影响,部分患者可能出现术后挫伤性脑出血增大。但是填塞效应急剧变化诱发的迟发性血肿率明显高于填塞效应缓慢变化导致的迟发性血肿率。另外,脑内压力的缓慢下降可有效避免对侧硬膜撕裂或牵拉造成的继发性硬膜外、硬膜下血肿。采用渐进性减压可以有效地降低挫伤性脑出血增加和硬膜外、硬膜下血肿发生率。⑤最后渐进性减压及“1”字形切口减少了暴露脑组织范围及脑组织暴露时间过长导致的不利后果。综上所述,渐进性减压与常规减压术相比,较好地解决了手术过程中急性脑膨出的问题,避免了手术过程中过多切除脑组织,患者术后恢复好,并发症较少,值得推广。
| [1] | 何建青, 时忠华, 王王海, 等. 颅脑损伤开颅术中急性脑膨出患者的院内死亡相关因素分析(附183例报告). 中华神经外科杂志 , 2015, 31 (7) : 693–696. |
| [2] | 孙瑾张俊卿黄延林, 等. 外伤后急性弥漫性脑肿胀术中急性脑膨出相关危险因素分析. 中华神经创伤外科电子杂志 , 2016, 2 (4) : 215–219. |
| [3] | 李慧展, 何文, 贺焱. 术中超声诊断急性脑膨出的病因. 中国医学影像技术 , 2012, 28 (3) : 444–447. |
| [4] | 冯毅, 杨理坤, 朱洁, 等. 颅底硬脑膜切口内减压术预防颅脑损伤术中急性脑膨出的研究. 中国微侵袭神经外科杂志 , 2016, 21 (7) : 297–300. |
| [5] | Oncel D, Demetriades D, Gruen P, et al. Brain lobectomy forsevere head injuries is not a hopeless procedure. J Trauma , 2007, 63 (5) : 1010–1013. DOI:10.1097/TA.0b013e318156ee64 |
| [6] | Salvatore C, Marco M, Antonio R, et al. Combined internal uncusectomy and decompressive craniectomy for the treatment of severe closed head injury:experience with 80 cases. J Neurosurg , 2008, 108 (1) : 74–79. DOI:10.3171/JNS/2008/108/01/0074 |
| [7] | 张建永, 刘保华, 陆海, 等. 标准大骨瓣减压术颅腔容积代偿能力的探讨. 中华神经外科杂志 , 2008, 24 (1) : 78. |
| [8] | 童天朗, 刘鸣, 刘申, 等. 老年人颅脑损伤预后的相关影响因素分析. 中华创伤杂志 , 2010, 26 (9) : 805–808. |
 2016, Vol. 43
2016, Vol. 43


