扩展功能
文章信息
- 陶霖, 石吉乐, 李俊恒, 郑东明
- TAO Lin, SHI Ji-le, LI Jun-heng, ZHENG Dong-ming
- 表现为神经功能缺损的3例硬脑膜动静脉瘘误诊分析
- Misdiagnosis of dural arteriovenous fistula manifested as neurological defects: an analysis of 3 cases
- 国际神经病学神经外科学杂志, 2016, 43(3): 240-244
- Journal of International Neurology and Neurosurgery, 2016, 43(3): 240-244
-
文章历史
收稿日期: 2016-02-04
修回日期: 2016-04-28
硬脑膜动静脉瘘(dural arteriovenous fistula,DAVF)是颅内少见且复杂的血管疾病,约占颅内血管畸形的10%~15%[1],临床表现呈多样性,与解剖部位、引流方向及流速有关,其中一些临床症状表现为神经功能缺损的DAVF病例相对罕见,容易误诊,提高对本病的认识意义重大。本文结合相关文献将我院收治的3例曾被误诊的DAVF病例及影像特点进行分析,介绍如下:
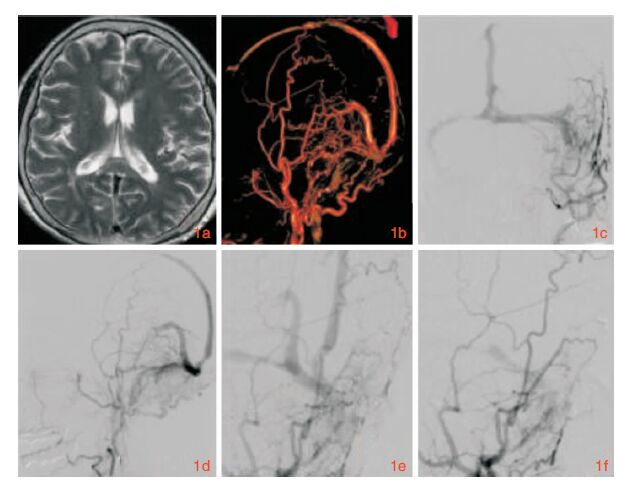
1 临床资料例1,患者,女,69岁。因“发作性言语不能,右侧肢体活动不灵3天”入院。3天前出现言语不能,右侧肢体持物及行走不稳,当地医院予奥扎格雷钠、肌氨肽苷等静脉滴注治疗,1天后上述症状恢复正常。头MR示多发脑梗死,累及脑干(外院MR无弥散加权像)。第3天相同症状再次发作,以“TIA”收我科。既往高血压、脑梗塞病史。查体:运动性失语,右侧中枢性面舌瘫,右侧肢体肌力4级。诊断TIA?脑梗塞?予抗凝、营养神经及清除自由基治疗,但上述症状仍有反复及加重,每次持续时间长,完善头MR DWI未见近期梗塞。考虑患者症状与影像不符,再经仔细阅片发现T2WI存在广泛的血管流空信号,左侧中央沟附近最明显(图 1a)。进一步予头颅3D-CTA检查:CT平扫未见出血;CTA提示DAVF(图 1b)。全脑DSA:左侧颈外动脉像提示高流量多支动脉供血的DAVF,动脉期可见上矢状窦充盈并逆流,矢状窦近窦汇部狭窄(图 1c、1d、1e)。诊断左侧颈外动脉DAVF。予DAVF部分主体及该主要供血动脉分支远端行ONYX栓塞,栓塞术后上矢状窦近90%不显影,达到预期(图 1f)。出院3个月随访,言语流利、活动自如,病情未再复发。
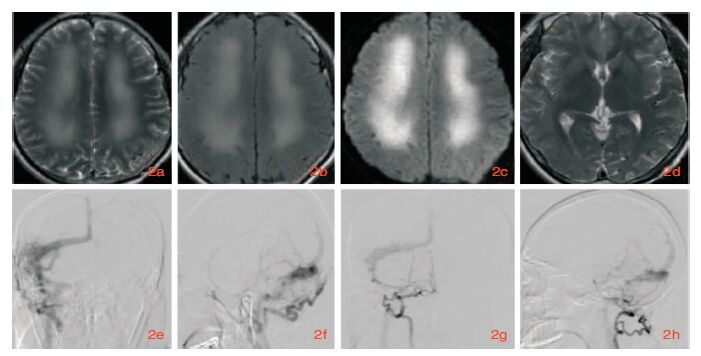
例2,患者,男,46岁。因“记忆力下降3个月,进行性加重伴行走不稳及尿失禁1个月”入院。入院前3个月出现记忆力下降、反应迟钝,日常生活尚能自理。1个月前认知障碍加重,并出现持物、行走不稳,伴尿失禁,日常生活不能自理。以“正常颅压脑积水?”收我科。既往头部外伤史。查体:醉酒步态,言语欠流利,记忆力、计算力减退,双侧指鼻、跟膝胫试验欠稳准,双侧Babinski征(+)。常规生化及传染病系列正常。入院予营养神经治疗,完善头MR提示双侧脑白质及侧脑室旁广泛T2、Flair及DWI高信号(图 2a、2b、2c),两侧大脑皮层血管流空影异常增多(图 2d),行全脑DSA示右侧颈外静脉系统异常增生、迂曲,血流量明显增大;右侧枕动脉、脑膜中动脉与硬脑膜血管形成异常血管交通,参与右侧横窦及矢状窦瘘的供血(图 2e、2f);右侧椎动脉参与右侧颈外静脉硬脑膜动静脉瘘供血(图 2g、2h)。诊断:右侧颈外动脉DAVF,右侧椎动脉DAVF。2个月后于北京某医院行DAVF栓塞术。半年后随访,患者反应迟钝、记忆力明显好转,行走平稳,生活能自理。
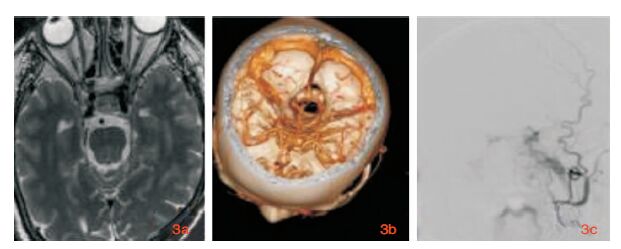
例3,女性,62岁,以“左眼球活动受限、视物双影2月余”收入院。入院前2月出现左眼睑下垂,视物双影,左眼球活动部分受限,伴阵发性左眼眶疼痛,自服“去痛片”可减轻。当地医院行头CT提示多发腔梗,予营养神经治疗后无改善,遂来我院。既往糖尿病9年,血糖控制不佳。查体:左眼球外展位,向上、向下、向内侧运动不充分,各向均有复视,左眼瞳孔D=4.5 mm,对光反射迟钝。头MRI:脑内多发腔梗,垂体略饱满。头部MRA无异常。化验血甘油三脂2.14 mmol/L,血糖(空腹)13.96 mmol/L。初诊:糖尿病动眼神经麻痹。予降糖、营养神经治疗,病情仍无缓解,伴左眼眶周疼痛。行垂体MR增强示垂体及海绵窦区未见异常强化(图 3a),头CTA未见动脉瘤(图 3b),在进一步予DSA检查除外动脉瘤时,发现左颈外动脉硬脑膜支与海绵窦区存在异常交通(图 3c)。诊断:海绵窦区DAVF。因经济原因,家属拒绝栓塞治疗。嘱每日规律左侧颈动脉按压,1月后随访,左眼球活动略受限,左眼眶疼痛缓解。
2 误诊分析DAVF缺乏特异性临床表现,当少部分患者出现神经功能缺损症状时,常规影像(CT、MR)改变不典型,易被忽视而误诊,如上述3例。例1 老年女性,似TIA发作症状,且有高血压、高脂血症等脑血管病危险因素,体检时有神经系统定位体征;例2 临床表现类似正常颅压脑积水,而头MR表现为双侧脑白质病变,此时也易误诊为颅内感染、炎症及肿瘤;例3 临床仅表现为单侧动眼神经瘫,既往糖尿病史多年,查体无患侧眼球突出、红肿等眼静脉回流障碍,也无明显全头痛、恶心呕吐、视物模糊等颅高压表现,头颅影像也未发现垂体瘤、海绵窦区异常及动脉瘤。
3 确诊情况例1及例2均重新仔细阅片发现头MR上细微的血管形态改变,即两侧皮层不对称的血管流空信号存在(皮层充盈扩张的小静脉),提示DAVF;而例3是在DSA进一步明确有无动脉瘤时,意外发现海绵窦区DAVF。经DSA,例1及例3为单纯颈外动脉供血,例2为颈外动脉及椎动脉同时参与供血。回流的静脉窦包括横窦、失状窦及海绵窦。2例经栓塞治疗好转,1例经颈动脉按压后好转。
4 讨论DAVF是一类复杂的颅内血管性病变,病因不明,因瘘口的部位、大小、数量、血流量、供血动脉来源数量、扩张弯曲程度及引流静脉的构成、数量、引流方向不同而呈现多样性、复杂性,因而DAVF的临床表现存在差异,易导致误诊。前颅窝DAVF引流至海绵窦,表现为眼部症状,如突眼、结膜水肿、眼肌麻痹、视力下降和眶后疼痛[2];中颅窝DAVF引流至横窦和乙状窦,表现为搏动性耳鸣[3-4];幕上DAVF引流至矢状窦和深静脉,表现为全脑静脉充血、颅内压增高、脑积水、视盘水肿、痫性发作或痴呆[5];脑干区DAVF表现为脑神经损害和四肢瘫[6]。当患者有神经功能缺损,临床表现与影像不符合时,诊断须谨慎。
目前认为[7-9],DAVF表现为TIA发作性症状的原因是当DAVF引流静脉出现逆流,在尚有部分代偿能力时,脑局部静脉压力间歇性增大,导致脑动脉低灌注,可产生类似TIA发作性症状。极少部分DAVF患者(4.5%)可能表现为TIA(例1)及缺血性卒中,国内鲜有报道,临床医生常认识不足,极易误诊。如按TIA给予抗血小板或抗凝治疗,易造成颅内出血严重后果,国外有此类经验教训。Kim等[10]报道的2例误诊为TIA的DAVF,其中1例给予抗血小板、扩血管治疗,出院后出现多脑叶出血,经DSA确诊为DAVF,虽经DAVF栓塞治疗,但却遗留肢体残疾。我院误诊为TIA的患者,虽开始予抗凝,但及时发现其临床症状并非典型TIA表现及头MR的血管流空信号,提示DAVF,及时予栓塞治疗,术后恢复良好。
DAVF还可以表现为进行性痴呆[11](例2)、帕金森样症状[12]、意识状态改变、痫性发作、感觉异常和共济失调等。研究证明[11],当DAVF引流的静脉内压超过静脉循环的代偿能力时,血管通透性增加,血脑屏障破坏,引起血管源性水肿;如静脉内持续高压,会造成长期脑局部组织缺氧,出现细胞毒性水肿,DWI表现为高信号,从而导致脑白质病变及认知功能障碍。SPECT和MRI研究发现,患者痴呆的程度与弥漫性脑白质病变及局部脑血流量呈正相关[11],早期干预可逆转痴呆。例2患者经右颈外动脉及右椎动脉DAVF栓塞治疗缓解脑静脉高压,病情明显好转。
海绵窦区硬脑膜动静脉瘘(cavernous sinus DAVF,CDAVF)属临床罕见病,约占DAVF的11.9%[13],指在海绵窦区硬脑膜动静脉发生短路交通,供血动脉一般为颈外动脉的脑膜中动脉和(或)颈内动脉的脑膜支,与静脉短路交通后血流向海绵窦分流,引起与海绵窦相通的静脉,如眼静脉、岩上窦、岩下窦等压力增高,血流逆灌,出现引流区充血、水肿、血液逆灌入眼静脉时,可出现为搏动性突眼,球结膜充血水肿,视力下降及动眼、滑车、三叉、展神经受累症状;部分患者在眶周、耳后、患侧额部、颞部可闻及吹风样杂音。本病需与颈内动脉海绵窦瘘、海绵窦血栓、球后炎性假瘤、甲亢性眼病、慢性结膜炎等进行鉴别。回顾例3,单纯累及动眼神经的CDAVF病例,国内罕见,且患者既往有糖尿病史,结合影像不支持动脉瘤、垂体压迫、海绵窦病变,这也是误诊为糖尿病性动眼神经麻痹的原因。另外,对于临床症状轻,瘘流量小,供血单纯的患者可以通过压颈治疗治愈[14, 15],如例3。
综上述,当患者有神经功能缺损、临床表现与影像不一致、对治疗不佳时,应该仔细寻找病因,联想到有无DAVF,注意MRI上有无细微的血管形态改变,适时建议患者进行DSA检查,以减少误诊。
| [1] | Newton TH, Cronqvist S. Involvement of dural arteries in intracranial arteriovenous malformations. Radiology , 1969, 93 (5) : 1071–1078. DOI:10.1148/93.5.1071 |
| [2] | Rodrigues T, wimnsky R, Agid R, et al. Management of dural carotid cavernous fistulas:a single-centre experience. Eur Radiol , 2014, 24 (12) : 3051–3058. DOI:10.1007/s00330-014-3339-y |
| [3] | Shi ZS, Ziegler J, Feng L, et al. Middle cranial fossa sphenoidal region dura1 arteriovenous fistulas:an atomic and treatment considerations. Am J Neuroradiol , 2013, 34 (2) : 373–380. DOI:10.3174/ajnr.A3193 |
| [4] | Lv X, Jiang C, Li Y, et al. Transverse-sigmoid sinus dural arteriovenous fistulae. World Neurosurg , 2010, 74 (2-3) : 297–305. DOI:10.1016/j.wneu.2010.02.063 |
| [5] | Chaichana KL, Coon AL, Tamargo RJ, et al. Dural afteriovenous fistulas:epidemiology and clinical presentation. Neurosurg Clin N Am , 2012, 23 (1) : 7–13. DOI:10.1016/j.nec.2011.09.001 |
| [6] | Wu Q, Wang HD, Shin YS, et al. Brainstem Congestion due to Dural Ateriovenous Fistula at the Craniocervical Junction. J Korean Neurosurg Soc , 2014, 55 (3) : 152–155. DOI:10.3340/jkns.2014.55.3.152 |
| [7] | Ghobrial GM, Marchan E, Nair AK, et al. Dural arteriovenous fistulas:A review of the literature and a presentation of a single institution's experience. World Neurosurg , 2013, 80 (1-2) : 94–102. DOI:10.1016/j.wneu.2012.01.053 |
| [8] | Lanz M, Thiemann U, Grzyska U, et al. Transient brainstem ischemia and recurrent syncope caused by a dural arteriovenous fistula. Neurology , 2003, 61 (8) : 1152–1153. DOI:10.1212/WNL.61.8.1152 |
| [9] | Cognard C, Gobin YP, Pierot L, et al. Cerebral dural arteriovenous fistulas:clinical and angiographic correlation with a revised classification of venous drainage. Radiology , 1995, 194 (3) : 671–680. DOI:10.1148/radiology.194.3.7862961 |
| [10] | Kim YW, Kang DH, Hwang YH, et al. Unusual MRI findings of dural arteriovenous fistula:isolated perfusion lesions mimicking?TIA. BMC Neurol , 2012, 20 (12) : 77. |
| [11] | Hasumi T, Fukushhna T, Haisa T, et al. Focal dural arteriovenous fistula(DAVF) presenting with progressive cognitive impairment including amnesia and alexia. Intern Med , 2007, 46 (16) : 1317–1320. DOI:10.2169/internalmedicine.46.0262 |
| [12] | Iuo Y, Qi J, Cen Z, et al. Two cases of dural arteriovenous fistula presenting with parkinsonism and progressive cognitive dysfunction. J Neurol Sci , 2014, 343 (1-2) : 211–214. DOI:10.1016/j.jns.2014.05.059 |
| [13] | Kim DJ, Kim DI, Swh SH, et al. Results of transvenous embolization of cavernous dural aaefiovenous fistula:a single-center experience with emphasis on complications and management. AM J Neuroradiol , 2006, 27 (10) : 2078–2082. |
| [14] | link MJ, Coffey RJ, Nichols DA, et al. The role of radiosurgery and particulate embolization in the treatment of the dural arteriovenous fistulas. J Neurosurg , 1996, 84 (5) : 804–809. DOI:10.3171/jns.1996.84.5.0804 |
| [15] | Lownie SP. Intracranial dural arteriovenous fistulas endovascular therapy. Neurosurg Clin N Am , 1994, 5 (3) : 449–458. |
 2016, Vol. 43
2016, Vol. 43