扩展功能
文章信息
- 党静, 陈继华
- Dang Jing, Chen Ji-Hua
- 酷似中毒性脑病的可逆性后部白质脑病综合征:6例临床分析
- Reversible posterior leukoencephalopathy syndrome mimicking toxic encephalopathy: a clinical analysis of 6 cases
- 国际神经病学神经外科学杂志, 2016, 43(3): 237-239
- Journal of International Neurology and Neurosurgery, 2016, 43(3): 237-239
-
文章历史
收稿日期: 2016-04-28
修回日期: 2016-06-12
可逆性后部白质脑病综合征(reversible posterior leukoencephalopathy syndrome,RPLS)是一组由多种病因引起的临床-影像综合征,其病变主要为大脑后部白质的血管源性水肿。临床主要表现为头痛头晕、恶心呕吐、痫性发作、意识障碍、精神行为异常、视觉障碍等,神经影像学主要表现为可逆性双侧顶枕叶水肿,也可累及额叶、颞叶、基底节、小脑、脑干等[1]。
中毒性脑病临床主要表现为头痛、恶心呕吐、意识障碍、痫性发作等,神经影像学主要表现为对称性双侧白质受累损害,可累及脑干、小脑、基底节、脑叶白质等。
因此,二者的鉴别诊断至关重要,尤其当RPLS患者合并毒物接触史时,早期诊断、早期治疗往往能得到好的治疗效果。但是,目前关于二者鉴别诊断的文献较少,我们收集了2010~2015年我院RPLS且合并毒物接触或吸入史患者6例,总结其临床、影像学及治疗特点,并与中毒性脑病鉴别,以期减少误诊率。
1 临床资料 1.1 一般资料本研究中男4例,女2例;年龄25~40岁,平均年龄(32±7.5)岁;急性起病3例,亚急性起病3例;4例男患者分别有大量饮酒史(每日约2斤白酒,酒龄7年)、海洛因吸食史(至入院时吸毒史半年,烫吸)、煤气中毒史(半年前煤气中毒,及时高压氧治疗后好转)和长期接触油漆等涂料史(油漆工,工龄3年),2例女患者分别有一氧化碳吸入史(长期使用煤火)和有机溶剂接触史(鞋厂工人,工龄2年)。
无肿瘤、自身免疫性疾病及器官移植等病史,无服用细胞毒性药物史及输血史等。
1.2 临床表现首发症状:头痛3例,恶心呕吐2例,痫性发作1例,伴有视觉障碍2例、意识障碍1例;6例患者均存在高血压(170~220/100~120 mmHg)。
体查:昏睡1例、偏盲2例、四肢腱反射进5例、巴氏征阳性4例。
1.3 实验室检查6例患者均行肾血管、肾脏CT、血醛固酮、肿瘤标记物等检查,未见异常;6例患者均行血生化及腰穿脑脊液检查,其中4例患者尿素氮(BUN)14.78~67.53 mmol/l(正常范围3.2~7.1 mmol/l),肌酐80~288.2 μmol/l(正常范围44~133 μmol/l);腰穿颅压升高者3例,脑脊液检查均无异常。
1.4 影像学检查6例患者均行头部MRI平扫增强+MRV检查,均表现为双侧对称性病灶,累及脑干、小脑、枕叶、颞叶、侧脑室旁白质1例;累及脑干、小脑、枕叶3例;累及枕叶、顶叶2例。均表现为长T1长T2信号,DWI呈低信号,flair呈高信号,均无强化,MRV均未见异常。见图 1A~图 1H。
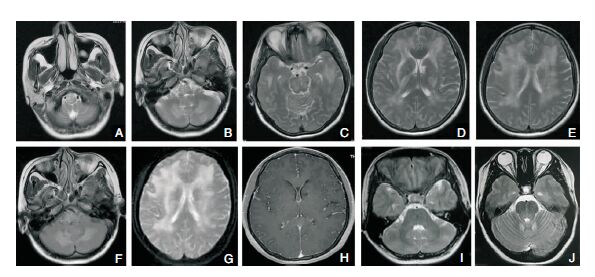
|
| 图 1 38岁女性患者(头痛半年,加重伴恶心呕吐2月入院。既往高血压病史,最高190/126 mmHg,未服降压药,继发慢性肾病病史,未服药。长期使用煤火卖早餐)入院后MRI图像。A-E:T2WI成像示脑干、小脑、颞叶、侧脑室旁白质对侧性高信号病灶;F:Flair成像病灶呈高信号;G:ADC成像呈高信号;H:病灶无强化;图I-J:治疗2周后复查T2加权像,病灶明显缩小。 |
6例患者入院后初步诊断中毒性脑病及RPLS均有可能,3例患者给予地塞米松、控制血压、降颅压、抗癫痫等治疗5 d,血压控制不佳,患者症状加重,后停用激素,予控制血压、抗癫痫等对症治疗,患者症状明显好转;另3例患者入院后即予控制血压、降颅压等治疗,病情较快恢复。6例患者经控制血压等治疗后临床症状均逐渐消失,随访无后遗症。见图 1I和图 1J。
2 讨论RPLS最早由Hinchey等[2]在1996年提出。其病因与众多疾病及基础状态有关,目前已报道的有高血压病、子痫或子痫前期、自身免疫性疾病、细胞毒性药物及免疫抑制剂使用、肾脏疾病、器官移植等[3-9]。RPLS发病机制目前尚不明确,主要存在3种学说:①脑血管自动调节功能崩溃学说:血压急剧升高,突破脑血管的自动调节能力,血脑屏障破坏,血管通透性增高,产生血管源性水肿。②血管内皮细胞损伤学说:细胞毒性药物或免疫抑制剂直接造成血管内皮损伤,导致血脑屏障损害,引发血管源性水肿。③脑血管痉挛学说:血压突然升高导致脑血管收缩,产生细胞毒性水肿,但该学说目前普遍不被认同。本组6例患者均存在血压明显升高,考虑系脑血管调节功能崩溃导致RPLS。
RPLS诊断依据为在原有疾病的基础上出现血压急剧升高、颅内压增高表现、痫性发作、意识障碍和视觉异常,影像学检查显示以双侧大脑后部为主的大片对称性白质水肿,经过及时有效治疗1~2周临床症状和影像学改变可完全恢复[2, 10]。本研究中6例患者均存在血压明显升高,急性或亚急性起病,临床表现无特征性,头部MRI表现为双侧对称性顶枕叶脑白质水肿,flair像最为明显,DWI呈低信号,ADC呈高信号,提示血管源性水肿,确诊后尽早给予控制血压和颅内压、抗癫痫及去除病因治疗,临床及影像学表现在数周内迅速缓解,符合RPLS的诊断。但当头部MRI表现为少见部位的病变时,早期明确诊断变得困难。如治疗不及时,可致病情加重,出现脑梗死、脑出血或癫痫持续状态等并发症。
早期确诊、早期治疗是RPLS预后良好的关键。本研究中6例患者确诊前,均先排除静脉窦血栓形成、脱髓鞘、脑梗死等疾病;但6例患者均存在毒物吸入或接触史,头部MRI也表现为双侧对称性广泛性病变,难以与中毒性脑病鉴别。中毒性脑病的临床及影像学均缺乏特异性,主要诊断依据为发病前毒物接触史。两种疾病的相似点为:①临床表现:均可出现头痛、呕吐、痫性发作、视觉障碍等;②脑脊液检查:主要为颅压升高,常规、生化无异常;③头部MRI:均为双侧对称性病变,RPLS病灶多位于顶枕叶白质,但也可见于前头部、脑干、小脑。本研究中3例患者开始主要考虑中毒性脑病,给予激素等治疗,但血压控制不佳,致病情加重,后积极转变思维,给予控制血压、降颅压、抗癫痫等治疗后,临床及影像学均明显好转。二者的早期鉴别诊断十分重要,总结以下主要区别:①RPLS临床表现较轻,影像学表现重,可能与其血管源性水肿较少累及脑实质有关。②RPLS头部MRI主要表现为血管源性水肿,DWI呈低信号,ADC呈高信号,中毒性脑病既可出现血管源性水肿,也可出现细胞毒性水肿,DWI和ADC均呈高信号,且病灶范围广泛。③RPLS积极有效治疗后较快恢复,一般不遗留后遗症,中毒性脑病治疗时间长,一般需激素治疗,停用激素后病情易反复。中毒物质不同,临床表现也有差异,有利于鉴别,海洛因及一氧化碳中毒性脑病以精神症状为主要表现;酒精中毒性脑病除精神症状外,还常伴有眼球活动障碍及共济失调,称为Wernicke脑病,较易与RPLS鉴别;油漆或有机溶剂中毒性脑病以头痛、恶心呕吐、意识障碍为主要表现,腰穿颅内压明显升高,病情重,易反复。
临床工作中遇到到头痛、癫痫发作、头部MRI双侧对称性广泛白质病变的患者,一定要考虑RPLS的可能,这要求广大神经科医师要加强对RPLS临床及影像学特点的识别,早期控制血压并去除诱发因素。
| [1] | Bartynski WS, Boardman JF. Distinct Imaging Patterns and Lesion Distribution in Posterior Reversible Encephalopathy Syndrome. A JNR Am J Neuroradiol , 2007, 28 : 1320–1327. DOI:10.3174/ajnr.A0549 |
| [2] | Hinchey J, Chaves C, Appignani B, et al. A reversible posterior leukoencephalopathy syndrome. N Engl J Med , 1996, 334 (8) : 494–500. DOI:10.1056/NEJM199602223340803 |
| [3] | Gokce M, Dogan E, Nacitarhan S, et al. Posterior reversible encephalopathy syndrome caused by hypertensive encephalopathy and acute uremia. Neurocrit Care , 2006, 4 (2) : 133–136. DOI:10.1385/NCC:4:2 |
| [4] | Giner V, Fermandez C, Esteban MJ, et al. Reversible posterior leukoencephalopathy secondary to indinavir-induced hypertensive crisis:a case report. Am J Hypertens , 2002, 15 (5) : 465–467. DOI:10.1016/S0895-7061(02)02264-1 |
| [5] | Uwatoko T, Toyoda K, Hirai Y, et al. Reversible posterior leukoencephalopathy syndrome in a postpartum woman without eclampsia. Intern Med , 2003, 42 (11) : 1139–1143. DOI:10.2169/internalmedicine.42.1139 |
| [6] | Dhillon A, Velazquez C, Siva C. Rheumatologic diseases and posterior reversible encephalopathy syndrome:two case reports and review of the literature. Rheumatol Int , 2012, 32 : 3707–3713. DOI:10.1007/s00296-012-2476-3 |
| [7] | Bartynski WS, Boardman JF, Zeigler ZR, et al. Posterior reversible encephalopathy syndrome in infection, sepsis, and shock. Am J Neuroradiol , 2006, 27 (10) : 2179–2190. |
| [8] | Graham BR, Pylypchuk GB. Posterior reversible encephalopathy syndrome in an adult patient undergoing peritoneal dialysis:a case report and literature review. BMC Nephrol , 2014, 15 : 10. DOI:10.1186/1471-2369-15-10 |
| [9] | Renard D, Westhovens R, Vandenbussche E, et al. Reversible posterior leucoencephalopathy during oral treatment with methotrexate. J Neurol , 2011, 251 : 226–228. |
| [10] | 吕佳宁, 范薇. 可逆性后部白质脑病综合征. 中国临床神经科学 , 2006, 14 (5) : 557–560. |
 2016, Vol. 43
2016, Vol. 43




