引用本文 |
0
|
吕然博, 刘振龙, 赵涛, 张四喜. Y-型双腔引流管+持续灌注与单腔引流管单纯引流治疗老年亚急性硬膜下血肿的疗效比较[J]. 国际神经病学神经外科学杂志, 2016, 43(2): 135-138.

Lv Ran-bo, Liu Zhen-long, Zhao Tao, Zhang Si-xi. Efficacy of Y-shaped double-lumen drainage tube combined with continuous perfusion versus single-lumen drainage tube alone in treatment of elderly patients with subacute subdural hematoma: a comparative analysis[J]. Journal of International Neurology and Neurosurgery, 2016, 43(2): 135-138.

Y-型双腔引流管+持续灌注与单腔引流管单纯引流治疗老年亚急性硬膜下血肿的疗效比较
开封市陇海脑科医院神经外科, 河南 开封 475003
收稿日期: 2015-11-12; 修回日期: 2016-03-11
作者简介:
吕然博(1973-),男,硕士研究生,副主任医师。主要研究方向:颅脑损伤
。
摘要:
目的
比较Y-型双腔引流管+持续灌注与单腔引流管单纯引流治疗老年亚急性硬膜下血肿的疗效。
方法
将2013年1月至2015年12月期间收治的28例接受手术治疗的亚急性硬膜下血肿老年患者,随机分为Y-型双腔引流管+持续灌注组与单腔引流管单纯引流组,其中Y-型双腔引流管+持续灌注组17例,单腔引流管单纯引流组11例。比较2组术后1 d,2 d,3 d,14 d,3个月 OM线上第5层面的中线偏移值。并比较两组引流液恢复正常所需时间及复发率。
结果
Y-型双腔引流管+持续灌注组与单腔引流管单纯引流组中线偏移距离术前无显著性差异,术后1 d两组中线偏移距离仍无显著性差异,但术后2 d,3 d,14 d,3个月中线偏移距离存在显著性差异。治疗组引流液清亮需要的中位时间为2 d,无1例复发。对照组引流液清亮需要中位时间为3 d,2例复发,差异有统计学意义(P<0.05)。
结论
Y-型双腔引流管+持续灌注治疗亚急性硬膜下血肿安全可靠,方法简便易行。
关键词:
亚急性硬膜下血肿
引流
Efficacy of Y-shaped double-lumen drainage tube combined with continuous perfusion versus single-lumen drainage tube alone in treatment of elderly patients with subacute subdural hematoma: a comparative analysis
Lv Ran-bo,
Liu Zhen-long,
Zhao Tao,
Zhang Si-xi
Department of Neurosurgery, Longhai Brain Hospital, Kaifeng city, Henan Province 475003, China
Abstract:
Objective
To investigate the efficacy of Y-shaped double-lumen drainage tube combined with continuous perfusion versus single-lumen drainage tube alone in the treatment of elderly patients with subacute subdural hematoma.
Methods
A total of 28 elderly patients with subacute subdural hematoma who were admitted to our hospital and underwent surgical treatment from January 2013 to December 2015 were enrolled and randomly divided into Y-shaped double-lumen drainage tube plus continuous perfusion group (17 patients) and single-lumen drainage tube group (11 patients). The midline shifts of the OM line on the 5th level at 1, 2, 3, and 14 days and 3 months after surgery were compared between groups, and the time for drainage liquid to return to normal and recurrence rate were compared between groups.
Results
The midline shift showed no significant differences between the Y-shaped double-lumen drainage tube plus continuous perfusion group and the single-lumen drainage tube group before surgery and at 1 day after surgery, but showed significant differences at 2, 3, and 14 days and 3 months after surgery. In the treatment group, the time for drainage liquid to become clear was 1.9±0.5 days, and no patient experienced recurrence; in the control group, the time for drainage liquid to become clear was 3.7±1.4 days, and 2 patients experienced recurrence. The time for drainage liquid to become clear and recurrence rate showed significant differences between the two groups (P<0.05).
Conclusions
Y-shaped double-lumen drainage tube combined with continuous perfusion is a safe, simple, and reliable method for subacute subdural hematomas.
Key words:
Subacute subdural hematoma
Drainage
亚急性硬膜下血肿(subacute subdural hematoma,SSDH)约占硬膜下血肿的5%,老年患者是该病的高发人群,由于患者年龄较大,全身情况较差,常不能耐受开颅。钻孔引流是治疗该疾病的首选办法[1]。但是钻孔引流存在较高的复发率[2]。如何减少钻孔引留术后的复发率,成为治疗的焦点。我院从2013年1月至2015年12月,采用Y-型双腔引流管+持续灌注引流治疗老年患者亚急性硬膜下血肿17例,与同期11例单腔引流管单纯引流比较,取得较好疗效,现报告如下。
1 资料与方法
1.1 临床资料
SSDH患者 28例,排除经保守治疗有效或拒绝手术的患者。其中男16例,女12例;年龄52~95岁,平均年龄78.2岁;所有患者均有明确头部外伤史,外伤距手术时间2~3周。其中打击伤1例,车祸伤4例,跌伤5例,头部轻微碰撞伤18例。全部病例经CT和MRI证实。单侧硬膜下血肿25例,双侧3例。
1.2 治疗方法
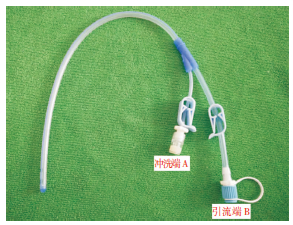
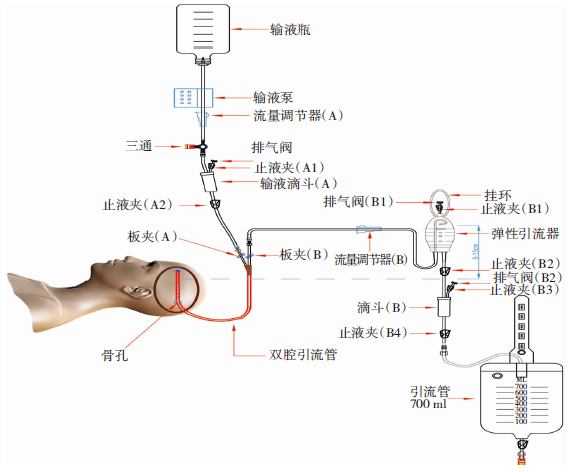
28例患者随机分为Y-型双腔引流管+持续灌注的治疗组(17例)和单腔引流管单纯引流治疗的对照组(11例)。治疗组在局麻或全麻下进行手术,麻醉成功后,(1) 患者取健侧侧卧位,并抬高手术床头部,使患者头高脚低位,尽量使患侧顶结节位于术野最高处。根据血肿范围做“?”皮肤标记,后端过顶结节,做好开骨瓣准备,常规消毒铺巾,根据头颅CT或MRI选择血肿最大及最厚点(一般为顶结节附近)为钻孔点,钻孔点附近的 “?”皮肤作为头皮切开处,长约 4 cm,切开皮肤后,牵开器牵开皮肤,颅骨钻一大小约2×2 cm2的骨孔,电凝硬脑膜。先用尖刀挑开硬脑膜,缓慢放出血肿,必要时可以在切口处用棉片压迫,靠浸润作用缓慢放出部分血肿,避免血肿腔内压力迅速降低而导致不利后果。待压力下降后,“十”字切开硬脑膜。(2) 用Y-型双腔引流管(图 5,威高集团山东高赛德科技发展股份有限公司生产)轻柔插至血肿腔各个方向的边缘,经引流管用生理盐水反复缓慢冲洗,至冲洗液清亮后,将Y-型双腔引流管头端置入血肿腔前端。用明胶海绵封闭硬膜切口及骨孔。(3) 缝合切口,引流管B端接防堵引流器,引流器引流端高度位于侧脑室额角水平上端9~15 cm处,该高度既可以避免过度引流,也可以避免人为颅内高压。(4) 术后患者取平卧位。(5) 术后灌洗生理盐水500 ml/d(图 6,A端接灌洗生理盐水20 ml/h泵入,B端接防堵引流器并开放引流系统)。(6) 术后3 d~5 d根据头部CT及引流情况结果拔除引流管。对照组除采用单腔引流管单纯引流外,其它与治疗组相同。
1.3 观察指标
由不同的CT阅片医师在读片机器上用测量软件测量OM线上第5层面的中线偏移最大值,每例 测量3次,取平均值,比较2组术后1 d,2 d,3 d,14 d,3 m的中线偏移值。并比较二组引流液恢复正常所需时间和复发率。所有数据均经spss 20.0软件进行统计处理,采用t检验。
2 结果
治疗组与对照组中线偏移距离术前无显著性差异,术后1 d,2组中线偏移距离仍无显著性差异。但术后2 d,3 d,14 d,3 m中线偏移距离存在显著性差异,治疗组中线偏移情况恢复较对照组好(如表一所示)。治疗组3例术后1 d引流液清亮,13例2 d引流液清亮,1例3 d引流液清亮。治疗组引流液清亮所需中位时间2 d。对照组1例术后1 d引流液清亮,2例2 d引流液清亮,3例3 d引流液清亮,2例4 d引流液清亮,2例5 d引流液清亮,1例5 d引流液仍有少量暗红色血性成份。对照组引流液清亮所需中位时间3 d。与治疗组相比,P<0.05,2组有显著性差异。治疗组引流液清亮所需时间短于对照组。治疗组无复发病例,对照组有2例复发。治疗组复发率低于对照组。
表 1 两组患者引流液清亮所需时间及不同时期中线移位比较 cm
| 术前(cm) | 1 d(cm) | 2 d(cm) | 3 d(cm) | 14 d(cm) | 3个月(cm) |
| Y-型双腔引流管+持续灌注引流 | 1.42±0.26 | 1.02±0.15 | 0.68±0.16 | 0.38±0.13 | 0.09±0.03 | 0 |
| 单腔引流管单纯引流 | 1.44±0.26 | 1.04±0.16 | 0.81±0.12* | 0.62±0.16* | 0.35±0.15* | 0.02±0.02* |
| *:P<0.05 |
3 讨论
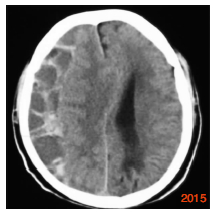
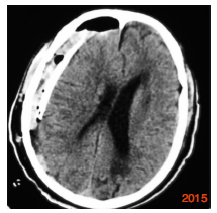
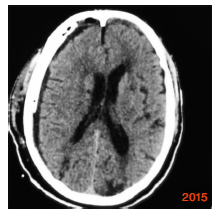
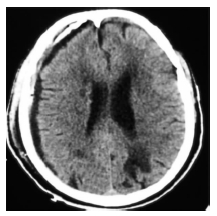
钻孔冲洗引流术与开颅血肿清除术是目前治疗亚急性硬膜下血肿较为常见的术式。钻颅冲洗引流术由于操作简单、创伤小等优点而被广泛采用,但存在一定复发比例[3]。如何减少术后复发,成为目前关注的焦点。彻底冲洗血肿的内容物,纠正凝血机制障碍是防止术后复发的关键。血肿的复发率与术后颅内积气、积血残余过多、血肿存在多房结构明显相关[4]。针对这些问题,笔者总结治疗要点如下:(1) 术中用生理盐水反复冲洗,将局部的纤溶物质及纤维蛋白降解产物尽可能地冲洗掉,直至引流液色清亮,并使残余的陈旧性血液随着大脑的复张尽可能排出。治疗组的一例连续头颅CT检查中(图 1-4),术后1 h头颅CT提示亚急性硬膜下血肿大部份清除,中线回位良好,右侧脑室显影,但局部仍有高密度影及积气。连续冲洗1 d后,高密度影消失,且积气基本消失,中线基本居中,右侧脑室显影更完全,但冲洗后的引流液仍有暗红色血性成份,连续冲洗2 d后,高密度影及积气完全消失,且冲洗的引流液完全清亮。而对照组一例连续头颅CT检查中,术后1 h头颅CT提示亚急性硬膜下血肿大部份清除,中线回位,右侧脑室显影,但局部仍有高密度影及积气。单纯引流五天后,虽中线基本居中,但引流液仍有少量暗红色血性成份,勉强拔除引流管,14天后又形成了巨大的慢性硬膜下血肿。因此,我们认为如果仅靠血肿腔内的残余液体,很难达到充分盥洗的效果,故术后给予持续冲洗是必要的。双腔引流管流入道与流出道完全分开,可实现持续不间断地冲洗引流,有利于将颅内的空气及血性成份排出,增强冲洗效果。(2) 预防气颅:手术过程中,使骨窗位于术野最高位,轻轻摇动头部同时,冲洗生理盐水,尽量排出积气。引流管朝向额叶方向,尽量达到血肿前端边缘,且Y-型双腔引流管的引流端开口位于引流管最前端,这样经Y-型双腔引流管冲洗端用生理盐水冲洗时,可迅速将颅内气体排出。术后根据复查CT情况后给予生理盐水持续灌洗,可尽快排除颅内积气。我们认为引流管朝向额叶方向,尽量达到血肿最前端较既往引流管头端只至血肿中间相比可以较快地排出血肿上端的气体,从而减少气颅的发生。(3) Ohba[5]和Nakaguchi等[6]认为,引流管朝向额叶方向放置可以较快地排出血肿上端的气体,有效降低SSDH 的复发。其不足是血肿下端的残余成份排出缓慢。我们采用Y-型双腔引流管朝向额叶方向,尽可能达到血肿前端边缘,同时根据血肿大小自行在Y-型双腔引流管引流腔加孔4个引流口使引流腔8~9 cm的长度上存在8~9个引流口。既可通过持续灌洗生理盐水而尽快排出血肿上端的气体,又能较快地稀释血肿并通过引流口排出骨孔平面以上的血性成份,但血肿骨孔平面以下的血性成份,则只能靠脑组织复位后的“挤压”作用排出,或嘱患者间断采用俯卧位以便血性成份排出。(4) 引流管通畅与否决定引流效果,从而最终影响手术效果。我们采用了自行设计的防堵引流器。正常引流时,打开止液夹B1,此时弹性引流器内压力同外界大气压,引流系统同标准侧脑室引流系统。如果引流系统堵塞关闭止液夹B2后,通过挤压弹性引流器配合开放、关闭止液夹B1,即可产生负压,从而起到抽吸引流系统的作用。体外实验证明:在充满液体的密闭环境下,长55 cm的12 f(2.2 mm内径,硬度60A)引流管前端被堵塞时,一次尽可能排出弹性引流器内的气体后,可以在引流管前端产生-27.3~-28.1 kpa的负压,该负压可以保证引流的通畅。(5) 灌洗液要维持在35℃左右,避免温差过大诱发血管痉挛。(6) 本组并无感染病例发生,但是否会增加感染还需进一步观察。笔者认为,Y-型双腔引流管+持续灌注治疗亚急性硬膜下血肿与传统方法相比可以较快地排出血肿及气体,可以让中线更快地复位。而且操作简单、有效、并发症较少,可以让大部分老年患者避免了开颅血肿清除术,值得推广。
参考文献
| [1] |
吴浩亮.亚急性硬膜下血肿两种手术方法疗效比较. 医药论坛杂志,2010, 31(11): 76–78.
|
|
| [2] |
陈炼, 胡世宝, 柴平峰.钻孔引流治疗慢性硬膜下血肿失败原因分析. 中华神经外科疾病研究杂志,2003, 2(4): 368–369.
|
|
| [3] |
余定庸, 唐文国, 唐晓平, 等.慢性硬膜下血肿术后复发因素探讨. 中华神经外科疾病研究杂志,2004, 3(4): 362–363.
|
|
| [4] |
陶志强, 胡茂通, 朱志刚, 等.亚急性硬膜下血肿病理机制探讨. 临床医学,2006, 26(2): 9–10.
|
|
| [5] |
Ohba S, Kinoshita Y, Nakagawa T. The risk factors for recurrence of chronic subdural hematoma. Neurosurg Rev, 2013, 36(1): 145–149.
|
|
| [6] |
Nakaguchi H, Tanishima T, Yoshimasu N. Relationship between drainage catheter location and postoperative recurrence of chronic subdural hematoma after burr-hole irrigation and closed-system drainage. J Neurosurg, 2000, 93(5): 791–795.
|
|
 2016, Vol. 43
2016, Vol. 43


