扩展功能
文章信息
- 刘方军, 石祥恩, 张永力, 孙玉明
- LIU Fang-jun, SHI Xiang-en, ZHANG Yong-li, SUN Yu-ming
- 颅内巨大动静脉畸形的治疗及其并发症防治
- Treatment and complication prevention for giant intracranial arteriovenous malformations
- 国际神经病学神经外科学杂志, 2015, 42(3): 207-210
- Disease Surveillance, 2015, 42(3): 207-210
-
文章历史
- 收稿日期: 2015-05-11
- 修回日期: 2015-07-08
临床上将直径>6 cm的颅内动静脉畸形(arteriovenous malforation,AVM)称为巨大AVM,Spetzler分级均在3级以上,血供丰富、复杂、血流量高和手术难度大,如果处理不当,极易发生严重的并发症,影响患者预后及生存质量。我科2011.4~2014.4共收治巨大的AVM 18例,采用手术切除为主的综合治疗,取得了良好的疗效,现总结如下:
1 一般资料男11例,女7例,年龄11~54岁,平均27.7±13.6岁。临床首发症状:脑出血9例,头痛4例,头晕2例,癫痫2例,单侧肢体活动障碍1例。
2 影像学检查所有的病例术前均行CT及DSA检查,17例行MRI检查,靠近或侵及重要功能区的患者行功能MRI检查,共9例。病变位置:右侧12例,左侧6例。颞叶4例,顶叶3例,额颞顶2例,额顶2例,额颞2例,颞顶2例,枕叶1例,胼胝体1例和基底节1例。畸形团最长径6~15 cm,平均7.7±3.6 cm。术后均行CT及CTA复查,16例行MRI及MRA复查,14例行DSA复查。
3 治疗过程及手术方法充分的术前准备,备血。高流量AVM,且供血动脉粗大明显者,术前可给予单次或者多次栓塞治疗。3例患者在我院接受术前栓塞,其中2例术前行一次栓塞、1例行2次栓塞。手术入路选择根据病变部位决定,切口范围要完全包裹病变区域,骨瓣范围最好超过畸形血管团周边2 cm,必要时可以切断颧弓。手术方法要遵守AVM切除原则,开颅及剪开硬膜的过程中要注意保护浅表的引流静脉,分清供血动脉及路经动脉,先切除供血动脉,最后处理引流静脉,尽量在畸形血管团周围增生带分离,注意保护功能区,最后处理功能区边界,尽量不要牵拉功能区脑组织。主体畸形血管团切除后,继续切除残留部分及畸形血管团胶质增生带周围扩张的烟雾状血管,彻底电凝止血,防止出现术后血肿。邻近脑室的患者,要充分开放脑室。由于术后残腔较大,留置引流管。术中应用血回吸收装置。术后要控制性低血压,应用抗癫痫药物,及时检查凝血功能,复查CT、DSA、MRI。
4 结果 4.1 临床结果及并发症①昏迷及死亡:无死亡患者,有2例患者术后昏迷。②肢体功能障碍:术后2例偏瘫,肌力分别为4级和3级。③癫痫:1例患者术后癫痫发作,需要长期口服抗癫痫药物。④脑积水及囊腔积液: 1例术后出现脑积水,给予脑室-腹腔分流术。3例术后出现囊腔积液,2例给予脱水和激素治疗后,恢复正常。1例给予钻孔囊腔穿刺外引流后恢复正常。⑤脑水肿:脑水肿均持续1个月以上,给予脱水及激素药物治疗,无一例因为脑水肿出现脑疝。⑥颅内血肿:1例术后出现术区残腔部位血肿,及时进行 二次手术清除血肿,并且切除残留的AVM。⑦偏盲:1例枕叶AVM患者术后出现对侧视野同向性偏盲。⑧颅内感染:有3例患者术后出现颅内感染,给予腰大池持续引流术及应用抗生素治疗后,恢复正常。⑨头皮下积液:4例患者出现皮下积液,给予穿刺外引流及加压包扎后,3例患者恢复正常。有1例患者给予腰大池外引流后,皮下积液消失。⑩病变残留:2例患者术后残留AVM,1例行再次手术切除,另1例位于重要功能区,行伽玛刀治疗。
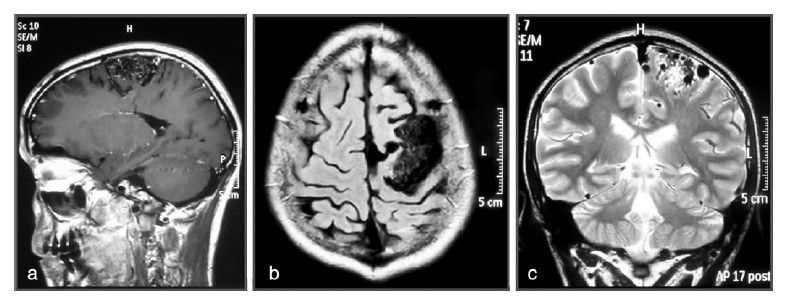
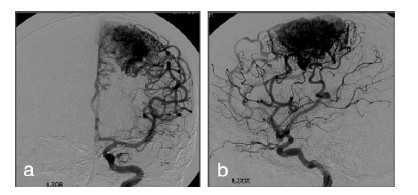
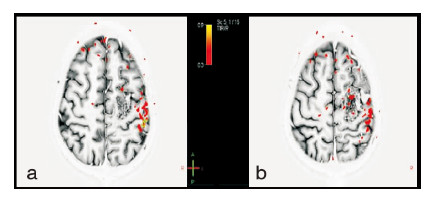
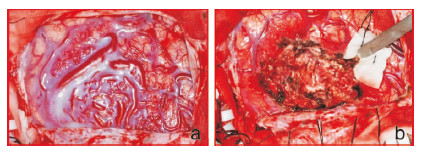
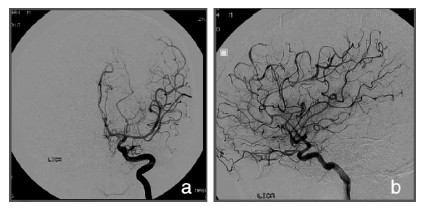
典型病例:男性28岁,癫痫发作4年,查体无异常,MRI:左顶叶巨大动静脉畸形(图1)。DSA:左顶叶异常血管团,由分别同侧大脑中动脉及大脑前动脉供血(图2)。功能MRI:病变位于中央前回的前方(运动前区)(图3)。行左顶叶开颅,充分暴露病变,动静脉畸形全切除(图4)。术后无功能障碍,DSA显示动静脉畸形消失(图5)。随访38个月,无癫痫发作。
|
| 图 1 磁共振显示左侧顶叶团块状异常血管流空影。a:强化矢状位,b:T1水平位,c:T2冠状位。 |
|
| 图 2 动脉期DSA:a:正位像,b:侧位像。显示由同侧大脑中动脉及大脑前动脉供血的异常血管团 |
|
| 图 3 水平位功能核磁显示病变偏离功能区 |
|
| 图 4 术中:可见顶叶表面的异常血管团,病变切除完全,止血彻底 |
|
| 图 5 术后动脉期DSA:a:正位片,b:侧位片。畸形血管团消失 |
所有患者术后常规均行CT检查,发现需要再次手术处理的变化,应该及时处理。1例患者出现病变残留并颅内血肿,1例患者出现囊腔积液,分别接受手术治疗。均行CTA检查,16例接受MRI及MRA检查,14例接受DSA检查,观察术后残留情况。2例患者存在术后残留。
4.3 随访随访12~48个月,格拉斯哥预后(GOS)5分12例,4分3例,3分1例,2分2例。
5 讨论现在大多数学者认为显微外科手术是治疗脑AVM的最佳方式,但是治疗巨型颅内AVM,术前栓塞联合手术切除是切实可行的理想方法[1, 2],并且可以取得较好的疗效[3]。有学者认为对于颅内AVM破裂出血急性期的患者,争取在清除血肿时一并切除畸形血管是首选方法[4],但是对于病变巨大,病情急,危重,出血量大,术前准备不充分的情况下,应先清除血肿并去骨瓣减压,以稳定生命体征为主要目的;待病情允许时,再行AVM切除术。我们通过手术切除为主,辅助栓塞及放疗,治疗18例巨大AVM患者,取得了较好的疗效,总结如下:
出血:术中大出血是造成患者死亡的主要原因。可以通过以下几点来预防。①术前栓塞:栓塞后由于血流量的减少,使畸形血管团张力降低,容易电凝止血和分离,利于手术切除。术前应该栓塞主要供血动脉,不必强求栓塞畸形团,但要保证引流静脉的通畅。必要时可以多次施行术前栓塞。本组有3例术前接受栓塞治疗,术中切除病变过程中,能够看到闭塞的血管及其内的栓塞材料。②自体血回输:自体血液回输技术,能及时回收术中失血,维持有效循环,减少异体血输入和输血并发症[5]。本组病例全部采用自体血回吸收技术。③手术技巧及原则:不要损伤脑表面的引流静脉,先切断供血动脉,必要时可用临时阻断夹夹闭粗大的供血动脉,尽量在病变周边的胶质增生带分离。④其它:术前行颈外系统的动脉造影,观察有无合并动静脉瘘,充分备血,术中给予控制性低血压。
神经功能缺损:对于侵犯功能区的病变,术前要行功能MRI检查,观察功能区和病变的关系指导切除范围,判断预后。假如病变侵犯重要功能区,为了保留术后功能,也可以切除大部分畸形血管团,残留少许病变。术后考虑放射治疗方案。术后患者出现功能缺损时,应积极康复治疗。
癫痫:有癫痫表现的患者,术前应用抗癫痫药物,所有的患者在术后,不管是否有癫痫发作均应常规应用抗癫痫药物。术后口服3个月,假如未出现癫痫发作,可以减半量口服2周后停药。假如有癫痫发作,应该服用药物至最后一次发作1年后,给予脑电图检查,根据结果进行下一步的处理。
术后血肿:术后出现正常灌注压突破或残留畸形团周围烟雾状小动脉会导致术区血肿。切除畸形血管团后,要彻底电凝术区表面,才能完全防止术后血肿[6]。尽量不要使用止血材料压迫止血。止血完毕后,要适当提升高血压,观察有无新鲜出血。术后要给予控制性低血压。
术后脑积水及残腔囊肿:囊腔积液主要是指术后残腔与脑室系统不通或通畅不佳,出现占位征象,对周围脑组织及结构有压迫表现。术中脑室开放时,要防止血液流入脑室。残腔要留置引流管,可适当延长留置时间,待引流液清亮后,拔除引流管。术后应用激素,减少残腔与脑室通路之间的粘连。一般来说,拔除引流管后出现残腔囊肿,所以拔除引流管后必须密切观察患者症状,定期复查头颅CT。对于残腔囊肿的处理,可先行脱水及激素治疗,必要时可行囊腔穿刺外引流或直接行囊腔-腹腔分流术。脑积水可给与脑室-腹腔分流术。本组有1例出现脑积水,3例出现残腔囊肿,按上述原则给予处理后,取得了良好的效果。作者在临床工作中遇到1例颅内AVM切除术后10年出现残腔囊肿,压迫功能区,造成偏瘫及失语。给予手术治疗打通残腔与脑室的通路,术后恢复正常。
术后脑水肿:颅内AVM有盗血作用,并且在畸形血管团周围毛细血管分布密度增高并显著扩张[7]。病变切除后,周围血流量较正常增多,脑水肿严重,持续时间长,大多持续一个月左右。可适当延长使用脱水药物及激素的时间。本组所有患者病变切除后,周边脑组织水肿均持续1个月以上。
术后病变残留:一般是由于病变侵犯重要功能区,术后为了保留患者功能,有计划的残留部分病变。有时是因为病变巨大,不能分清病变与正常脑组织边界所致。采用术中B超[8],荧光血管造影,术中DSA,术中MRI可以在术中明确有无病变残余。对于残留的部分病变,可以再次手术切除,或者采用伽玛刀进行放射治疗。
皮下积液及切口愈合不良:由于巨大AVM手术切口大,手术时间长,容易造成皮下积液及切口愈合不良。要科学的设计皮瓣,既要将病变纳入其内,又要保证充分的血供,防止术后皮瓣坏死。术后有积液,要及时处理,给予抽吸及加压保扎,必要时可以给予皮下或腰大池置管外引流。切口愈合不良者,可以给予清创。
对于颅内巨大AVM,要详细分析患者的资料,制定手术切除为主,结合介入栓塞及放射治疗的个体化治疗方案,重视治疗过程中的每一个细节,从而尽最大可能的降低并发症。
| [1] | 陈文斗, 玉石, 谢桥林, 等. 显微外科手术联合术前栓塞术治疗颅内动静脉畸形临床研究. 中国实用神经疾病杂志, 2013,16(18):18-19. |
| [2] | 张永力, 石祥恩, 孙玉明, 等. 复杂脑动静脉畸形的治疗策略及显微手术治疗. 中华外科杂志, 2011,49(11):1017-1021. |
| [3] | Natarajan SK, Ghodke B, Britz GW, et al. Multimodality treatment of brain arteriovenous malformations with microsurgery after embolization with onyx: single-center experience and technical nuances. Neurosurgery, 2008,62(6):1213-1225. |
| [4] | 司文, 王文杰, 牛国盛. 脑动静脉畸形破裂出血并脑疝的急诊手术治疗. 中国微侵袭神经外科杂志, 2011,16(5):221-222. |
| [5] | 童仲驰, 李志峰, 谭彬. 自体血液回输技术在颅脑手术中的应用. 中国实用神经疾病杂志, 2010,13(3):72-73. |
| [6] | 张永力, 孙玉明, 刘方军, 等. 大型脑动静脉畸形的显微外科手术治疗. 中华神经外科杂志, 2012,28(9):896-900. |
| [7] | 陈光忠, 李铁林, 李昭杰, 等. 脑动静脉畸形病巢周围毛细血管组织形态与体视学测量. 中国神经精神疾病杂志, 2007,33(6):325-329. |
| [8] | 王寅千. 术中超声造影在神经外科的应用. 国际神经病学神经外科学杂志, 2011,38(1):39-42. |
 2015, Vol. 42
2015, Vol. 42
