扩展功能
文章信息
- 张逵, 张渊, 范润金, 云德波, 谯飞
- Zhang Kui, Zhang Yuan, Fan Run-jin, Yun De-bo, Qiao Fei
- 高血压性小脑出血的手术治疗
- Surgical treatment of hypertensive cerebellar hemorrhage
- 国际神经病学神经外科学杂志, 2014, 41(6): 510-513
- Disease Surveillance, 2014, 41(6): 510-513
-
文章历史
- 收稿日期:2014-09-12
- 修回日期:2014-12-08
高血压小脑出血发病突然,容易导致枕骨大孔疝而危及生命,因此早期手术治疗是有效的治疗方法。2011年9月~2014年3月本院手术治疗高血压小脑出血患者30例,效果良好,现报道如下。 1 资料与方法 1.1 一般资料
2011年9月至2014年3月高血压小脑出血患者30例,其中男性18例,女性12例,年龄46~78岁,平均年龄(66.5±11.8)岁。入院时收缩压均>140 mmHg或有高血压病史。 1.2 临床表现
入院时GCS评分:13~15分10例,9~13分14例,3~8分6例。症状与体征:头晕24例,头痛18例,恶心或呕吐26例,眼球震颤10例,昏迷6例。所有病例术前均行头CT检查,出血部位:单侧小脑半球7例,双侧小脑半球16例,小脑蚓部出血7例,其中有血肿破入脑室者16例。出血量:6~10 ml 7例,>10 ml 23例。出血至手术时间:发病后6 h内接受手术者28例,发病后24 h内手术者2例。 1.3 手术方法
需开颅清除血肿者穿刺侧脑室后角(图 1),单纯行脑室外引流(external ventricular drainage,EVD)穿刺前角(图 2),置入12号引流管,释放血性脑脊液。血肿位于小脑蚓部或小脑中份者选择枕下正中入路,血肿偏于一侧者选择旁正中直切口。枕下正中线入路:枕外隆突上2 cm至第5颈椎棘突处直切口,咬除枕鳞部颅骨约4 cm×5 cm,咬开枕骨大孔后缘及寰椎后弓2 cm,“Y”形剪开硬脑膜。旁正中直切口(图 1):选择血肿距脑皮层最近处体表投影,直切口,颅骨钻孔后扩大骨窗至3 cm~4 cm,十字形剪开硬脑膜。电凝烧灼脑皮层,清除血肿。用人工材料修补缝合硬脑膜,硬脑膜外留置引流管。
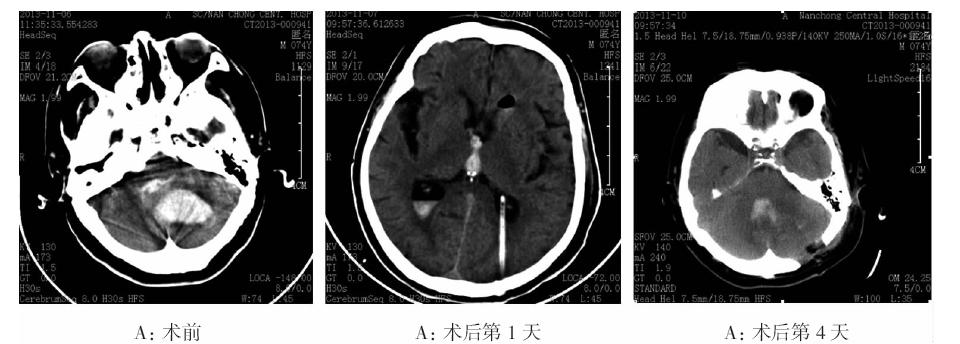 |
| 图 1 脑室外引流及血肿清除术 |
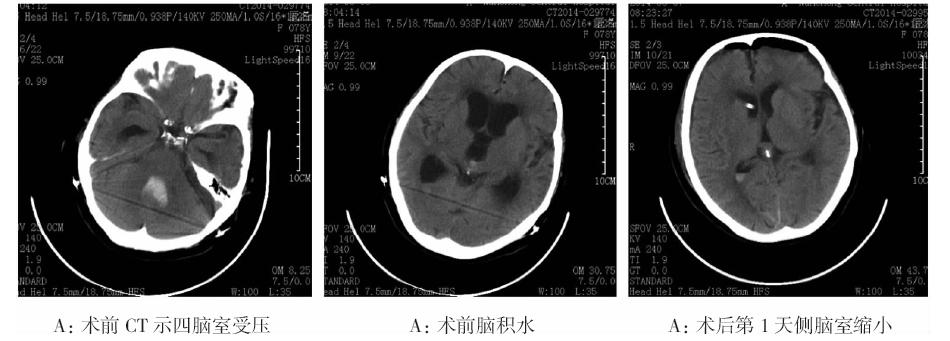 |
| 图 2 右侧脑室前角穿刺外引流术 |
22例行EVD并骨窗开颅血肿清除术,8例仅行EVD。术后因脑干功能衰竭死亡2例,肺部感染死亡2例,存活26例,死亡率为13.3%。手术后随访6个月,按日常生活能力量表(ADL)[1]判定存活者疗效:Ⅰ级3例(10.0%),Ⅱ级14例(46.7%),Ⅲ级6例(20.0%),Ⅳ级2例(6.7%),Ⅴ级1例(3.3%)。 3 讨论 3.1 高血压小脑出血的诊断
高血压小脑出血约占全部高血压脑出血的10%,高血压小脑出血的诊断无金标准,为排除性诊断[2],其诊断依据有:①有确切、典型的高血压病史;②典型的出血部位小脑半球齿状核区及小脑蚓部;③CTA、DSA或MRA排除其他脑血管病;④排除各种凝血功能障碍性疾病;⑤超早期或晚期强化MRI排除肿瘤或脑血管畸形诊断。 3.2 手术适应证
2005版《中国脑血管病防治指南》推荐:出血量≥10 ml,或直径≥3 cm,或合并明显脑积水,在有条件的医院应尽快手术治疗。2010年美国心脏协会/美国中风协会《自发性脑出血诊疗指南》 推荐:小脑出血后神经功能障碍进行性加重或有脑干受压和/或脑室受压出现脑积水者,应当尽快手术清除血肿[3]。欧洲卒中协会(ESO)2014年8月通过了最新的《自发性脑出血处理指南》[4],对于小脑出血提出以下手术适应证:①第四脑室闭塞(无论临床症状或血肿大小);②GCS评分<14,血肿直径>30~40 mm,血肿量不低于7 ml。基于国际STICH(Surgical Trial in Intracerebral Hemorrhage)研究报告结果,2010年美国版指南、ESO 2014版指南对以前版本中涉及脑出血手术的内容进行了较多的修订和更新,解决了前版中某些问题解释不够清楚,操作性不强的问题。以前临床常以幕下血肿大于10 ml作为手术指征,ESO 2014版建议出血量不低于7 ml即有手术适应证。小脑血肿对小脑和脑干的直接压迫,可以造成相应的症状和体征,或者导致脑积水,容易造成病情迅速发展和死亡,因此只要手术指征明确即应早期手术,而不是等到患者昏迷,出血增大或水肿进一步加重时再行手术治疗。即使患者高龄和昏迷,也可考虑EVD和血肿清除,常可获得较好疗效[1]。对于意识状态佳,出血量小于7 ml者,不提倡预防性手术,因为手术干预,本来可能预后良好的患者可能导致病情二次恶化[5]。 3.3 手术方式及技巧
手术方式的选择应根据血肿部位、血肿体积、术前意识状态、恶化速度及全身情况等方面综合考虑[2]。Tamaki[6]采用正中枕下微小骨瓣血肿清除术治疗25例自发性小脑出血,有较好疗效;在医疗条件受限或手术者技术欠熟练时可采用枕下去大骨瓣减压术挽救患者生命,但传统枕骨开窗血肿清除术,目前仍占主导地位。笔者主张超早期、骨窗开颅清除血肿联合EVD,尤其有再出血或残留血肿时(图 1),脑脊液外引流有利于患者度过脑水肿高峰期[1, 2]。Mathew[7]回顾性分析39例幕下出血合并脑积水,仅行脑脊液引流,常需要二次手术清除血肿,因此最好血肿清除和EVD联合应用。笔者的经验是首先行EVD放出部分脑脊液,缓解颅内高压,为清除血肿争取时间,对病情急剧恶化者,避免对脑干造成不可逆的损害;先行侧脑室穿刺,还可防止清除血肿及释放脑脊液后侧脑室移位及缩小,导致穿刺侧脑室的难度增加;对于有梗阻性脑积水者,若不先行EVD降低颅压,切开硬脑膜时小脑组织会嵌顿,导致脑膨出,给下一步的手术操作带来困难。EVD是治疗高血压小脑出血的一种有效方法,但应严格掌握手术适应证。对于年龄大,合并心、肺、肾等重要脏器疾病及代谢性疾病,或血肿破入第四脑室,甚至侧脑室,有梗阻性脑积水,但无或者仅有轻微脑干受压表现者,可采取EVD[1](图 2)。Du比较22例单侧,25例双侧接受EVD及脑室内纤溶(IVF)的患者,认为双侧同时引流能加快脑室内血肿清除的速度[8, 9]。笔者的经验:穿刺侧脑室后,术中应反复冲洗置换血性脑脊液,常可冲出较多碎血块,不建议术后在床旁冲洗,因颅内压变化,导致呕吐,血压骤升,患者躁动,风险较大。美国的指南[3]认为:脑室内注射尿激酶、链激酶和重组组织型纤溶酶激活剂(rTPA)有利于脑室内积血,却有导致颅内出血或脑室感染的危险,故应用此种方法治疗脑室出血时应慎重考虑(II类证据)。ESO 2014版[4]认为因为缺少随机对照试验,不强烈建议EVD联合鞘内注射治疗自发性脑出血。本组均未使用上述纤溶制剂,这类药物作用机理是激活纤溶酶原转为纤溶酶,脑室内纤溶酶原含量不足影响尿激酶的效果,而且药物使用说明书未注明可脑室内给药,因此有可能导致法律纠纷。
总之,高血压小脑出血一旦手术指征明确就要尽早手术,根据血肿部位、出血量、脑积水情况和临床症状选择手术方式。EVD是引流脑室内积血和缓解颅内高压的有效方法。多数文献对纤溶酶灌注溶解血肿的观察缺少客观量化指标,脑室内注射纤溶制剂的安全性和有效性还需更多研究验证,才能得出科学的结论。
| [1] | 姬传林,费昶,张庆林,等.快速细孔微创钻颅置管引流治疗高血压基底节脑出血.国际神经病学神经外科学杂志,2012,39(4):308-311. |
| [2] | 黎伟,闫爱萍,李文彬,等.基底节区脑出血微创手术方法疗效观察.国际神经病学神经外科学杂志,2013,40(2):123-127. |
| [3] | Morgenstern LB,Hemphill JC, Anderson C,et al.Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association.Stroke,2010,41(9):2108-2129. |
| [4] | Steiner T,Salman RA,Beer R,et al. European Stroke Organisation (ESO) guidelines for the management of spontaneous intracerebral hemorrhage. Int J Stroke, 2014, 9(7): 840-855. |
| [5] | Dammann P,Asgari S,Bassiouni H,et al.Spontaneous cerebellar hemorrhage-experience with 57 surgically treated patients and review of the literature. Neurosurg Rev, 2011, 34(1):77-86. |
| [6] | Tamaki T, Kitamura T, Node Y, et al. Paramedian suboccipital mini-craniectomy for evacuation of pontaneous cerebellar hemorrhage. Neurol Med Chir, 2004, 44(11):578-582. |
| [7] | Mathew P, Teasdale G, Bannan A, et al. Neurosurgical management of cerebellar haematoma and infarct. J Neurol Neurosurg Psychiatry, 1995, 59(3):287-292. |
| [8] | Du B,Wang J,Zhong XL, et al. Single versus bilateral external ventricular drainage for intraventricular fibrinolysis using urokinase in severe ventricular haemorrhage.Brain Inj,2014,28(11):1413-1416. |
| [9] | 付禹尧. 脑室出血的研究进展. 国际神经病学神经外科学杂志, 2013,40(5/6):439-442. |
 2014, Vol. 41
2014, Vol. 41
