文章信息
- 杨海铭, 赵禹碹, 吕筠, 余灿清, 郭彧, 裴培, 杜怀东, 陈君石, 陈铮鸣, 孙点剑一, 李立明, 中国慢性病前瞻性研究项目协作组.
- Yang Haiming, Zhao Yuxuan, Lyu Jun, Yu Canqing, Guo Yu, Pei Pei, Du Huaidong, Chen Junshi, Chen Zhengming, Sun Dianjianyi, Li Liming, the China Kadoorie Biobank Collaborative Group
- 中国成年高血压患者达到强化收缩压控制目标与心脑血管疾病发生风险的关联研究
- Study on the associations of meeting intensive systolic blood pressure control goals with risk for incident cardiovascular and cerebrovascular diseases among the adult hypertensive patients in China
- 中华流行病学杂志, 2023, 44(8): 1175-1182
- Chinese Journal of Epidemiology, 2023, 44(8): 1175-1182
- http://dx.doi.org/10.3760/cma.j.cn112338-20230317-00156
-
文章历史
收稿日期: 2023-03-17
2. 北京大学公众健康与重大疫情防控战略研究中心, 北京 100191;
3. 中国医学科学院阜外医院, 北京 100037;
4. 英国牛津大学医学研究委员会人口健康研究组, 牛津 OX3 7LF;
5. 英国牛津大学临床与流行病学研究中心纳菲尔德人群健康系, 牛津 OX3 7LF;
6. 国家食品安全风险评估中心, 北京 100022
2. Peking University Center for Public Health and Epidemic Preparedness & Response, Beijing 100191, China;
3. Fuwai Hospital, Chinese Academy of Medical Sciences, Beijing 100037, China;
4. Medical Research Council Population Health Research Unit at the University of Oxford, Oxford OX3 7LF, United Kingdom;
5. Clinical Trial Service Unit and Epidemiological Studies Unit, Nuffield Department of Population Health, University of Oxford, Oxford OX3 7LF, United Kingdom;
6. China National Center for Food Safety Risk Assessment, Beijing 100022, China
高血压是引起冠心病、心衰、脑卒中等心脑血管疾病的核心危险因素,且在我国乃至全球范围内疾病负担愈发严重,防治形势严峻[1-4]。对于高血压治疗来说,制定有效且合理的血压控制目标尤为重要。目前我国和欧洲地区的高血压治疗指南中以收缩压(SBP) < 140 mmHg(1 mmHg=0.133 kPa)作为治疗目标[5-6]。有研究结果表明,比SBP < 140 mmHg更低的SBP控制目标有助于进一步降低心脑血管疾病以及死亡等不良结局的发生风险[7-11]。这些研究引发了对最佳SBP控制目标的广泛讨论,然而其他研究结果对强化SBP控制的有效性、安全性及普适性提出了质疑[12-14]。本研究旨在利用中国慢性病前瞻性研究(CKB)纵向重复调查及长期监测随访数据,探究高血压患者达到强化SBP控制目标与心脑血管疾病发生风险的关联。
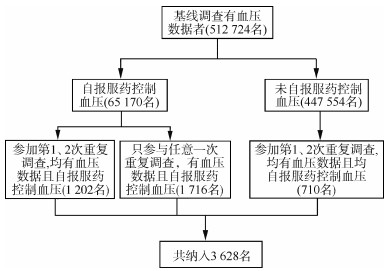
对象与方法1. 研究对象:采用CKB数据。CKB项目于2004-2008年选定10个地区进行调查,包括5个城市地区(山东省青岛市、黑龙江省哈尔滨市、海南省海口市、江苏省苏州市、广西壮族自治区柳州市)和5个农村地区(四川省彭州市、甘肃省天水市、河南省辉县市、浙江省桐乡市、湖南省浏阳市),共纳入51.2万余名研究对象;分别于2008年、2013-2014年通过整群抽样随机抽取5%的研究对象完成了第一次和第二次重复调查。本研究拟纳入至少参与过两次现场调查并报告且连续报告服药控制血压的研究对象,最终筛选3 628名,纳入研究对象的流程图见图 1。
|
| 图 1 研究对象的纳入流程 |
2. 研究内容:CKB项目基线和第1次重复调查采用UA-779型血压计,第2次重复调查采用新型欧姆龙HEM-7430型血压计在受试者维持坐姿休息≥5 min后进行血压测量。研究对象自报服药的调查场次SBP测量值均≤130 mmHg则被定义为达到强化SBP控制目标。若研究对象自报服药的调查场次中任何一次的SBP测量值为131~140 mmHg,则被定义为达到常规SBP控制目标。若研究对象不满足达到强化或常规SBP控制目标,则被定义为控制不佳。
CKB项目在基线及两次重复调查问卷中收集了研究对象慢性病患病以及服药治疗的情况。问卷中涵盖了高血压病史、初次诊断年龄以及包括血管紧张素转化酶抑制剂、β受体阻滞剂、钙通道阻滞剂和利尿剂在内的4类降压药物的服用。高血压病程定义为随访结束年龄减研究对象自报的初次诊断年龄。根据患者自报服药种类将用药策略分为单一用药(自报服用4类降压药物中任意1类药物)、联合用药(自报服用4类降压药物中≥2类药物)、其他用药(自报服用降压药但不服用4类降压药物中任意1类药物)和未定义(用药类型缺失)4种。
本研究的一般社会人口学特征(年龄、性别、婚姻状况、文化程度以及家庭年收入)和个人生活方式经受过统一培训的调查员通过问卷调查获得。吸烟状况(从不/偶尔吸、已戒和当前吸)和饮酒状况(从不/偶尔饮、曾经饮、每周饮、每日饮)按照频率和摄入量分别进行分类,体力活动按照代谢当量的性别调整中位数将体力活动水平分为高、低两组。健康膳食定义为每日摄入新鲜蔬菜、新鲜水果且非每日摄入腌菜,其余被定义为不健康膳食。体格指标由受过培训的技术人员按照统一校正后的工具测量获得,并依据体重(kg)除以身高(m)的平方计算得到BMI(kg/m2),基线调查取微量血样采用SureStep Plus强生稳步倍加型血糖仪现场测量血糖。
CKB项目的结局信息由《国际疾病分类》第十版(ICD-10)编码进行定义。本研究的主要结局为复合心脑血管结局(I20~I25、I50、I60~I69),包括心衰和总心脑血管疾病。次要结局包括:总心脑血管疾病(I20~I25、I60~I69),主要心血管不良事件(major adverse cardiovascular events,MACE;致死和非致死的I21~I23、I60~I61、I63~I64和致死的I00~I20、I24~I25、I27~I59、I62、I65~I88、I95~I99),缺血性心脏病(I20~I25),脑血管疾病(I60~I69),脑卒中(I60~I61、I63~I64),脑出血(I60~I62),缺血性脑卒中(I63)。结局获取的来源包括当地全民医疗保险数据库、死亡与常规疾病监测系统以及主动的定向监测。随访时间从研究对象自报服药控制血压的现场调查(即基线调查或第一次重复调查)之日开始,直到出现结局、死亡、失访或到最后一次随访(即2018年12月31日)为止。
3. 统计学分析:基线特征的组间比较连续型变量采用一般线性模型,分类变量采用logistic回归模型。采用logistic回归模型分析达到强化和常规SBP控制目标的影响因素,报告OR值及其95%CI;分析时将每一项可能的影响因素单独纳入模型,同时调整年龄、性别和城乡。采用Cox比例风险回归模型分析达到强化和常规SBP控制目标与发生心脑血管疾病风险的关联,报告风险比(HR)值及其95%CI,分析时排除基线患有心脑血管疾病的研究对象(527名)。以达到SBP常规控制目标作为参考组,调整年龄、性别、10个项目地区、文化程度、家庭年收入、婚姻状况、吸烟状况、饮酒状况、膳食摄入情况、体力活动、BMI、随机血糖、糖尿病病史和高血压病程。根据年龄(≥65岁,< 65岁)、性别以及是否基线患有糖尿病进行亚组分析,交互作用检验采用似然比检验,比较有、无交互项模型的差异是否有统计学意义。本研究数据分析使用R 3.4.3软件,双侧检验,检验水准α=0.05。
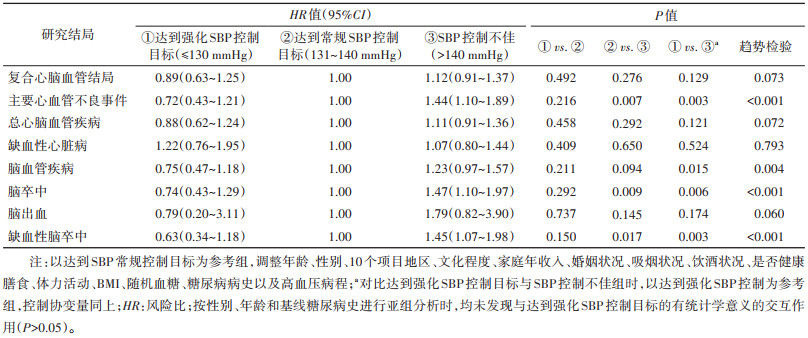
结果1. 基本情况:达到强化SBP控制目标、常规SBP控制目标以及SBP控制不佳组人群的基本特征见表 1。本研究纳入的高血压患者中参与3次现场调查者共1 912名,仅参与基线调查和其中一次重复调查者共1 716名,从基线调查开始服药控制血压者共2 918名,从第一次重复调查开始服药控制血压者710名。本研究纳入对象中女性占64.6%,城市居民占51.1%,基线年龄(58.6±8.8)岁。
2. SBP控制的影响因素:所有自报服药控制血压的患者中,至少达到常规SBP控制目标者为558名,占总人群的15.4%;达到强化SBP控制目标者为180名,占研究人群的5.0%。调整性别、年龄和城乡后,文化程度大专及以上(OR=2.36,95%CI:1.32~4.04)、坚持健康膳食(OR=2.09,95%CI:1.45~2.96)、每日摄入新鲜水果(OR=1.67,95%CI:1.17~2.36)的高血压患者更容易达到强化SBP控制目标。与单一用药相比,采用联合用药进行降压治疗的患者(OR=1.82,95%CI:1.03~3.09)更容易达到强化SBP控制目标。与达到强化SBP控制目标类似,文化程度和家庭年收入更高、坚持健康膳食、每日摄入新鲜水果以及联合用药的患者更容易达到常规SBP控制目标(表 2)。
3. 强化SBP控制对心脑血管疾病发生风险的影响:经过(10.0±3.7)年的随访,复合心脑血管结局共发生1 278名。在调整了人口学因素、生活方式、BMI、随机血糖、糖尿病病史以及高血压病程后,本研究未发现达到强化SBP控制目标与发生复合心脑血管结局之间存在统计学关联(HR=0.89,95%CI:0.63~1.25),在分析其他心脑血管次要结局时,结果与主要结局类似(表 3)。对于MACE、脑血管疾病、脑卒中以及缺血性脑卒中,本研究观察到结局发生风险随SBP控制强度增加而降低的趋势(趋势检验P < 0.05)。达到强化SBP控制与常规SBP目标者发生复合心脑血管结局风险差异无统计学意义,SBP控制不佳的参与者MACE、脑卒中以及缺血性脑卒中发病风险显著升高。
本研究利用CKB项目基线、两次重复调查以及平均随访十余年的数据探究达到强化SBP控制目标的影响因素以及其与心脑血管疾病发生风险的关联。本研究发现,在调整了性别、年龄以及城乡后,文化程度更高、坚持健康膳食以及联合用药的患者更容易达到强化SBP控制目标。在控制了人口学因素,吸烟、饮酒、膳食、体力活动等生活方式因素以及BMI、随机血糖、糖尿病病史以及高血压病程的情况下,本研究未发现达到强化SBP控制目标与发生复合心脑血管结局之间存在统计学关联。对于MACE、脑血管疾病、脑卒中和缺血性脑卒中,本研究观察到了结局发生风险随SBP控制水平的增强而降低的趋势。
本队列研究对象中仅有15.4%达到了常规SBP控制目标,5.0%的研究对象达到了强化SBP控制目标,控制效果不容乐观。我国成年人高血压控制率由1991年的3.0%上涨至2018年的11.0%,虽然一直保持上升趋势,但是与发达国家相比仍然处于较低水平[15-16]。本研究纳入研究对象全部主动服药控制血压,仅有很小一部分患者达到了高血压治疗指南中的SBP控制目标。因此,提高我国高血压的治疗规范,加强对患者控制血压的健康教育是十分重要的。除此之外,本研究结果显示,文化程度大专及以上、健康膳食以及采取联合用药策略与达到强化SBP控制目标呈正向关联,与既往研究结果一致[17-18]。本研究还发现采用联合用药的患者比单一用药更容易达到强化SBP控制目标,这与既往的研究结果以及我国目前的高血压治疗指南的推荐一致[5, 19]。大多数患者需要使用≥2类的降压药物才能达到控制目标[5, 20],而本研究中采用联合用药的患者数量仅约为单一用药患者的1/5,基线SBP≥160 mmHg的人数占研究总人数的34.1%,即联合用药的使用者远达不到其应有的普及程度。
本研究并未观察到达到强化SBP控制目标与达到常规目标的患者发生心脑血管疾病风险差异有统计学意义,与发表于2010年一项大型随机对照试验研究结果相似[12],该研究纳入了4 733名2型糖尿病的高血压患者,随机分配至强化SBP控制目标和常规控制目标组,经过4.7年的随访,该研究并未发现两组之间复合心脑血管结局(HR=0.88,95%CI:0.73~1.36)以及全死因死亡(HR=1.07,95%CI:0.85~1.35)发生风险的差异有统计学意义[12]。除此之外,也有一些随机对照试验研究结果显示,未发现强化SBP控制与常规控制目标组相比有对心脑血管疾病的额外保护作用[13, 21-23]。
本研究与SPRINT及STEP两个随机对照试验的研究结果存在差异,除研究设计和观察时限不同外,可能主要在于研究对象的样本量及特征不一致,两项随机对照试验分别纳入了9 361和8 511名研究对象,统计效力可能更高。此外,SPRINT研究完全排除了基线患有糖尿病的患者,而本研究包含的患者有279名(7.7%)有糖尿病病史,SPRINT研究的基线年龄(67.9岁)也较高,STEP研究则纳入的全部为60~80岁的老年人,而本研究基线年龄仅为58.6岁[7-8]。因此,本研究对排除患者特征构成的影响进行了亚组分析,并未发现达到强化SBP控制目标与性别、年龄组以及糖尿病病史的交互作用。除此之外,既往支持强化SBP控制的随机对照试验研究对“强化”和“常规”的取值不一,强化控制组的定义范围在110~140 mmHg之间。本研究系统地比较了强化SBP控制目标与达到常规SBP控制目标者发生心脑血管疾病风险的差异,未发现更严格的SBP控制保护作用。
本研究存在局限性。首先,为了观察达到强化SBP控制目标的长期收益,本研究制定了较为严格的纳入排除标准,可能会遗漏部分本应被纳入的研究对象。本研究受限于我国高血压的实际控制情况,导致总样本量较少,达到强化和常规SBP控制目标者更少,因此统计效力可能不足以探查到达到强化SBP控制与常规控制目标相比的额外收益。第二,本研究纳入的全部为自报服降压药的患者,并不能代表全部的高血压人群。第三,本研究是前瞻性队列研究,除3次现场调查外无法做到对参与者SBP控制水平的高频监测,无法保证参与者SBP控制水平在长时间随访过程中的连续性和稳定性。
本研究发现了随着SBP控制水平的增强,MACE、脑血管疾病、脑卒中和缺血性脑卒中发生风险降低的趋势,但未观察到达到强化SBP控制目标与达到常规目标相比对心脑血管疾病的显著保护作用。本研究为了尽可能纳入连续服药控制血压且长期控制在靶标之内的高血压患者,采用了严格的纳入排除标准,以至于达到强化SBP控制目标组样本量较小,可能导致统计效力不足的问题,因此对结果的解读仍需谨慎。虽然目前一些大型随机对照试验研究结果提示,更低的SBP控制目标可进一步降低心脑血管疾病的发生风险,但这也意味着更多降压药的使用以及副作用风险。因此,对于强化SBP控制,还需要更多本土的、长期的大型随机对照试验研究以及队列研究进行分析验证。
利益冲突 所有作者声明无利益冲突
作者贡献声明 杨海铭:分析数据、结果解释、撰写论文;赵禹碹:分析与复核数据;吕筠、余灿清、郭彧、裴培、杜怀东:实施研究、采集数据;陈君石、陈铮鸣、李立明:项目设计、方案制定、经费支持;孙点剑一:构思研究、结果解释、论文修改、经费支持
志谢 感谢所有参加中国慢性病前瞻性研究项目的队列成员和各项目地区的现场调查队调查员;感谢项目管理委员会、国家项目办公室、牛津协作中心和10个项目地区办公室的工作人员
| [1] |
Fuchs FD, Whelton PK. High blood pressure and cardiovascular disease[J]. Hypertension, 2020, 75(2): 285-292. DOI:10.1161/hypertensionaha.119.14240 |
| [2] |
Wu SM, Wu B, Liu M, et al. Stroke in China: advances and challenges in epidemiology, prevention, and management[J]. Lancet Neurol, 2019, 18(4): 394-405. DOI:10.1016/s1474-4422(18)30500-3 |
| [3] |
NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in hypertension prevalence and progress in treatment and control from 1990 to 2019: a pooled analysis of 1201 population-representative studies with 104 million participants[J]. Lancet, 2021, 398(10304): 957-980. DOI:10.1016/S0140-6736(21)01330-1 |
| [4] |
中国心血管健康与疾病报告编写组. 中国心血管健康与疾病报告2021概要[J]. 中国循环杂志, 2022, 37(6): 553-578. DOI:10.3969/j.issn.1000-3614.2022.06.001 The Writing Committee of the Report on Cardiovascular Health and Diseases in China. Report on cardiovascular health and diseases in China 2021: an updated summary[J]. Chin Circ J, 2022, 37(6): 553-578. DOI:10.3969/j.issn.1000-3614.2022.06.001 |
| [5] |
中国高血压防治指南修订委员会, 高血压联盟(中国), 中华医学会心血管病学分会中国医师协会高血压专业委员会, 等. 中国高血压防治指南(2018年修订版)[J]. 中国心血管杂志, 2019, 24(1): 24-56. DOI:10.3969/j.issn.1007-5410.2019.01.002 Writing Group of 2018 Chinese Guidelines for the Management of Hypertension, Chinese Hypertension League, Chinese Society of Cardiology, et al. 2018 Chinese guidelines for the management of hypertension[J]. Chin J Cardiovasc Med, 2019, 24(1): 24-56. DOI:10.3969/j.issn.1007-5410.2019.01.002 |
| [6] |
Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH)[J]. Eur Heart J, 2018, 39(33): 3021-3104. DOI:10.1093/eurheartj/ehy339 |
| [7] |
The SPRINT Research Group. A randomized trial of intensive versus standard blood-pressure control[J]. N Engl J Med, 2015, 373(22): 2103-2116. DOI:10.1056/NEJMoa1511939 |
| [8] |
Zhang WL, Zhang SY, Deng Y, et al. Trial of intensive blood-pressure control in older patients with hypertension[J]. N Engl J Med, 2021, 385(14): 1268-1279. DOI:10.1056/NEJMoa2111437 |
| [9] |
Verdecchia P, Staessen JA, Angeli F, et al. Usual versus tight control of systolic blood pressure in non-diabetic patients with hypertension (Cardio-Sis): an open-label randomised trial[J]. Lancet, 2009, 374(9689): 525-533. DOI:10.1016/s0140-6736(09)61340-4 |
| [10] |
Williamson JD, Supiano MA, Applegate WB, et al. Intensive vs standard blood pressure control and cardiovascular disease outcomes in adults aged ≥75 years: a randomized clinical trial[J]. JAMA, 2016, 315(24): 2673-2682. DOI:10.1001/jama.2016.7050 |
| [11] |
Schrier RW, Abebe KZ, Perrone RD, et al. Blood pressure in early autosomal dominant polycystic kidney disease[J]. N Engl J Med, 2014, 371(24): 2255-2266. DOI:10.1056/NEJMoa1402685 |
| [12] |
The ACCORD Study Group. Effects of intensive blood-pressure control in type 2 diabetes mellitus[J]. N Engl J Med, 2010, 362(17): 1575-1585. DOI:10.1056/NEJMoa1001286 |
| [13] |
Asayama K, Ohkubo T, Metoki H, et al. Cardiovascular outcomes in the first trial of antihypertensive therapy guided by self-measured home blood pressure[J]. Hypertens Res, 2012, 35(11): 1102-1110. DOI:10.1038/hr.2012.125 |
| [14] |
Obi Y, Kalantar-Zadeh K, Shintani A, et al. Estimated glomerular filtration rate and the risk-benefit profile of intensive blood pressure control amongst nondiabetic patients: a post hoc analysis of a randomized clinical trial[J]. J Intern Med, 2018, 283(3): 314-327. DOI:10.1111/joim.12701 |
| [15] |
马丽媛, 王增武, 樊静, 等. «中国心血管健康与疾病报告2021»关于中国高血压流行和防治现状[J]. 中国全科医学, 2022, 25(30): 3715-3720. DOI:10.12114/j.issn.1007-9572.2022.0502 Ma LY, Wang ZW, Fan J, et al. Epidemiology and management of hypertension in China: an analysis using data from the annual report on cardiovascular health and diseases in China (2021)[J]. Chin Gen Pract, 2022, 25(30): 3715-3720. DOI:10.12114/j.issn.1007-9572.2022.0502 |
| [16] |
张梅, 吴静, 张笑, 等. 2018年中国成年居民高血压患病与控制状况研究[J]. 中华流行病学杂志, 2021, 42(10): 1780-1789. DOI:10.3760/cma.j.cn112338-20210508-00379 Zhang M, Wu J, Zhang X, et al. Prevalence and control of hypertension in adults in China, 2018[J]. Chin J Epidemiol, 2021, 42(10): 1780-1789. DOI:10.3760/cma.j.cn112338-20210508-00379 |
| [17] |
Sacks FM, Svetkey LP, Vollmer WM, et al. Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group[J]. N Engl J Med, 2001, 344(1): 3-10. DOI:10.1056/nejm200101043440101 |
| [18] |
Saneei P, Salehi-Abargouei A, Esmaillzadeh A, et al. Influence of Dietary Approaches to Stop Hypertension (DASH) diet on blood pressure: a systematic review and meta-analysis on randomized controlled trials[J]. Nutr Metab Cardiovasc Dis, 2014, 24(12): 1253-1261. DOI:10.1016/j.numecd.2014.06.008 |
| [19] |
Franklin SS, Lopez VA, Wong ND, et al. Single versus combined blood pressure components and risk for cardiovascular disease: the Framingham heart study[J]. Circulation, 2009, 119(2): 243-250. DOI:10.1161/circulationaha.108.797936 |
| [20] |
Ma LY, Wang W, Zhao Y, et al. Combination of amlodipine plus angiotensin receptor blocker or diuretics in high-risk hypertensive patients: a 96-week efficacy and safety study[J]. Am J Cardiovasc Drugs, 2012, 12(2): 137-142. DOI:10.2165/11598110-000000000-00000 |
| [21] |
Ogihara T, Saruta T, Rakugi H, et al. Target blood pressure for treatment of isolated systolic hypertension in the elderly: valsartan in elderly isolated systolic hypertension study[J]. Hypertension, 2010, 56(2): 196-202. DOI:10.1161/hypertensionaha.109.146035 |
| [22] |
The SPS3 Study Group. Blood-pressure targets in patients with recent lacunar stroke: the SPS3 randomised trial[J]. Lancet, 2013, 382(9891): 507-515. DOI:10.1016/s0140-6736(13)60852-1 |
| [23] |
Kitagawa K, Yamamoto Y, Arima H, et al. Effect of standard vs intensive blood pressure control on the risk of recurrent stroke: a randomized clinical trial and meta-analysis[J]. JAMA Neurol, 2019, 76(11): 1309-1318. DOI:10.1001/jamaneurol.2019.2167 |
 2023, Vol. 44
2023, Vol. 44