文章信息
- 林是琦, 闫晓晋, 李佳佳, 裴丽君.
- Lin Shiqi, Yan Xiaojin, Li Jiajia, Pei Lijun
- 1990-2019年中国早产患病率及疾病负担变化趋势研究
- Prevalence and disease burden of preterm birth in China from 1990 to 2019
- 中华流行病学杂志, 2023, 44(2): 229-234
- Chinese Journal of Epidemiology, 2023, 44(2): 229-234
- http://dx.doi.org/10.3760/cma.j.cn112338-20220602-00498
-
文章历史
收稿日期: 2022-06-02
早产通常被定义为孕龄 < 37周的活产分娩,全球每年有超过100万的新生儿死于早产并发症[1]。据联合国估计,2016年,早产及其并发症造成约35%的新生儿死亡和16%的全人群死亡[2],早产已成为重要的公共卫生问题之一。已有Meta分析和建模研究表明,从全球来看,2014年早产患病率约为10.6%[95%不确定区间(UI):9.0%~12.0%],其中81.1%发生在亚洲地区和撒哈拉以南非洲地区,我国早产患病率为6.9%(95%UI:5.8%~7.9%),早产新生儿数占全球早产新生儿数的7.8%[3],早产的死因别死亡率约为1.80%[4]。目前,我国缺乏完善的早产登记系统[5],虽然已有一些区域性的调查研究[6-8],但关于全国早产率及疾病负担长期变化趋势的研究较少。本研究基于2019年全球疾病负担(Global Burden of Disease,GBD)数据库,采用Joinpoint回归描述分析1990-2019年我国早产患病率和疾病负担的长期变化趋势,为早产的病因及干预研究提供依据。
资料与方法1. 资料来源:来源于2019年GBD数据库,该数据库统计与估算了1990年以来全球204个国家和地区的369种疾病和伤害、87种危险因素造成的疾病负担,数据来源包括人口普查、住户调查、民事登记和人口动态统计、疾病登记、卫生服务使用、空气污染监测器、卫星成像、疾病报告和其他来源[9-10]。本研究中的早产是根据WHO定义的孕37周以前出生的活产[9]。早产患病率的计算主要依据各国别及地区已有的人口动态统计数据、研究或调查数据,使用多水平、国别相关随机截距和时间斜率线性混合回归模型进行建模与估计[3],其中,我国早产患病率的估计数据来自于对17篇公开发表的调查研究的404个数据点进行Meta分析和模型估计(详见GBD2019数据来源网站[11])。这些研究数据均为基于医院或人群的研究,调查年份涵盖1981-2012年,涉及吉林省、北京市、河北省、山西省、内蒙古自治区、广东省、湖北省、陕西省、四川省、西藏自治区和香港特别行政区,总样本量为3 371 809,其中早产共204 936例,早产患病率为2.10%~9.40%,大多数采用队列研究设计、单胎、妇女生育年龄均值或中位数 < 35岁、文化程度为高中及以下,此外,多数研究依据自报末次月经时间和出生日期估计胎龄,并据此诊断早产。
关于早产疾病负担,GBD利用各国死亡数据库、报告或系统综述的数据和早产患病率的估计,采用贝叶斯偏回归DisMod-MR 2.1模型估算分国别、年龄、性别、年份的早产所致死亡人数、死亡率、伤残损失寿命年(YLDs)和过早死亡损失寿命年(YLLs)及伤残调整寿命年(DALYs)。其中,分地区、年龄、性别、年份的DALYs的估计步骤包括:①计算YLLs:利用各国生命登记、死因推断、监测数据,结合死因集成模型(CODEm)和标准寿命表计算由早产所带来的早亡YLLs;②计算YLDs:基于调整后的各国的临床数据、生命登记数据和调查数据,将早产各年龄损伤按照严重程度,划分为无损伤(无症状病例)、轻度损伤和中重度损伤3个类别,将各类残疾患病率和残疾权重相乘得到YLDs;③计算DALYs:将YLLs和YLDs求和得到早产的DALYs[9, 12]。
2. 分析指标:采用早产患病率(%)和DALYs率(人年/10万)来评估早产的患病和疾病负担情况,其中DALYs率由DALYs除以相应人口数计算得到[9]。
3. 统计学分析:首先报告中国、全球、世界银行定义的高收入、中高收入、中低收入和低收入国家1990-2019年的早产患病率与DALYs率水平及95%UI,展示中国早产患病及疾病负担在全球范围内的水平;描述1990-2019年中国早产患病率及DALYs率分性别长期变化趋势。采用Joinpoint对数线性回归模型检验长期变化趋势。该模型将长期趋势分成若干连续的区段。假设有一组观测值
其中,
采用年度变化百分比(annual percent change,APC,%)及其95%CI描述在
APC或AAPC > 0表示在相应时间段内早产患病率或DALYs呈上升趋势,APC或AAPC < 0表示呈下降趋势,APC或AAPC=0表示没有发生改变,APC、AAPC计算见文献[13-14]。对于患病率和DALYs的基本描述采用Excel软件完成,趋势检验采用Joinpoint 4.9.1.0软件。
结果1. 1990-2019年中国及全球各收入国家平均早产患病率分布:1990-2019年,中国早产患病率呈持续下降趋势,由1990年的7.45%(95%UI:7.33%~7.58%)下降至2019年的6.34%(95%UI:6.23%~6.44%),平均每年下降0.56%(95%CI:0.54%~0.58%)。中低收入国家和低收入国家的早产患病率也有较大幅度的下降,平均每年分别下降0.39%(95%CI:0.37%~0.40%)和0.23%(95%CI:0.21%~0.25%),全球和中高收入国家则下降幅度较小,平均每年分别下降0.10%(95%CI:0.07%~0.14%)和0.11%(95%CI:0.07%~0.15%)。相反,高收入国家的早产患病率整体呈上升趋势,从1990年的8.17%(95%UI:8.10%~8.24%)上升至2019年的8.75%(95%UI:8.67%~8.84%),平均每年上升0.24%(95%UI:0.21%~0.28%)。2019年全球早产平均患病率为11.24%(95%UI:11.16%~ 11.32%),中高收入国家为8.22%(95%UI:8.15%~ 8.29%),中低收入国家为12.53%(95%UI:12.39%~ 12.68%),低收入国家为13.15%(95%UI:12.97%~13.33%)。中国早产患病率始终低于全球平均水平及各收入国家平均水平(图 1)。
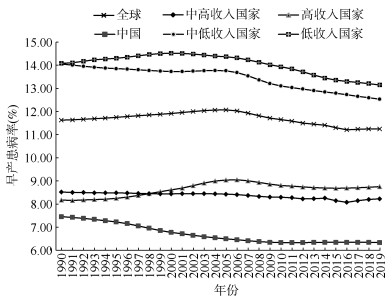
|
| 图 1 1990-2019年中国及全球各收入国家平均早产患病率 |
2. 1990-2019年中国及全球各收入国家早产DALYs率分布:2019年中国早产儿的DALYs率(人年/10万)为217.12(95%UI:191.30~246.69),全球早产儿DALYs率(人年/10万)为886.81(95%UI:762.12~1 034.49),高收入、中高收入、中低收入、低收入国家DALYs率(人年/10万)分别为206.21(95%UI:179.96~234.90)、366.56(95%UI:321.51~416.88)、1 349.98(95%UI:1 154.04~1 583.81)和1 905.24(95%UI:1 542.35~2 377.54),中国早产儿DALYs率始终低于全球、中高收入、中低收入及低收入国家平均水平,但高于高收入国家平均水平(图 2)。1990-2019年中国及全球各收入国家早产DALYs率平均水平整体均呈下降趋势,下降幅度在2.44%~5.87%,中国的下降幅度最快,平均每年下降5.87%(95%CI:5.54%~6.19%)。
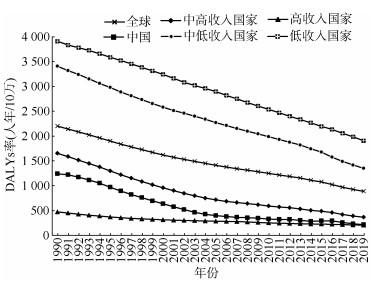
|
| 图 2 1990-2019年中国及全球各收入国家平均早产伤残调整寿命年(DALYs)率 |
3. 中国早产患病率变化趋势:Joinpoint最优拟合结果显示,1990-2019年中国早产患病率有5个连接点,分别是在1993、1996、1999、2003及2009年;1990-1993年早产患病率平均每年下降0.53%(95%CI:0.45%~0.61%,P < 0.001),1993-1996年、1996-1999年患病率下降速度持续增快,平均每年下降0.83%(95%CI:0.66%~1.00%,P < 0.001)和1.46%(95%CI:1.27%~1.64%,P < 0.001),1999-2003年、2003-2009年患病率也在下降,但下降速度逐渐放缓,平均每年下降1.00%(95%CI:0.89%~1.10%,P < 0.001)和0.63%(95%CI:0.58%~0.68%,P < 0.001),2009-2019年早产患病率则未呈现显著变化趋势(APC=0.01%,95%CI:-0.01%~0.03%,P=0.139)。男性和女性早产儿的患病率在1990-2019年总体也均呈现下降趋势,男性的下降速度更快(男性AAPC=-0.64%,95%CI:-0.66%~ -0.62%,P < 0.001;女性AAPC=-0.46%,95%CI:-0.48%~-0.44%,P < 0.001),女性的患病率在1990-2009年持续下降后,在2009-2017年有所上升,平均每年上升0.09%(95%CI:0.07%~0.12%,P < 0.001),并自2010年起超过男性早产患病率,2019年女性早产患病率为6.38%(95%UI:6.22%~6.53%),男性为6.30%(95%UI:6.15%~6.45%)。见图 3。

|
| 注:AAPC:平均年度变化百分比 图 3 中国早产分性别患病率变化趋势 |
4. 中国早产DALYs率变化趋势:Joinpoint回归模型结果显示,1990-2019年中国早产DALYs率呈持续下降的趋势,最优拟合模型显示4个连接点,分别是在1993、1998、2005及2016年;1990-1993年早产DALYs率平均每年下降3.35%(95%CI:2.17%~4.51%,P < 0.001),1993-1998年、1998-2005下降速度持续增快,平均每年分别下降7.50%(95%CI:6.70%~8.28%,P < 0.001)和9.21%(95%CI:8.68%~9.74%,P < 0.001),2005-2016年下降速度放缓,平均每年下降2.90%(95%CI:2.57%~3.23%,P < 0.05),2016年后下降速度又再次提高,平均每年下降8.34%(95%CI:6.01%~10.62%,P < 0.001)。男性和女性早产的DALYs率在1990-2019年也均呈现类似的变化趋势,男性早产儿的DALYs率始终高于女性,但男性早产儿DALYs率的总体下降速度比女性早产儿略快(男性AAPC=-5.90%,95%CI:-6.24%~-5.56%,P < 0.001;女性AAPC=-5.81%,95%CI:-6.13%~-5.50%,P < 0.001),二者差距逐渐减小,2019年男性早产儿DALYs率(人年/10万)为234.79(95%UI:203.95~269.70),女性早产儿为198.75(95%UI:174.35~225.93)。见图 4。

|
| 注:AAPC:平均年度变化百分比 图 4 中国早产分性别伤残调整寿命年(DALYs)率变化趋势 |
本研究利用1990-2019年GBD数据库中关于早产患病率及疾病负担的数据,采用Joinpoint回归,描述了我国1990-2019年早产患病率、DALYs率的长期变化趋势及与全球平均水平和高收入、中高收入、中低收入、低收入国家平均水平的比较。研究发现,我国早产患病率从1990年的7.45%(95%UI:7.33%~7.58%)持续下降至2019年的6.34%(95%UI:6.23%~6.44%),平均每年下降0.56%(95%CI:0.54%~0.58%)。已有研究基于Meta分析和模型估计我国早产患病率,但未对不同年份区间的患病率进行建模,因此各年份区间的患病率差异很大[15],或缺乏对长期趋势的估计[3]。另外,这些研究以及本研究使用的GBD数据,来源均为各地的调查研究,差异性大,我国亟需建立一个更全面、完善、准确的早产和其他不良妊娠结局的动态监测系统,以准确把握不良妊娠结局的分布情况和变动趋势。
本研究发现,男性早产儿患病率基本高于女性,这与国内外已有的许多数据结果相吻合[16-19],可能的解释包括胎儿激素、体重增长速度、妊娠并发症类型以及免疫功能的性别差异[20-23],但是目前关于性别影响胎龄的具体机制尚无定论[16, 23]。此外,也有大量研究表明,出生之后,男性新生儿发育障碍和多种慢性病的远期风险比女性更高,原因既有生物学因素,也有来自社会和文化的作用[24],这与本研究发现的男性早产儿的DALYs率较高的结果相印证。本研究结果显示,男、女性早产患病率及早产的DALYs率都在下降且二者间的差距在不断缩小,这很大程度上得益于社会经济的发展,医疗卫生的进步,以及政府在促进妇女儿童健康方面的努力。
本研究结果显示,早产的患病率和DALYs率在近30年均呈现下降趋势,但是,早产患病率的下降幅度近年来逐渐减缓,早产患病率仍然在6.3%以上,早产的DALYs率高达217.12(95%UI:191.30~246.69)人年/10万。考虑到我国庞大的人口基数,每年新增的早产人数以及由早产带来的疾病负担仍然不可小觑。后续应不断完善早产的三级预防措施,针对育龄妇女开展早产危险因素的宣传教育,在孕前和孕期识别发生早产的潜在高危人群[24],并提供个性化指导,降低早产的发生风险。
本研究存在局限性。由于数据的局限,无法分地区描述早产患病率和DALYs率,而我国一些地区性的监测数据发现,早产的患病率和死亡率具有城乡和区域性差异[25-26];无法对不同胎龄的早产儿的患病率及疾病负担进行描述;现有GBD关于我国早产患病率的计算是基于部分地区调查数据的汇总及建模,而这些调查数据大多是根据自报末次月经时间和出生时间估计胎龄及诊断早产,这种估计方式依赖于妇女回忆的准确性和月经的规律性,因此可能并不准确,尤其是在文化程度较低的人群中[27],因此,GBD数据对于我国早产患病率的估计可能存在一定的错分偏倚。
综上所述,1990-2019年中国早产患病率呈持续下降趋势,且始终低于全球平均水平及各收入国家平均水平;早产DALYs率水平整体也呈下降趋势,且下降幅度快于全球平均水平及各收入国家平均水平。男性早产儿患病率和DALYs率的下降速度比女性更快。研究提示应继续加强对早产,尤其是自发性早产危险因素的研究,并根据中国人群的特点,制定符合我国国情的早产监测、预防和保健制度。
利益冲突 所有作者声明无利益冲突
作者贡献声明 林是琦:统计分析、论文撰写;闫晓晋、李佳佳:数据整理;裴丽君:研究指导、论文修改、经费支持
| [1] |
Liu L, Johnson HL, Cousens S, et al. Global, regional, and national causes of child mortality: an updated systematic analysis for 2010 with time trends since 2000[J]. Lancet, 2012, 379(9832): 2151-2161. DOI:10.1016/s0140-6736(12)60560-1 |
| [2] |
IGME. Levels and trends in child mortality: Report 2017[R]. New York: United Nations Children's Fun, 2017.
|
| [3] |
Chawanpaiboon S, Vogel JP, Moller AB, et al. Global, regional, and national estimates of levels of preterm birth in 2014: a systematic review and modelling analysis[J]. Lancet Global Health, 2019, 7(1): e37-46. DOI:10.1016/s2214-109x(18)30451-0 |
| [4] |
Liu L, Oza S, Hogan D, et al. Global, regional, and national causes of child mortality in 2000-13, with projections to inform post-2015 priorities: an updated systematic analysis[J]. Lancet, 2015, 385(9966): 430-440. DOI:10.1016/s0140-6736(14)61698-6 |
| [5] |
陈敦金. 降低中国单胎早产发生率任重道远[J]. 中华围产医学杂志, 2018, 21(6): 362-366. Chen DJ. Decreasing the incidence of preterm birth in singleton pregnancies: a long way to go[J]. Chin J Perinatal Med, 2018, 21(6): 362-366. DOI:10.3760/cma.j.issn.1007-9408.2018.06.002 |
| [6] |
孔琳, 陈昭霞, 覃钰芹, 等. 2017-2019年广西壮族自治区早产发生率及相关因素分析[J]. 中华医学杂志, 2020, 100(42): 3338-3341. Kong L, Chen ZX, Qin YQ, et al. Occurrence and related factors of preterm birth in Guangxi Zhuang Autonomous Region during 2017-2019[J]. Natl Med J China, 2020, 100(42): 3338-3341. DOI:10.3760/cma.j.cn112137-20200804-02276 |
| [7] |
Li CC, Liang ZJ, Bloom MS, et al. Temporal trends of preterm birth in Shenzhen, China: a retrospective study[J]. Reprod Health, 2018, 15(1): 47. DOI:10.1186/s12978-018-0477-8 |
| [8] |
Lin SQ, Zhang Y, Li JJ, et al. Trends of adverse pregnancy outcomes in a high prevalence region of Birth Defects - Shanxi Province, China, 2007-2019[J]. China CDC Wkly, 2021, 3(31): 661-664. DOI:10.46234/ccdcw2021.167 |
| [9] |
GBD 2019 Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019[J]. Lancet, 2020, 396(10258): 1204-1222. DOI:10.1016/s0140-6736(20)30925-9 |
| [10] |
GBD 2019 Risk Factors Collaborators. Global burden of 87 risk factors in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019[J]. Lancet, 2020, 396(10258): 1223-1249. DOI:10.1016/s0140-6736(20)30752-2 |
| [11] |
IHME. Global burden of disease study 2019 (GBD 2019) data input sources tool[EB/OL]. [2022-07-13]. |
| [12] |
Blencowe H, Lee ACC, Cousens S, et al. Preterm birth-associated neurodevelopmental impairment estimates at regional and global levels for 2010[J]. Pediatr Res, 2013, 74(1): 17-34. DOI:10.1038/pr.2013.204 |
| [13] |
曾四清. Joinpoint回归模型及其在传染病流行趋势分析中的应用[J]. 中国卫生统计, 2019, 36(5): 787-791. Zeng SQ. Joinpoint regression and its application in the analysis of epidemic trend of infectious diseases[J]. Chin J Health Stat, 2019, 36(5): 787-791. |
| [14] |
Kim HJ, Fay MP, Feuer EJ, et al. Permutation tests for Joinpoint regression with applications to cancer rates[J]. Stat Med, 2000, 19(3): 335-351. DOI:10.1002/(sici)1097-0258(20000215)19:3<335:aid-sim336>3.0.co;2-z |
| [15] |
Jing SW, Chen C, Gan YX, et al. Incidence and trend of preterm birth in China, 1990-2016: a systematic review and meta-analysis[J]. BMJ Open, 2020, 10(12): e039303. DOI:10.1136/bmjopen-2020-039303 |
| [16] |
Peelen MJCS, Kazemier BM, Ravelli ACJ, et al. Impact of fetal gender on the risk of preterm birth, a national cohort study[J]. Acta Obstet Gynecol Scand, 2016, 95(9): 1034-1041. DOI:10.1111/aogs.12929 |
| [17] |
Liu YJ, Li GH, Zhang WY. Effect of fetal gender on pregnancy outcomes in Northern China[J]. J Matern Fetal Neonatal Med, 2017, 30(7): 858-863. DOI:10.1080/14767058.2016.1189527 |
| [18] |
Lao TT, Sahota DS, Suen SSH, et al. The impact of fetal gender on preterm birth in a southern Chinese population[J]. J Matern Fetal Neonatal Med, 2011, 24(12): 1440-1443. DOI:10.3109/14767058.2011.589872 |
| [19] |
Hou L, Wang X, Li GH, et al. Cross sectional study in China: fetal gender has adverse perinatal outcomes in mainland China[J]. BMC Pregnancy Childbirth, 2014, 14(1): 372. DOI:10.1186/s12884-014-0372-4 |
| [20] |
Hall MH, Carr-Hill R. Impact of sex ratio on onset and management of labour[J]. Br Med J (Clin Res Ed), 1982, 285(6339): 401-403. DOI:10.1136/bmj.285.6339.401 |
| [21] |
Goldenberg RL, Andrews WW, Faye-Petersen OM, et al. The Alabama preterm Birth study: intrauterine infection and placental histologic findings in preterm births of males and females less than 32 weeks[J]. Am J Obstet Gynecol, 2006, 195(6): 1533-1537. DOI:10.1016/j.ajog.2006.05.023 |
| [22] |
Ghidini A, Salafia CM. Gender differences of placental dysfunction in severe prematurity[J]. BJOG, 2005, 112(2): 140-144. DOI:10.1111/j.1471-0528.2004.00308.x |
| [23] |
O'Driscoll DN, Greene CM, Molloy EJ. Immune function? A missing link in the gender disparity in preterm neonatal outcomes[J]. Expert Rev Clin Immunol, 2017, 13(11): 1061-1071. DOI:10.1080/1744666x.2017.1386555 |
| [24] |
Vogel JP, Chawanpaiboon S, Moller AB, et al. The global epidemiology of preterm birth[J]. Best Pract Res Clin Obstet Gynaecol, 2018, 52: 3-12. DOI:10.1016/j.bpobgyn.2018.04.003 |
| [25] |
崔浩, 何春花, 缪蕾, 等. 1996-2013年中国早产或低出生体重儿死亡率变化趋势分析[J]. 中华预防医学杂志, 2015, 49(2): 161-165. Cui H, He CH, Miao L, et al. Trendency analysis of infant mortality rate due to premature birth or low birth weight in China from 1996 to 2013[J]. Chin J Prev Med, 2015, 49(2): 161-165. DOI:10.3760/cma.j.issn.0253-9624.2015.02.013 |
| [26] |
刘兰, 刘建蒙, 刘英惠, 等. 中国10县(市)1993-2005年单胎儿早产流行状况研究[J]. 中华流行病学杂志, 2007, 28(11): 1051-1054. Liu L, Liu JM, Liu YH, et al. Prevalence of preterm birth among singletons in 10 counties (cities) of China, 1993-2005[J]. Chin J Epidemiol, 2007, 28(11): 1051-1054. DOI:10.3760/j.issn:0254-6450.2007.11.001 |
| [27] |
Pearl M, Wier ML, Kharrazi M. Assessing the quality of last menstrual period date on California birth records[J]. Paediatr Perinatal Epidemiol, 2007, 21 Suppl 2: 50-61. DOI: |
 2023, Vol. 44
2023, Vol. 44


