文章信息
- 张笑, 张梅, 李纯, 黄正京, 于梦婷, 王丽敏.
- Zhang Xiao, Zhang Mei, Li Chun, Huang Zhengjing, Yu Mengting, Wang Limin
- 我国60岁及以上老年人血红蛋白与心率增快的关联研究
- Association between hemoglobin level and increased heart rate among people aged 60 years or above in China
- 中华流行病学杂志, 2023, 44(2): 214-220
- Chinese Journal of Epidemiology, 2023, 44(2): 214-220
- http://dx.doi.org/10.3760/cma.j.cn112338-20220519-00434
-
文章历史
收稿日期: 2022-05-19
随着出生率降低和期望寿命延长,我国老龄化水平呈现快速增长的趋势。第七次人口普查数据表明,目前我国≥60岁人口约为2.64亿,占全部人口的18.7%。2019年全球疾病负担的数据显示,心血管疾病仍是造成老年人疾病负担的首要原因[1]。诸多证据表明心率增快可通过促进冠状动脉粥样硬化、心肌缺血、心室心律失常等途径参与心血管疾病的发生发展[2]。Raisi-Estabragh等[3]分析英国生物银行的数据后发现心率增快是全因死亡和心血管疾病死亡的独立危险因素。因此,发现与老年人心率增快有关的可调节因素尤为重要。
血红蛋白在红细胞内负责运输氧气,其水平异常可导致心脏前负荷增加,进而引起心率代偿性增快。以往关于血红蛋白与心率关系的研究大多局限于某些地区或医院,且报道的结果并不一致。例如Xuan等[4]在我国上海市社区健康人群中观察到血红蛋白与心率呈负相关,但是Dong等[5]却在房颤心衰患者中观察到相反结果。Goorakani等[6]则指出血红蛋白与心率的关系可能是双向的。Lee等[7]通过韩国健康服务筛查队列发现中老年男性基线血红蛋白水平与全因死亡和心血管疾病死亡风险呈U形或J形关联。然而迄今为止,很少有全国性研究在老年人这一脆弱人群中同时评价较低和较高水平血红蛋白与心率增快风险的关系。此外,上述关联是否被人口学特征和生活方式所修饰也不完全清楚。本研究拟用2018-2019年中国慢性病及危险因素监测的数据,以≥60岁老年人为研究对象,分析总体和按年龄、身体活动、肥胖状态分组后不同血红蛋白水平与心率增快风险的关联,并进一步探索两者间的剂量反应关系。
对象与方法1. 研究对象:选择2018年中国慢性病及危险因素监测人群中≥60岁老年人为研究对象。该监测采用多阶段分层整群抽样的方法,从全国31个省(自治区、直辖市)中的298个县(区)抽取≥18岁的常住居民。其中第一和第二阶段为按人口规模排序后的系统抽样,在每个县(区)中抽取3个乡镇/街道和其中2个村/居委会;第三和第四阶段为简单随机抽样,分别抽取1个≥60户的村民/居民小组和其中45个家庭户,具体的纳入和排除标准见文献[8]。最终共184 876名老年人完成调查,应答率为94.9%。本研究纳入年龄≥60岁的调查对象74 426名,排除血红蛋白和心率缺失2 225名、协变量缺失792名,最终纳入研究对象71 409名。本研究通过中国CDC慢性非传染性疾病预防控制中心伦理委员会审查(审批号:201819),调查对象均签署知情同意书。
2. 调查方法:采用面对面问卷调查方法收集对象的社会人口学特征、吸烟、饮酒、膳食、身体活动、常见慢性病诊断情况。使用欧姆龙HBP1300型电子血压计测量3次SBP、DBP、心率。使用Hemocue Hb201+型血红蛋白便携式分析仪测定全血血红蛋白。使用胆固醇氧化酶氨基安替吡啉酚法测定血清TC。使用磷酸甘油氧化酶4-氯酸法测定血清TG。
3. 指标定义:①血红蛋白分组:本研究纳入的对象来自全国各地,分组前先根据海拔高度对血红蛋白浓度进行修正。根据WHO提出的贫血诊断切点和未患贫血对象血红蛋白浓度的三分位数,将男性分为 < 80 g/L(重度贫血组)、80~109 g/L(中度贫血组)、110~129 g/L(轻度贫血组)、130~147 g/L(最低三分位数组)、148~158 g/L(中间三分位数组)、≥159 g/L(最高三分位数组);将女性分为 < 80 g/L(重度贫血组)、80~109 g/L(中度贫血组)、110~119 g/L(轻度贫血组)、120~133 g/L(最低三分位数组)、134~142 g/L(中间三分位数组)、≥143 g/L(最高三分位数组)[9]。②心率增快:第二、三次静息心率平均值> 80次/min[10]。③身体活动不足:每周中、高等强度体力活动时长 < 150 min。④红肉摄入过多:平均红肉摄入量≥100 g/d。⑤高血压:SBP≥140 mmHg(1 mmHg=0.133 kPa)或DBP≥90 mmHg或曾被乡镇卫生院/社区卫生服务中心及以上医疗机构诊断为高血压且过去二周服用降压药。⑥肥胖:BMI≥28 kg/m2。
4. 统计学分析:用x±s或M(Q1,Q3)描述连续变量,用例数(百分比)描述分类变量。用综合抽样设计、调查对象无应答、事后分层的权重对率或平均数进行加权计算。加权结果的标准误采用泰勒级数法估计,组间比较采用Rao-Scott调整的χ2检验。由于重度贫血组人数过少,纳入回归前将其与中度贫血组合并成为中/重度贫血组。用多因素logistic回归分析校正年龄(连续)、文化程度(小学以下/小学/初中/高中及以上)、城乡(城市/农村)、现在吸烟(是/否)、现在饮酒(是/否)、身体活动不足(是/否)、红肉摄入过多(是/否)、BMI(连续)、TC(连续)、TG(连续)、高血压(是/否)后,分析不同血红蛋白分组与心率增快风险的关联。考虑到复杂抽样导致的群内相关性,用三明治法得到整群稳健的标准误。通过模型中额外纳入相乘交互项,随后用似然比检验分析关联在不同特征人群中是否存在差异。最后通过限制性立方样条探索血红蛋白浓度与心率增快风险的剂量反应关系,样条的节点数根据赤池信息准则确定。敏感性分析包括根据未患高血压老年人心率的最高四分位数(85次/min)作为心率增快的诊断切点或将患包括慢性阻塞性肺疾病、肾病、肝癌在内影响血红蛋白水平疾病的老年人剔除后,重复上述logistic回归分析。所有的统计学分析采用R 3.6.0软件,以双侧P < 0.05为差异有统计学意义。
结果1. 基本情况:共纳入信息完整的老年对象71 409名,其中男性33 828名(47.4%),女性37 581名(52.6%),年龄(68.2±6.1)岁。与纳入人群相比,未纳入人群年龄、文化程度、红肉摄入量、身体活动不足率更高,但高血压患病率更低,其他变量在两组人群间无明显差别。见表 1。
2. 贫血率和心率增快率水平:经过加权计算后,2018年我国≥60岁老年居民血红蛋白为(142.6±17.7)g/L,总贫血率为10.6%,其中轻度贫血率、中度贫血率、重度贫血率分别为7.7%、2.6%、0.3%。见图 1。心率为(78.5±12.2)次/min,心率增快率为40.6%。随着年龄增长,总贫血率、轻度贫血率、中度贫血率、心率增快率逐渐升高,差异均有统计学意义(P < 0.001)。男性总贫血率、中度贫血率、心率增快率低于女性(均P < 0.05),而轻度贫血率高于女性(P=0.003)。城市居民总贫血率、轻度贫血率、中度贫血率低于农村居民,差异均有统计学意义(P < 0.05)。

|
| 注:贫血率为加权计算后的均值 图 1 2018年中国不同特征老年居民贫血率水平 |
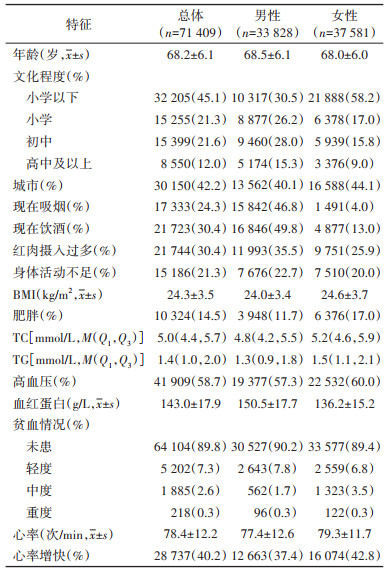
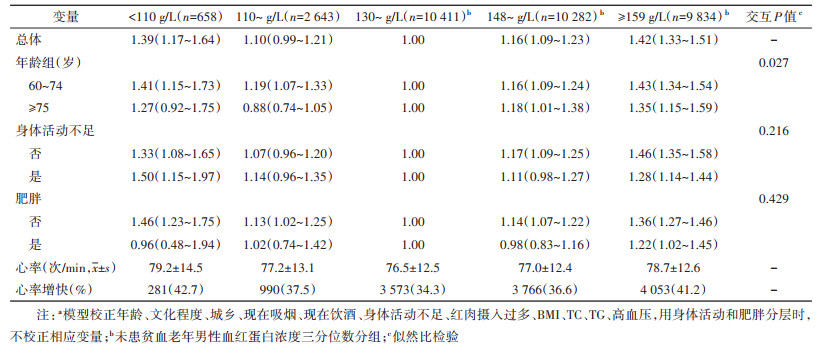
3. 血红蛋白与心率增快风险的关联:将血红蛋白水平分组后,男性 < 110、110~、130~、148~、≥159 g/L组心率增快率分别为42.7%、37.5%、34.3%、36.6%、41.2%,女性 < 110、110~、120~、134~、≥143 g/L组心率增快率分别为45.4%、41.9%、39.8%、41.8%、46.9%。鉴于男性和女性各个血红蛋白组的浓度范围不尽相同,回归结果将分性别阐述。调整混杂因素后,男性血红蛋白 < 110、148~158、≥159 g/L组较130~147 g/L组心率增快的风险增高,优势比(OR值)分别为1.39(95%CI:1.17~1.64)、1.16(95%CI:1.09~1.23)、1.42(95%CI:1.33~1.51)。女性血红蛋白 < 110、134~142、≥143 g/L组较120~133 g/L组心率增快的风险增高,OR值分别为1.17(95%CI:1.02~1.33)、1.13(95%CI:1.07~1.19)、1.40(95%CI:1.32~1.48)。未发现男性血红蛋白110~129 g/L或女性血红蛋白110~119 g/L组与心率增快风险有关,OR值分别为1.10(95%CI:0.99~1.21)和1.02(95%CI:0.93~1.12)。进一步分层分析发现上述部分关联在不同年龄男性和不同肥胖状态女性中可能存在差异。在60~74岁男性中 < 110和110~129 g/L组相较130~147 g/L组心率增快的OR值分别为1.41(95%CI:1.15~1.73)和1.19(95%CI:1.07~1.33),而在≥75岁男性中相应OR值分别为1.27(95%CI:0.92~1.75)和0.88(95%CI:0.74~1.05)(交互P=0.027)。在不肥胖老年女性中 < 110 g/L组相较120~133 g/L组心率增快的OR值为1.22(95%CI:1.07~1.40),而在肥胖老年女性中相应OR值为0.81(95%CI:0.58~1.15)(交互P=0.037)。见表 2,3。
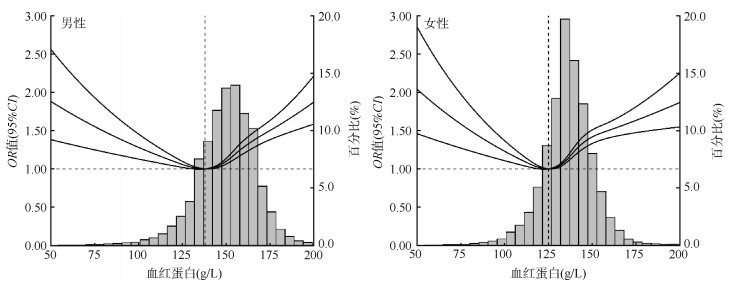
4. 血红蛋白与心率增快风险的剂量反应关系:限制性立方样条的结果显示在男性和女性老年人中,血红蛋白水平与心率增快风险间均呈U形关联。男性中,心率增快风险最低点左侧血红蛋白浓度每降低一个标准差,心率增快的OR值为1.09(95%CI:1.04~1.15),右侧血红蛋白浓度每上升一个标准差,心率增快的OR值为1.16(95%CI:1.12~1.20)。女性中,心率增快风险最低点左侧血红蛋白浓度每降低一个标准差,心率增快的OR值为1.13(95%CI:1.07~1.20),右侧血红蛋白浓度每上升一个标准差,心率增快的OR值为1.14(95%CI:1.11~1.17)。见图 2。
|
| 注:校正年龄、文化程度、城乡、现在吸烟、现在饮酒、红肉摄入过多、身体活动不足、BMI、TC、TG、高血压。男性中竖直虚线对应血红蛋白浓度为138 g/L,虚线左侧和右侧血红蛋白浓度标准差分别为13.4和12.7 g/L。女性中竖直虚线对应血红蛋白浓度为125 g/L,虚线左侧和右侧血红蛋白浓度标准差分别为11.0和11.6 g/L 图 2 2018年中国老年男性和女性人群中心率增快风险对血红蛋白浓度的限制性立方样条 |
5. 敏感性分析:以 > 85次/min定义心率增快,男性血红蛋白 < 110、148~158、≥159 g/L组较130~147 g/L组心率增快的OR值分别为1.53(95%CI:1.27~1.84)、1.16(95%CI:1.08~1.24)、1.47(95%CI:1.36~1.59)。女性血红蛋白 < 110、134~142、≥143 g/L组较120~133 g/L组心率增快的OR值分别为1.14(95%CI:1.00~1.31)、1.12(95%CI:1.06~1.19)、1.46(95%CI:1.37~1.55)。剔除慢性阻塞性肺疾病、肾病、肝癌患者后,男性血红蛋白 < 110、148~158、≥159 g/L组较130~147 g/L组心率增快的OR值分别为1.40(95%CI:1.15~1.70)、1.14(95%CI:1.07~1.22)、1.38(95%CI:1.28~1.49)。女性血红蛋白 < 110、134~142、≥143 g/L组较120~133 g/L组心率增快的OR值分别为1.17(95%CI:1.02~1.35)、1.13(95%CI:1.07~1.20)、1.40(95%CI:1.32~1.49)。
讨论本研究以最新一轮具有全国代表性的慢性病及危险因素监测中≥60岁老年人作为研究对象,探讨血红蛋白水平和心率增快的关联性。研究发现校正传统心血管疾病危险因素后,男性和女性老年人中血红蛋白较低和较高水平均与心率增快风险存在正向关联,且年龄和肥胖状态可修饰上述关联。这些结果为制定我国老年人心血管疾病预防策略和寻找重点干预人群提供了理论依据。
老年人是贫血的高危人群。Gaskell等[11]对27项在发达国家社区层面开展的研究进行了系统综述,估计≥65岁老年人加权后的贫血率为12.0%。美国2003-2012年健康与营养调查结果显示,男性和女性60~、70~、80~85岁组加权后的贫血率分别为6.6%、13.1%、26.3%和6.3%、11.8%、15.2%[12]。韩国2007-2016年健康与营养调查结果显示≥65岁老年人的贫血率为14.0%[13]。一项基于29 550名伊朗人的横断面调查报道50~65岁组标化后的贫血率为11.5%[14]。2009年中国健康与营养调查的结果也表明我国≥60岁老年人中18.9%患有贫血[15]。中国健康与养老跟踪调查报道2011-2012年我国≥45岁中老年人中12.9%患有贫血[16]。上述报道均高于本研究结果(10.6%),提示我国老年人贫血率呈下降趋势,这可能与社会物质经济水平和医疗服务水平提高有关。尽管如此,仍需加强对高龄、女性、农村老年人的饮食干预。不同于贫血率,2018年老年人心率增快率(40.6%)明显高于根据2015年慢性病及危险因素监测得到的结果(32.6%)[17],提示医疗卫生服务人员应重视对老年人进行心率监测和管理。
本研究发现老年人中血红蛋白浓度 < 110 g/L与心率增快风险增高有关,这与以往研究结果一致。Feiner等[18]通过实验发现在诱导人急性等容性贫血后,血红蛋白水平与心率呈线性负相关。Tuncer等[19]发现缺铁性贫血患者心率较健康对照升高,差异有统计学意义。当血红蛋白浓度降低时,血液携氧能力减弱。为缓解机体的缺氧状态,心跳会代偿性加快以加强泵血。此外,缺氧可导致线粒体氧化呼吸链和钾离子通道抑制,使细胞内钙离子蓄积,从而激活颈动脉小球造成交感神经功能紊乱。另一方面,本研究发现男性和女性血红蛋白浓度分别≥148和134 g/L同样与心率增快有关。Dong等[5]在我国2 367名房颤心衰病人中发现血红蛋白与心率呈正相关(r=0.092,P=0.024)。Tapio等[20]在967名芬兰人中观察到相似结果(r=0.130,P=0.010)。这些结果背后的生物学机制仍不十分清楚。一种可能的解释是血红蛋白浓度增高可引起血压升高,进而引起心率变快。Atsma等[21]对10万名健康献血者的血红蛋白和血压水平进行了多次重复测量,结果表明血红蛋白每上升1 mmol/L,男性SBP和DBP相应升高1.3和1.4 mmHg,女性SBP和DBP相应升高1.8和1.5 mmHg。另一种可能的解释是血红蛋白浓度增高会导致血液黏稠度变大,后者可使外周血管阻力变大,加重心脏负荷。
亚组分析发现,较低水平血红蛋白与心率增快风险的关联在60~74岁男性和不肥胖老年女性中更强。已有研究结果表明传统心血管疾病危险因素如高血压和高胆固醇,在年龄较大老年人中的预测能力减弱甚至消失[22],这一现象可能与该亚组人群异质性较大有关。此外,肥胖通常伴随胰岛素抵抗,后者可导致交感神经兴奋。一项来自美国的队列研究表明肥胖者未来发生房颤的风险较不肥胖者增高[23]。由于贫血和肥胖均可通过刺激交感神经导致心率增快,推测在肥胖的老年人中贫血对交感神经的部分影响被肥胖掩盖了。
值得注意的是,尽管老年人贫血以轻度贫血为主,但本研究发现中/重度贫血而不是轻度贫血与心率增快有关,这为老年人不同严重程度贫血的治疗决策和分级管理提供了线索。鉴于血红蛋白浓度较低和较高均与心率增快有关,进一步用非线性回归方法探究两者剂量反应关系的拐点时发现男性和女性老年人中心率增快风险最低点对应的血红蛋白浓度分别为138和125 g/L,这与韩国健康服务筛查队列得到的结果十分接近[7]。该研究中,> 40岁的男性和女性死亡风险最低组的血红蛋白浓度范围分别为140~149和120~129 g/L。但是另一项基于美国4个社区的老年队列却发现男性和女性血红蛋白分别小于137和126 g/L时,死亡风险更高[24]。这一差异可能是由研究对象年龄范围、种族遗传易感性和血红蛋白基础水平不同造成的。
本研究的人群覆盖全国31个省(自治区、直辖市),充足的样本量为分析相对极端的血红蛋白浓度对心率的影响和关联在不同亚组间的差异提供了保障。但本研究仍存在不足。一是由于缺少铁蛋白、转铁蛋白、红细胞压积等实验指标的结果,无法分析具体贫血亚型对心率的影响;二是使用的血红蛋白结果只反映某一时点的水平,血红蛋白浓度持续低或高水平及多个时点间的变化情况对心率的影响仍需研究;三是使用的心率增快诊断标准基于的是高血压患者,可能不适用于一般老年人群。不过2018年慢性病及危险因素监测的结果表明,我国≥60岁老年人高血压患病率为59.2%。此外本研究未患高血压老年对象心率的最高四分位数(85次/min)与主分析用的切点十分接近,敏感性分析结果进一步表明不同的诊断标准对血红蛋白与心率风险的关联影响不大。
综上所述,中国老年人中血红蛋白水平与心率增快风险间呈U形关联,且关联在60~74岁的男性和不肥胖的女性中更强。这些结果提示控制老年人血红蛋白水平在一定范围内可能有助于心率管理,从而减少心血管疾病的发生。相对年轻的男性和不肥胖的女性老年人对于针对血红蛋白的干预措施可能受益更大。未来需要在其他人群中进一步验证本研究观察到的关联和血红蛋白最佳控制值。
利益冲突 所有作者声明无利益冲突
作者贡献声明 张笑:数据整理、统计学分析、文章撰写;张梅:实施研究、采集数据;李纯、黄正京:采集数据;于梦婷:对文章的知识性内容作批评性审阅;王丽敏:研究指导、论文修改、经费支持
| [1] |
GBD 2019 Ageing Collaborators. Global, regional, and national burden of diseases and injuries for adults 70 years and older: systematic analysis for the Global Burden of Disease 2019 Study[J]. BMJ, 2022, 376: e068208. DOI:10.1136/bmj-2021-068208 |
| [2] |
Zhang DF, Shen XL, Qi X. Resting heart rate and all-cause and cardiovascular mortality in the general population: a meta-analysis[J]. CMAJ, 2016, 188(3): E53-63. DOI:10.1503/cmaj.150535 |
| [3] |
Raisi-Estabragh Z, Cooper J, Judge R, et al. Age, sex and disease-specific associations between resting heart rate and cardiovascular mortality in the UK BIOBANK[J]. PLoS One, 2020, 15(5): e0233898. DOI:10.1371/journal.pone.0233898 |
| [4] |
Xuan Y, Zuo J, Zheng S, et al. Association of hemoglobin and blood pressure in a Chinese community-dwelling population[J]. Pulse (Basel), 2018, 6(3/4): 154-160. DOI:10.1159/000494735 |
| [5] |
Dong MY, Xu CB, Zhou J, et al. Influence of hemoglobin concentration on the in-hospital outcomes in newly diagnosed heart failure patients with atrial fibrillation: finding from CCC-AF (improving care for cardiovascular disease in China-atrial fibrillation) project[J]. Medicine (Baltimore), 2022, 101(9): e28978. DOI:10.1097/MD.0000000000028978 |
| [6] |
Goorakani Y, Rahimabadi MS, Dehghan A, et al. Correlation of resting heart rate with anthropometric factors and serum biomarkers in a population-based study: fasa PERSIAN cohort study[J]. BMC Cardiovasc Disord, 2020, 20(1): 319. DOI:10.1186/s12872-020-01594-y |
| [7] |
Lee G, Choi S, Kim K, et al. Association of hemoglobin concentration and its change with cardiovascular and all-cause mortality[J]. J Am Heart Assoc, 2018, 7(3): e007723. DOI:10.1161/JAHA.117.007723 |
| [8] |
张梅, 吴静, 张笑, 等. 2018年中国成年居民高血压患病与控制状况研究[J]. 中华流行病学杂志, 2021, 42(10): 1780-1789. Zhang M, Wu J, Zhang X, et al. Prevalence and control of hypertension in adults in China, 2018[J]. Chin J Epidemiol, 2021, 42(10): 1780-1789. DOI:10.3760/cma.j.cn112338-20210508-00379 |
| [9] |
World Health Organization. Haemoglobin concentrations for the diagnosis of anaemia and assessment of severity[EB/OL]. (2022-05-08)[2022-05-16]. |
| [10] |
施仲伟, 冯颖青, 林金秀, 等. 高血压患者心率管理中国专家共识[J]. 中国医学前沿杂志: 电子版, 2017, 9(8): 29-36. Shi ZW, Feng YQ, Lin JX, et al. Consensus of Chinese experts on heart rate regulation in hypertensive patients[J]. Chin J Front Med Sci: Electron Vers, 2017, 9(8): 29-36. DOI:10.12037/YXQY.2017.08-06 |
| [11] |
Gaskell H, Derry S, Andrew Moore R, et al. Prevalence of anaemia in older persons: systematic review[J]. BMC Geriatr, 2008, 8: 1. DOI:10.1186/1471-2318-8-1 |
| [12] |
Le CHH. The prevalence of anemia and moderate-severe anemia in the US population (NHANES 2003-2012)[J]. PLoS One, 2016, 11(11): e0166635. DOI:10.1371/journal.pone.0166635 |
| [13] |
Chueh HW, Jung HL, Shim YJ, et al. High anemia prevalence in Korean older adults, an advent healthcare problem: 2007-2016 KNHANES[J]. BMC Geriatr, 2020, 20(1): 509. DOI:10.1186/s12877-020-01918-9 |
| [14] |
Akbarpour E, Paridar Y, Mohammadi Z, et al. Anemia prevalence, severity, types, and correlates among adult women and men in a multiethnic Iranian population: the Khuzestan Comprehensive Health Study (KCHS)[J]. BMC Public Health, 2022, 22(1): 168. DOI:10.1186/s12889-022-12512-6 |
| [15] |
Xu XY, Hall J, Byles J, et al. Dietary pattern, serum magnesium, ferritin, C-reactive protein and anaemia among older people[J]. Clin Nutr, 2017, 36(2): 444-451. DOI:10.1016/j.clnu.2015.12.015 |
| [16] |
Qin TT, Yan MM, Fu Z, et al. Association between anemia and cognitive decline among Chinese middle-aged and elderly: evidence from the China health and retirement longitudinal study[J]. BMC Geriatr, 2019, 19(1): 305. DOI:10.1186/s12877-019-1308-7 |
| [17] |
Zhang X, Zhang M, Li C, et al. Associations between hypertension status and increased heart rate - China, 2015[J]. China CDC Wkly, 2020, 2(40): 771-774. DOI:10.46234/ccdcw2020.209 |
| [18] |
Feiner JR, Finlay-Morreale HE, Toy P, et al. High oxygen partial pressure decreases anemia-induced heart rate increase equivalent to transfusion[J]. Anesthesiology, 2011, 115(3): 492-498. DOI:10.1097/ALN.0b013e31822a22be |
| [19] |
Tuncer M, Gunes Y, Guntekin U, et al. Heart rate variability in patients with iron deficiency anemia[J]. Arq Bras Cardiol, 2009, 92(5): 368-371, 385-388, 400-403. DOI: |
| [20] |
Tapio J, Vähänikkilä H, Kesäniemi YA, et al. Higher hemoglobin levels are an independent risk factor for adverse metabolism and higher mortality in a 20-year follow-up[J]. Sci Rep, 2021, 11(1): 19936. DOI:10.1038/s41598-021-99217-9 |
| [21] |
Atsma F, Veldhuizen I, de Kort W, et al. Hemoglobin level is positively associated with blood pressure in a large cohort of healthy individuals[J]. Hypertension, 2012, 60(4): 936-941. DOI:10.1161/HYPERTENSIONAHA.112.193565 |
| [22] |
Vaes B, Depoortere D, Van Pottelbergh G, et al. Association between traditional cardiovascular risk factors and mortality in the oldest old: untangling the role of frailty[J]. BMC Geriatr, 2017, 17(1): 234. DOI:10.1186/s12877-017-0626-x |
| [23] |
Foy AJ, Mandrola J, Liu GD, et al. Relation of obesity to new-onset atrial fibrillation and atrial flutter in adults[J]. Am J Cardiol, 2018, 121(9): 1072-1075. DOI:10.1016/j.amjcard.2018.01.019 |
| [24] |
Zakai NA, Katz R, Hirsch C, et al. A prospective study of anemia status, hemoglobin concentration, and mortality in an elderly cohort: the Cardiovascular Health Study[J]. Arch Intern Med, 2005, 165(19): 2214-2220. DOI:10.1001/archinte.165.19.2214 |
 2023, Vol. 44
2023, Vol. 44